par Jason Wasserman MD PhD FRCPC
Le 21 juin 2025
Le carcinome épidermoïde non kératinisant est un type de cancer du poumon. Il appartient à un groupe appelé cancers du poumon non à petites cellules (CPNPC)Le terme « non kératinisant » signifie que cette tumeur ne produit pas de grandes quantités d'une protéine appelée kératine. Cela la distingue des carcinome épidermoïde kératinisant, qui contient de grandes quantités de kératine. Le carcinome épidermoïde non kératinisant débute généralement dans la partie centrale des poumons et est fortement lié au tabagisme.
Quelles sont les causes du carcinome épidermoïde non kératinisant du poumon ?
La cause la plus fréquente du carcinome épidermoïde non kératinisant du poumon est le tabagisme prolongé. D'autres facteurs peuvent également être à l'origine de cette maladie, notamment l'exposition au tabagisme passif, au radon, à l'amiante et à d'autres substances chimiques nocives présentes dans l'environnement ou sur le lieu de travail.
Quels sont les symptômes du carcinome épidermoïde non kératinisant du poumon ?
Les symptômes courants du carcinome épidermoïde non kératinisant comprennent :
-
Une toux qui ne disparaît pas ou qui s’aggrave avec le temps.
-
Tousser du sang.
-
Douleur ou gêne thoracique.
-
Essoufflement ou difficulté à respirer.
Si la tumeur se propage (métastases) à d'autres parties du corps, elle peut provoquer des symptômes supplémentaires. Par exemple, les cellules cancéreuses présentes dans les os peuvent provoquer des douleurs osseuses ou fragiliser les os, entraînant des fractures dites pathologiques.
Comment ce diagnostic est-il établi ?
Le diagnostic est généralement évoqué lors d'examens d'imagerie tels qu'une radiographie ou un scanner thoracique. Pour confirmer le diagnostic, un petit échantillon de tissu tumoral est prélevé lors d'une biopsie ou d'une ponction à l'aiguille fine (PAF). L'échantillon est ensuite examiné au microscope par un pathologiste.
Une fois le diagnostic confirmé, votre médecin pourra recommander une intervention chirurgicale pour retirer la totalité de la tumeur. Le type d'intervention dépend de la taille et de la localisation de la tumeur :
-
Résection en coin:Retrait d’une petite tumeur située près de la surface du poumon.
-
Lobectomie:Retrait d'un lobe entier du poumon.
-
Pneumonectomie:Retrait de la totalité du poumon (réalisé lorsque la tumeur est volumineuse ou située au centre).
À quoi ressemble le carcinome épidermoïde non kératinisant au microscope ?
Au microscope, cette tumeur est constituée de grandes cellules bleu foncé. Ces cellules apparaissent bleues car elles contiennent très peu de kératine. Les cellules tumorales varient également en forme et en taille. Les pathologistes qualifient cette variation de « pléomorphisme ». Une autre observation fréquente est la présence de nombreuses figures mitotiques, indiquant que les cellules se divisent rapidement et créent de nouvelles cellules tumorales.
Quels autres tests peuvent être effectués pour confirmer le diagnostic?
Votre pathologiste peut effectuer des tests spéciaux appelés immunohistochimie pour confirmer le type de tumeur. Ces tests permettent de distinguer le carcinome épidermoïde non kératinisant d'autres tumeurs pulmonaires qui pourraient lui ressembler au microscope.
Les résultats des tests montrent généralement :
-
p40: Positif (présent dans les cellules tumorales).
-
CK5: Positif.
-
TTF-1:Négatif (non présent dans les cellules tumorales).
-
Chromogranine: Négatif.
-
Synaptophysine: Négatif.
Tumeurs multiples
Il arrive parfois que plusieurs tumeurs soient présentes dans un même poumon. Dans ce cas, chaque tumeur est décrite séparément.
Il existe deux raisons pour lesquelles plusieurs tumeurs peuvent être présentes :
-
Propagation (métastase): Des cellules cancéreuses de la tumeur d'origine se sont propagées à une autre partie du poumon. Cela est probable si toutes les tumeurs se ressemblent au microscope et se situent du même côté du corps. Les tumeurs plus petites sont souvent appelées « nodules ».
-
Tumeurs séparéesLes tumeurs se sont développées indépendamment. Ce phénomène est plus probable si elles présentent des aspects différents au microscope. Par exemple, une tumeur peut être un carcinome épidermoïde non kératinisant, et une autre un adénocarcinome. Ces tumeurs sont considérées comme des cancers distincts, et non comme une métastase.
Invasion pleurale
La plèvre est une fine couche de tissu qui recouvre les poumons et tapisse la surface interne de la cavité thoracique.
Il comporte deux couches :
-
Plèvre viscérale:La couche attachée directement à vos poumons.
-
Plèvre pariétale:La couche qui tapisse la paroi thoracique et le diaphragme.
Lorsque les cellules tumorales se développent au-delà du poumon et envahissent la plèvre, on parle d'invasion pleurale. L'invasion pleurale est importante car elle influence à la fois le stade et le pronostic :
-
Stade tumoral:Les tumeurs envahissant la plèvre sont considérées comme plus avancées. L'invasion pleurale augmente le stade T de la tumeur dans le système de classification TNM.
-
Pronostic:Les patients présentant une invasion pleurale ont généralement un pronostic plus sombre car le cancer est plus agressif et susceptible de se propager.
Invasion lymphovasculaire
Les cellules cancéreuses peuvent se propager dans de minuscules vaisseaux sanguins ou canaux lymphatiques, un processus appelé envahissement lymphovasculaireLes vaisseaux sanguins transportent le sang dans tout l'organisme, tandis que les canaux lymphatiques véhiculent la lymphe, qui joue un rôle crucial dans la fonction immunitaire. Lorsque les cellules tumorales pénètrent dans ces canaux, elles peuvent se propager à d'autres parties du corps, comme ganglions lymphatiques, le foie ou les os. La découverte d'une invasion lymphovasculaire signifie un risque accru de propagation du cancer.

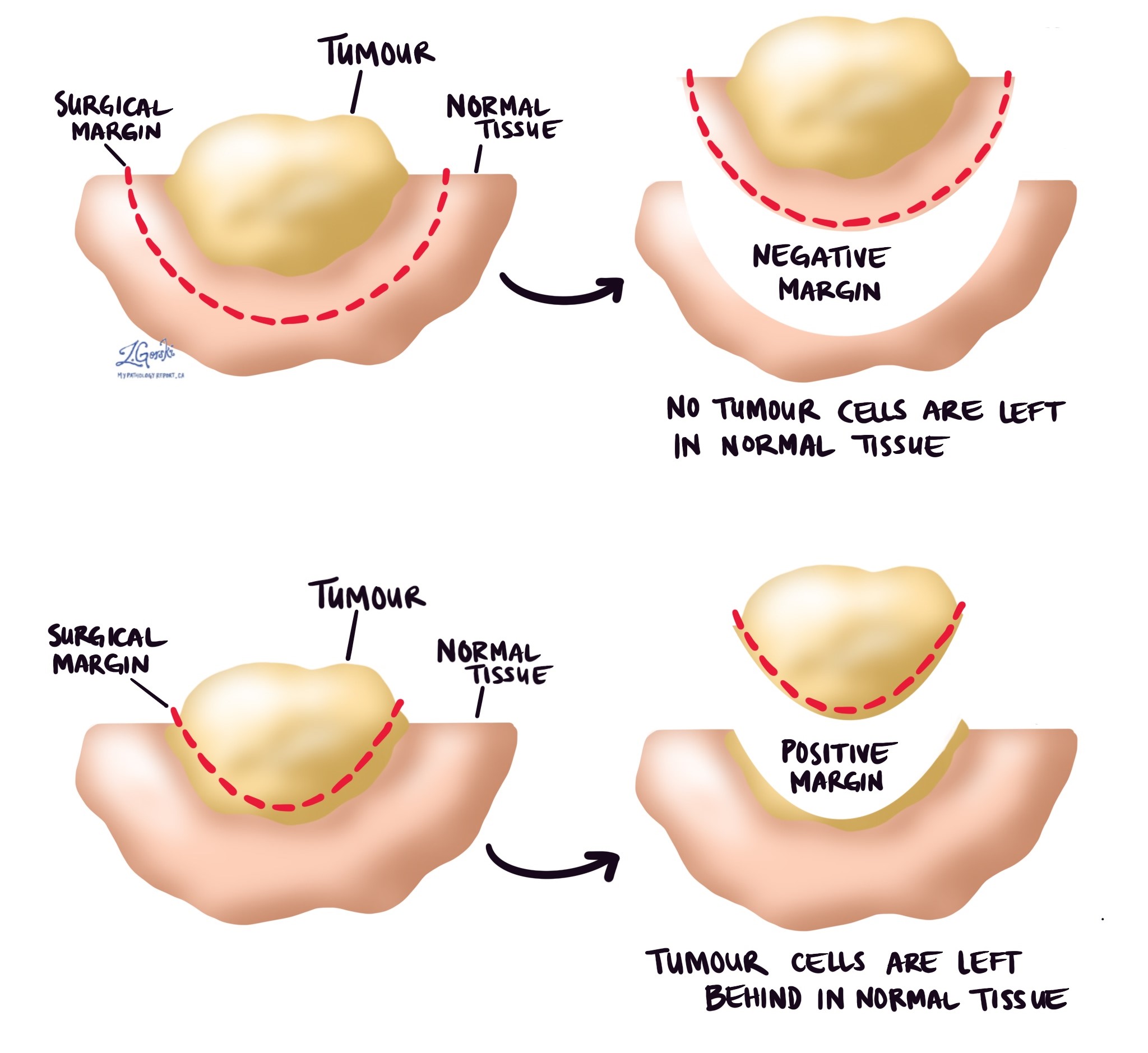
Les marges
En pathologie, un marge Désigne la bordure de tissu retirée lors d'une intervention chirurgicale visant à retirer une tumeur. Après une chirurgie pulmonaire, les pathologistes examinent soigneusement toutes ces bordures de tissu au microscope afin de déterminer si la tumeur a été complètement retirée.
Les marges évaluées lors des chirurgies du cancer du poumon comprennent généralement :
-
marge bronchique – C’est ici que le chirurgien coupe les voies respiratoires.
-
marge vasculaire – Il s’agit des zones où les gros vaisseaux sanguins proches de la tumeur sont sectionnés.
-
marge parenchymateuse – Cette marge comprend le bord du tissu pulmonaire autour de la tumeur.
-
marge pleurale – La plèvre est une fine membrane qui entoure le poumon, et cette marge est examinée pour déterminer si la tumeur se développe à proximité ou à travers cette membrane.
Les marges peuvent être décrites de deux manières :
-
Marge négative – Aucune cellule cancéreuse n'est visible sur les bords de l'incision. Cela indique que la tumeur a probablement été entièrement retirée, ce qui est l'objectif de l'intervention.
-
Marge positive – Des cellules cancéreuses sont visibles au bord de l'incision. Une marge positive signifie qu'il pourrait rester des cellules tumorales dans votre corps. Les patients présentant une marge positive peuvent nécessiter des traitements supplémentaires, comme une seconde intervention chirurgicale ou une radiothérapie, pour éliminer les cellules tumorales restantes et réduire le risque de récidive.
L’état des marges aide votre médecin à déterminer la nécessité d’un traitement supplémentaire et joue un rôle important dans la prédiction de la probabilité de réapparition de la tumeur.
Ganglions
Ganglions Ce sont de petits organes en forme de haricot qui jouent un rôle essentiel dans le système immunitaire. Ils sont reliés à tout le corps par de petits canaux appelés vaisseaux lymphatiques. Les cellules cancéreuses peuvent se propager d'une tumeur à travers ces vaisseaux lymphatiques jusqu'aux ganglions lymphatiques voisins, un processus appelé métastase ganglionnaire.
Les ganglions lymphatiques des poumons et du thorax sont regroupés en zones spécifiques, appelées « stations ganglionnaires ». Il existe 14 stations ganglionnaires différentes, chacune ayant une localisation spécifique :
-
Station 1: Ganglions lymphatiques cervicaux inférieurs, sus-claviculaires et de l'encoche sternale.
-
Station 2: Ganglions lymphatiques paratrachéaux supérieurs.
-
Station 3: Ganglions lymphatiques prévasculaires et rétrotrachéaux.
-
Station 4: Ganglions lymphatiques paratrachéaux inférieurs.
-
Station 5: Ganglions lymphatiques sous-aortiques (fenêtre aortopulmonaire).
-
Station 6: Ganglions lymphatiques para-aortiques (à proximité de l'aorte ascendante ou du nerf phrénique).
-
Station 7: Ganglions lymphatiques sous-carinaux (sous la carène, là où la trachée se divise en bronches).
-
Station 8: Ganglions lymphatiques para-œsophagiens (le long de l'œsophage sous la carène).
-
Station 9: Ganglions lymphatiques du ligament pulmonaire.
-
Station 10: Ganglions lymphatiques hilaires (au niveau du hile pulmonaire, où les voies respiratoires pénètrent dans le poumon).
-
Station 11: Ganglions lymphatiques interlobaires (entre les lobes pulmonaires).
-
Station 12: Ganglions lymphatiques lobaires (dans les lobes pulmonaires).
-
Station 13: Ganglions lymphatiques segmentaires (à l'intérieur des segments pulmonaires).
-
Station 14: Ganglions lymphatiques sous-segmentaires (dans des sous-segments pulmonaires plus petits).

Si des ganglions lymphatiques sont retirés lors d'une intervention chirurgicale, un pathologiste les examine attentivement au microscope pour vérifier s'ils contiennent des cellules cancéreuses. Le rapport d'anatomopathologie comprend généralement :
-
Le nombre total de ganglions lymphatiques examinés.
-
Les emplacements (stations) des ganglions lymphatiques examinés.
-
Le nombre de ganglions lymphatiques contenant des cellules cancéreuses.
-
La taille du plus grand groupe de cellules cancéreuses (souvent appelé « foyer » ou « dépôt »).
L'examen des ganglions lymphatiques fournit des informations importantes qui aident votre médecin à déterminer le stade ganglionnaire pathologique (pN) du cancer. Il permet également de prédire la probabilité de propagation des cellules cancéreuses à d'autres parties du corps, guidant ainsi les décisions concernant les traitements complémentaires tels que la chimiothérapie, la radiothérapie ou l'immunothérapie.
Stade pathologique (pTNM)
Les pathologistes utilisent le système de stadification TNM pour déterminer le degré d’avancement du cancer et pour aider à guider les décisions de traitement.
-
Stade tumoral (T):En fonction de la taille de la tumeur et de toute invasion des tissus environnants.
-
Étape du nœud (N):En fonction du nombre de ganglions lymphatiques examinés et du nombre de ceux qui contiennent des cellules cancéreuses.
-
Stade métastatique (M):Basé sur la propagation des cellules cancéreuses vers des parties éloignées du corps telles que les os ou le cerveau.
À chacune de ces catégories est attribué un numéro ; plus le numéro est élevé, plus la maladie est avancée.
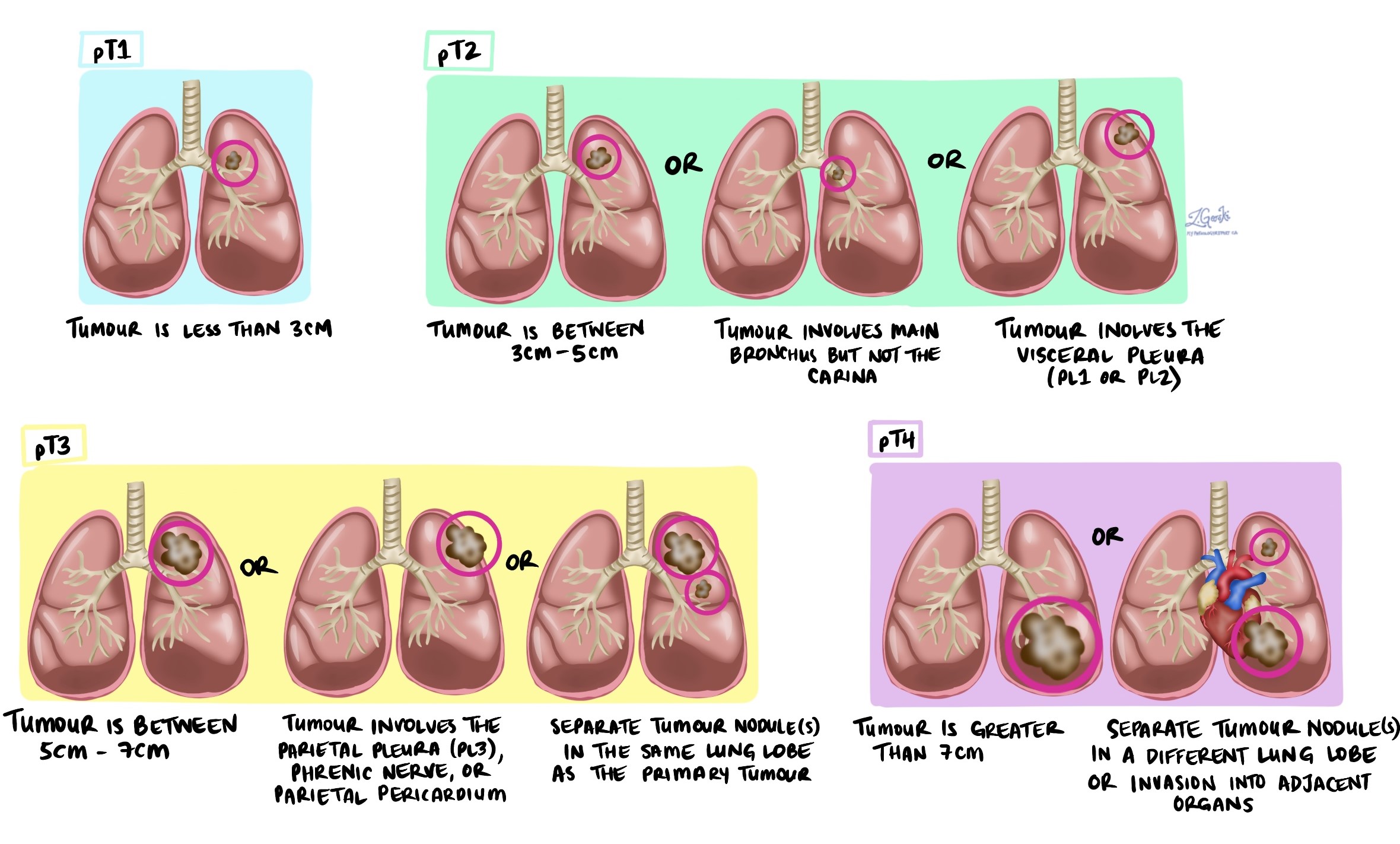
Stade tumoral (pT)
-
T1:La tumeur mesure 3 cm ou moins.
-
T2:La tumeur mesure plus de 3 cm mais pas plus de 5 cm, ou elle a envahi la plèvre viscérale ou les voies respiratoires principales.
-
T3:La tumeur mesure plus de 5 cm mais pas plus de 7 cm ou s’est développée dans les tissus voisins.
-
T4:La tumeur mesure plus de 7 cm ou a envahi les organes voisins tels que le cœur ou l’œsophage.
Stade nodal (pN)
-
NX:Les ganglions lymphatiques n’ont pas été examinés.
-
N0:Aucune cellule cancéreuse dans les ganglions lymphatiques.
-
N1:Cellules cancéreuses dans les ganglions lymphatiques à l’intérieur du poumon ou à proximité des voies respiratoires (stations 10 à 14).
-
N2:Cellules cancéreuses dans les ganglions lymphatiques du centre de la poitrine près des voies respiratoires (stations 7 à 9).
-
N3:Cellules cancéreuses dans les ganglions lymphatiques du côté opposé de la poitrine ou dans la partie inférieure du cou (stations 1 à 6).
Stade métastatique (pM)
-
M0:Pas de propagation à distance.
-
M1:Le cancer s’est propagé à des parties éloignées du corps.
-
MX: Impossible de déterminer si une propagation à distance s'est produite.
Quel est le pronostic pour une personne atteinte d’un carcinome épidermoïde non kératinisant du poumon ?
Le pronostic du carcinome épidermoïde non kératinisant du poumon dépend de plusieurs facteurs importants.
Il s'agit notamment de:
-
Stade de la tumeur – Les tumeurs plus petites qui ne se sont pas propagées aux ganglions lymphatiques ou à d’autres parties du corps ont un meilleur pronostic que les tumeurs plus grosses ou celles qui se sont propagées.
-
Atteinte des ganglions lymphatiques – Les tumeurs qui se sont propagées aux ganglions lymphatiques voisins ont généralement un pronostic moins favorable.
-
Propagation métastatique – Si les cellules cancéreuses se sont propagées à des parties éloignées du corps, comme les os ou le cerveau, le pronostic est généralement plus sombre.
-
Les marges – L'ablation complète de la tumeur avec des marges négatives (absence de cellules cancéreuses au bord de l'incision) améliore le pronostic. Des marges positives peuvent nécessiter un traitement supplémentaire et augmenter le risque de récidive.
-
Invasion pleurale et lymphovasculaire – Les tumeurs qui ont envahi la plèvre ou qui présentent une invasion lymphovasculaire présentent généralement un risque plus élevé de récidive et une évolution moins favorable.
Votre médecin prendra soigneusement en compte tous ces facteurs lorsqu’il discutera de votre pronostic et planifiera votre traitement.
En général, la détection précoce du carcinome épidermoïde non kératinisant, lorsque la tumeur est encore petite et localisée, est associée aux meilleurs résultats. Les cancers plus avancés nécessitent souvent des traitements plus agressifs et ont un pronostic moins favorable. Un suivi régulier et le respect du plan de traitement sont essentiels pour obtenir les meilleurs résultats possibles.
Questions pour votre médecin
-
La tumeur est-elle complètement retirée ?
-
Les ganglions lymphatiques sont-ils touchés ?
-
Ai-je besoin de traitements supplémentaires comme une chimiothérapie ou une radiothérapie ?
-
À quelle fréquence aurai-je besoin de tests de suivi ?
-
Ma famille et moi devrions-nous subir des tests génétiques ?
-
Quels changements de mode de vie peuvent favoriser mon rétablissement ?
-
Suis-je admissible à des essais cliniques ou à de nouvelles thérapies ?