जेसन वासरमैन एमडी पीएचडी एफआरसीपीसी द्वारा
जनवरी ७,२०२१
खराब रूप से विभेदित थायरॉयड कार्सिनोमा (पीडीटीसी) एक दुर्लभ प्रकार का थायरॉयड कैंसर है जो अच्छी तरह से विभेदित थायरॉयड कैंसर के बीच आता है, जैसे पैपिलरी थायरॉयड कार्सिनोमा और कूपिक थायरॉयड कार्सिनोमा, और अधिक आक्रामक एनाप्लास्टिक थायरॉयड कार्सिनोमाइस प्रकार के कैंसर को उच्च श्रेणी का माना जाता है, जिसका अर्थ है कि यह अन्य थायरॉयड कैंसर की तुलना में अधिक तेज़ी से बढ़ता और फैलता है। खराब रूप से विभेदित थायरॉयड कार्सिनोमा अपने आप विकसित हो सकता है या कम आक्रामक थायरॉयड कैंसर से उत्पन्न हो सकता है जो अधिक उन्नत हो गया है। यह एक महत्वपूर्ण निदान है क्योंकि इसके लिए अक्सर अधिक आक्रामक उपचार और करीबी अनुवर्ती की आवश्यकता होती है।
खराब विभेदित थायरॉयड कार्सिनोमा का क्या कारण है?
वर्तमान शोध से पता चलता है कि आनुवंशिक और पर्यावरणीय कारकों का संयोजन खराब रूप से विभेदित थायरॉयड कार्सिनोमा के विकास में योगदान देता है। हालाँकि, किसी एक कारक की पहचान नहीं की गई है जो किसी व्यक्ति को इस ट्यूमर के विकसित होने की अधिक संभावना बनाता है।
खराब विभेदित थायरॉयड कार्सिनोमा के लक्षण क्या हैं?
खराब विभेदित थायरॉयड कार्सिनोमा एक तेजी से बढ़ने वाला ट्यूमर है जो में शुरू होता है थाइरॉयड ग्रंथिपरिणामस्वरूप, लोग अक्सर गर्दन के सामने के हिस्से में वृद्धि देखते हैं। जैसे-जैसे ट्यूमर बढ़ता है, यह आस-पास के ऊतकों जैसे कि अन्नप्रणाली या श्वासनली पर दबाव डाल सकता है, जिसके परिणामस्वरूप सांस लेने या भोजन निगलने में कठिनाई होती है। यदि ट्यूमर कोशिकाएं फैल गई हैं लसीकापर्व इस क्षेत्र में, गर्दन के किनारे एक गांठ महसूस हो सकती है या दिखाई दे सकती है।
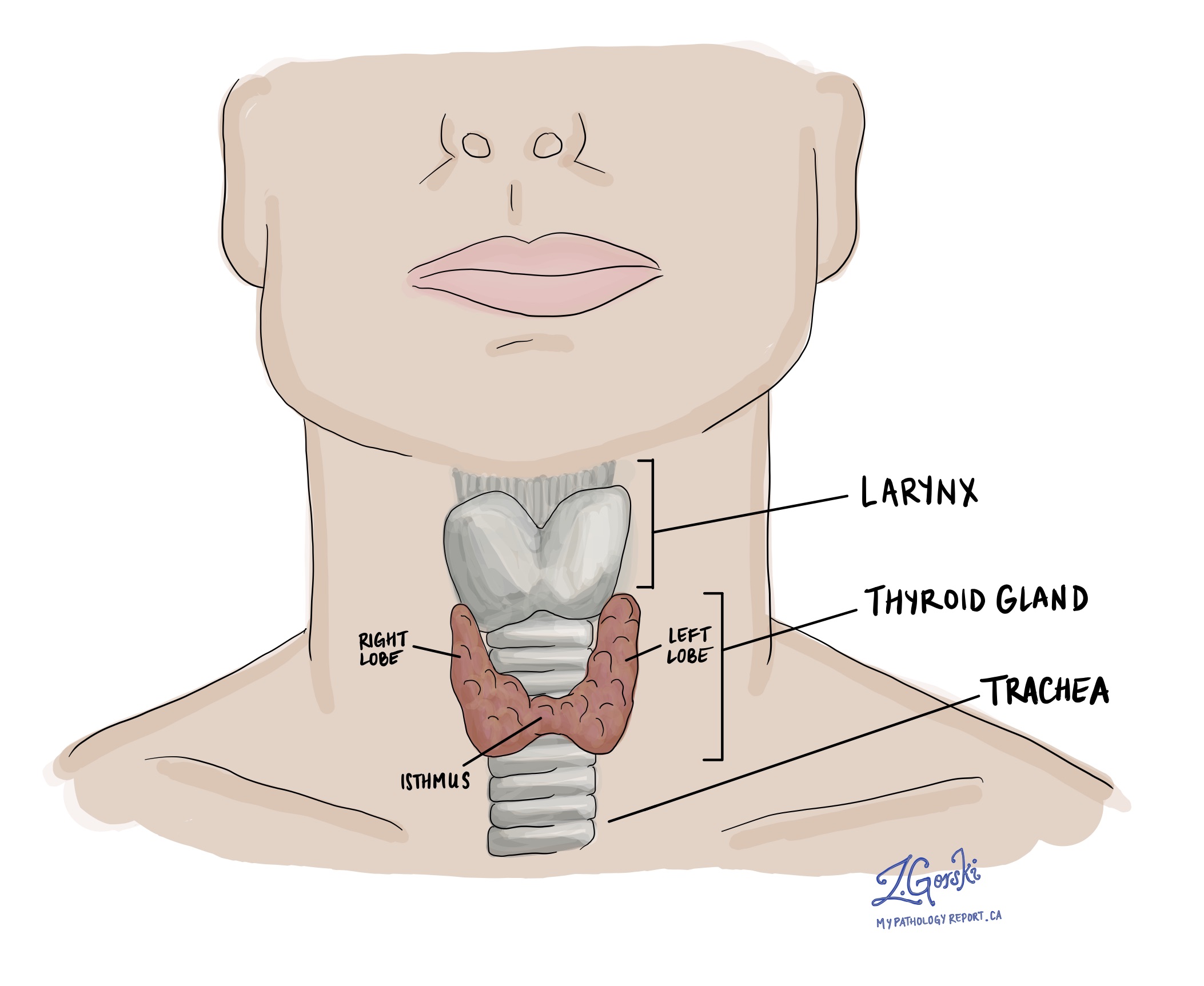
यह निदान कैसे किया जाता है?
पेपिलरी थायरॉइड कार्सिनोमा के निदान में कई चरण शामिल हैं:
- शारीरिक परीक्षण: गर्दन पर गांठ या गांठ का मूल्यांकन।
- अल्ट्रासाउंड: थायरॉयड और आसपास की संरचनाओं का आकलन करने के लिए इमेजिंग, नोड्यूल के आकार, संरचना और संवहनीता के बारे में विवरण प्रदान करना।
- फाइन-नीडल एस्पिरेशन (FNA) बायोप्सी: नोड्यूल से कोशिकाओं का एक नमूना लिया जाता है और माइक्रोस्कोप के नीचे जांच की जाती है। हालाँकि, FNA निश्चित रूप से अंतर नहीं किया जा सकता सौम्य और घातक कूपिक ट्यूमर.
- थायरॉइड फ़ंक्शन परीक्षण: थायरॉइड हार्मोन और थायरॉइड-उत्तेजक हार्मोन (TSH) के स्तर को मापने के लिए रक्त परीक्षण।
- नोड्यूल को शल्य चिकित्सा द्वारा हटाना: पैपिलरी थायरॉयड कार्सिनोमा के निदान के लिए अक्सर सर्जरी की आवश्यकता होती है। इसमें आमतौर पर थायरॉयड ग्रंथि का आधा हिस्सा निकालना शामिल होता है। नोड्यूल को फिर एक अस्पताल में भेजा जाता है। चिकित्सक हिस्टोपैथोलॉजिकल परीक्षण के लिए।
खराब रूप से विभेदित थायरॉयड कार्सिनोमा की सूक्ष्म विशेषताएं
सूक्ष्मदर्शी से देखने पर, खराब रूप से विभेदित थायरॉयड कार्सिनोमा में अद्वितीय विशेषताएं होती हैं पैथोलॉजिस्ट निदान करने के लिए इन विशेषताओं का उपयोग किया जाता है। ये विशेषताएँ अंतर्राष्ट्रीय स्तर पर स्वीकृत मानदंडों पर आधारित हैं जिन्हें ट्यूरिन सर्वसम्मति के रूप में जाना जाता है।
खराब रूप से विभेदित थायरॉयड कार्सिनोमा के निदान के लिए, पैथोलॉजिस्ट निम्नलिखित की तलाश करते हैं:
- विकास स्वरूपकैंसर कोशिकाएं अक्सर ठोस चादरें, छोटे समूह या ट्रेबेकुले (कोशिकाओं की पतली, लम्बी व्यवस्था) नामक संरचना बनाती हैं। एक अन्य विशिष्ट पैटर्न में कोशिकाओं के तंग समूह शामिल होते हैं जिन्हें "इंसुला" कहा जाता है। कोशिकाओं के ये घोंसले पतले संयोजी ऊतक से घिरे होते हैं और छोटे अंतराल से अलग दिखाई दे सकते हैं।
- परमाणु विशेषताएँ: कोशिकाएं आमतौर पर छोटी, गोल होती हैं नाभिक अंधेरे, सघन के साथ क्रोमेटिनउनमें विशिष्ट परमाणु विशेषताओं का अभाव है पैपिलरी थायरॉयड कार्सिनोमा, जैसे कि स्पष्ट केंद्र या समावेशन। कुछ मामलों में, नाभिक में अनियमित आकार हो सकते हैं, किशमिश के समान, लेकिन वे पेपिलरी कार्सिनोमा की तुलना में गहरे दिखाई देते हैं।
- उच्च श्रेणी की विशेषताएं:
- कोशिका विभाजन में वृद्धि: पैथोलॉजिस्ट तलाशते हैं समसूत्री आंकड़े (विभाजित कोशिकाएं) और निर्दिष्ट ऊतक क्षेत्र में इन कोशिकाओं की संख्या की गणना करें।
- ट्यूमर परिगलन: परिगलन (मृत ट्यूमर कोशिकाएं) कोशिका समूहों के केंद्र में या मृत ऊतक के बड़े क्षेत्र के रूप में देखी जा सकती हैं।
- अन्य कोशिकीय प्रकार: कुछ खराब रूप से विभेदित थायरॉयड कार्सिनोमा में अद्वितीय कोशिका प्रकार होते हैं, जिनमें ऑन्कोसाइटिक (असामान्य रूप से उच्च संख्या में माइटोकॉन्ड्रिया युक्त), स्पष्ट, श्लेष्मायुक्त या सिग्नेट-रिंग आकार की कोशिकाएँ शामिल हैं। ये भिन्नताएँ असामान्य हैं लेकिन मौजूद हो सकती हैं।
- न्यूनतम कोलाइडअच्छी तरह से विभेदित थायरॉयड कैंसर के विपरीत, जो अक्सर कोलाइड (थायरॉयड रोम में पाया जाने वाला एक प्रोटीन युक्त पदार्थ) उत्पन्न करता है, खराब रूप से विभेदित थायरॉयड कार्सिनोमा बहुत कम कोलाइड गठन दर्शाता है।
- मिश्रित विशेषताएं: खराब रूप से विभेदित थायरॉयड कार्सिनोमा एक ही ट्यूमर में अन्य प्रकार के थायरॉयड कैंसर के साथ मौजूद हो सकता है। उदाहरण के लिए, के क्षेत्र कूपिक थायरॉयड कार्सिनोमा or पैपिलरी थायरॉयड कार्सिनोमा मौजूद हो सकता है। कभी-कभी, ट्यूमर के कुछ हिस्से आगे की ओर बढ़ सकते हैं एनाप्लास्टिक थायरॉयड कार्सिनोमाजो और भी अधिक आक्रामक है।

ट्यूमर का आकार
ट्यूमर को पूरी तरह से हटाने के बाद, इसे मापा जाएगा। ट्यूमर को आमतौर पर तीन आयामों में मापा जाता है, लेकिन आपकी रिपोर्ट में केवल सबसे बड़े आयाम का वर्णन किया जाता है। उदाहरण के लिए, यदि ट्यूमर का माप 4.0 सेमी गुणा 2.0 सेमी गुणा 1.5 सेमी है, तो आपकी रिपोर्ट इसे 4.0 सेमी बताएगी। फॉलिक्युलर थायरॉयड कार्सिनोमा के लिए ट्यूमर का आकार महत्वपूर्ण है क्योंकि यह पैथोलॉजिकल ट्यूमर चरण (पीटी) निर्धारित करता है। बड़े ट्यूमर के शरीर के अन्य अंगों में फैलने की संभावना अधिक होती है, जैसे कि लसीकापर्व.
एक्स्ट्राथायरायडियल एक्सटेंशन
एक्स्ट्राथायरॉइडल एक्सटेंशन (ETE) का मतलब है थायरॉइड ग्रंथि से परे आस-पास के ऊतकों में कैंसर कोशिकाओं का फैलना। यह थायरॉइड कैंसर में एक महत्वपूर्ण रोगसूचक कारक है, क्योंकि यह रोग के चरण और प्रबंधन को महत्वपूर्ण रूप से प्रभावित कर सकता है।
प्रसार की सीमा के आधार पर एक्स्ट्राथायरॉइडल विस्तार को दो प्रकारों में वर्गीकृत किया गया है:
- सूक्ष्मदर्शी एक्स्ट्राथाइरॉइडल विस्तार: यह केवल माइक्रोस्कोप के नीचे दिखाई देता है और यह दर्शाता है कि कैंसर थायरॉयड कैप्सूल से थोड़ा आगे तक फैल गया है। इसे नंगी आँखों से नहीं देखा जा सकता है और इसमें आस-पास के नरम ऊतकों में थोड़ी सी घुसपैठ हो सकती है।
- मैक्रोस्कोपिक (या सकल) एक्स्ट्राथायरॉइडल विस्तार: यह प्रकार नंगी आँखों से दिखाई देता है या सर्जरी के दौरान पता लगाया जा सकता है। इसमें मांसपेशियों, श्वासनली, ग्रासनली या प्रमुख रक्त वाहिकाओं जैसी पड़ोसी संरचनाओं में अधिक स्पष्ट और व्यापक आक्रमण शामिल है।
एक्स्ट्राथायरॉइडल एक्सटेंशन निम्नलिखित कारणों से महत्वपूर्ण है:
- रोग का निदान: मैक्रोस्कोपिक (सकल) एक्स्ट्राथायरॉइडल विस्तार बदतर स्थिति से जुड़ा है रोग का निदान. यह अधिक आक्रामक कैंसर का सुझाव देता है जिसके दोबारा होने की अधिक संभावना है मेटास्टेसिस.
- मचान: एक्स्ट्राथायरॉइडल विस्तार थायराइड कैंसर के चरण को प्रभावित करता है। उदाहरण के लिए, टीएनएम (ट्यूमर, नोड, मेटास्टेसिस) थायराइड कैंसर के लिए उपयोग की जाने वाली वर्गीकरण प्रणाली, मैक्रोस्कोपिक एक्स्ट्राथायरॉइडल विस्तार के परिणामस्वरूप उच्च पैथोलॉजिकल ट्यूमर चरण (पीटी) होता है।
- उपचार और अनुवर्तीमैक्रोस्कोपिक (सकल) एक्स्ट्राथायरॉइडल विस्तार की उपस्थिति पुनरावृत्ति के जोखिम को कम करने के लिए अधिक आक्रामक उपचार रणनीतियों और करीबी अनुवर्ती कार्रवाई की ओर ले जा सकती है।
संवहनी आक्रमण (एंजियो आक्रमण)
खराब रूप से विभेदित थायरॉयड कार्सिनोमा में, संवहनी आक्रमण (जिसे एंजियोइनवेज़न के रूप में भी जाना जाता है) का अर्थ है कि कैंसर कोशिकाएं ट्यूमर में या उसके आस-पास की रक्त वाहिकाओं में फैल गई हैं। यह एक महत्वपूर्ण संकेत है क्योंकि यह संकेत दे सकता है कि कैंसर शरीर के अन्य अंगों, जैसे कि फेफड़े या हड्डियों में फैल सकता है।
पैथोलॉजिस्ट यह बताने के लिए दो शब्दों का उपयोग करते हैं कि कितना संवहनी आक्रमण (एंजियोइनवेज़न) मौजूद है:
- फोकल संवहनी आक्रमण (एंजियोइनवेसन)कैंसर कोशिकाएं चार से कम रक्त वाहिकाओं में पाई जाती हैं।
- व्यापक संवहनी आक्रमण (एंजियोइनवेसन)कैंसर कोशिकाएं चार या अधिक रक्त वाहिकाओं में पाई जाती हैं।
व्यापक संवहनी आक्रमण (चार या अधिक रक्त वाहिकाएं) का अर्थ आमतौर पर कैंसर फैलने का अधिक जोखिम होता है, जो बदतर स्थिति पैदा कर सकता है। रोग का निदानयदि व्यापक एंजियोइनवेज़न है, तो डॉक्टर अक्सर कैंसर को बेहतर ढंग से नियंत्रित करने के लिए अधिक आक्रामक उपचार की सलाह देते हैं। इसमें अतिरिक्त सर्जरी, रेडियोधर्मी आयोडीन थेरेपी, या कैंसर फैलने के किसी भी लक्षण की निगरानी के लिए अधिक लगातार अनुवर्ती दौरे शामिल हो सकते हैं।
लसीका आक्रमण
थायरॉयड ग्रंथि के खराब रूप से विभेदित थायरॉयड कार्सिनोमा के संदर्भ में लसीका आक्रमण लसीका प्रणाली में कैंसर कोशिकाओं की घुसपैठ और प्रसार को संदर्भित करता है। लसीका प्रणाली में प्रवेश करने वाली कैंसर कोशिकाएँ लसीकापर्वफॉलिक्युलर थायरॉयड कार्सिनोमा के साथ लसीका आक्रमण का पाया जाना अपेक्षाकृत असामान्य है। संवहनी आक्रमण के विपरीत, लसीका आक्रमण जरूरी नहीं कि अधिक आक्रामक बीमारी या बदतर बीमारी से जुड़ा हो रोग का निदान.
हाशिये
पैथोलॉजी में, मार्जिन ट्यूमर सर्जरी के दौरान हटाए गए ऊतक का किनारा होता है। पैथोलॉजी रिपोर्ट में मार्जिन की स्थिति महत्वपूर्ण है क्योंकि यह इंगित करता है कि क्या पूरा ट्यूमर हटा दिया गया था या कुछ पीछे छोड़ दिया गया था। यह जानकारी आगे के उपचार की आवश्यकता निर्धारित करने में मदद करती है।
पैथोलॉजिस्ट यह जांचने के लिए मार्जिन की जांच करते हैं कि ट्यूमर कोशिकाएं ऊतक के कटे हुए किनारे पर हैं या नहीं। एक सकारात्मक मार्जिन, जहां ट्यूमर कोशिकाएं पाई जाती हैं, यह सुझाव देती हैं कि कुछ शरीर में रह सकती हैं। इसके विपरीत, एक नकारात्मक मार्जिन, जिसके किनारे पर कोई ट्यूमर कोशिकाएं नहीं हैं, यह सुझाव देता है कि ट्यूमर पूरी तरह से हटा दिया गया था। कुछ रिपोर्ट निकटतम ट्यूमर कोशिकाओं और मार्जिन के बीच की दूरी को भी मापती हैं, भले ही सभी मार्जिन नकारात्मक हों।

लसीकापर्व
लसीकापर्व पूरे शरीर में पाए जाने वाले छोटे प्रतिरक्षा अंग हैं। कैंसर कोशिकाएं लसीका वाहिकाओं के माध्यम से ट्यूमर से लिम्फ नोड्स तक फैल सकती हैं। इस कारण से, लिम्फ नोड्स को आमतौर पर हटा दिया जाता है और कैंसर कोशिकाओं की तलाश के लिए माइक्रोस्कोप के नीचे जांच की जाती है। ट्यूमर से शरीर के दूसरे हिस्से, जैसे कि लिम्फ नोड, में कैंसर कोशिकाओं की आवाजाही को कहा जाता है रूप-परिवर्तन.

कैंसर कोशिकाएं आमतौर पर सबसे पहले ट्यूमर के करीब लिम्फ नोड्स में फैलती हैं, हालांकि दूर स्थित लिम्फ नोड्स भी इसमें शामिल हो सकते हैं। इस कारण से, सबसे पहले निकाले जाने वाले लिम्फ नोड्स आमतौर पर ट्यूमर के करीब होते हैं। ट्यूमर से दूर स्थित लिम्फ नोड्स को आमतौर पर तभी हटाया जाता है जब वे बढ़े हुए हों और उनमें कैंसर कोशिकाओं के होने का उच्च नैदानिक संदेह हो।
गर्दन का विच्छेदन
गर्दन का विच्छेदन एक शल्य प्रक्रिया है जिसमें गर्दन के निचले हिस्से को हटाया जाता है। लसीकापर्व गर्दन से। निकाले गए लिम्फ नोड्स आमतौर पर गर्दन के अलग-अलग क्षेत्रों से आते हैं, और प्रत्येक क्षेत्र को एक स्तर कहा जाता है। गर्दन में स्तरों में 1, 2, 3, 4 और 5 शामिल हैं। आपकी पैथोलॉजी रिपोर्ट में अक्सर बताया जाएगा कि जांच के लिए भेजे गए प्रत्येक स्तर में कितने लिम्फ नोड्स देखे गए थे। ट्यूमर के समान तरफ के लिम्फ नोड्स को इप्सिलैटरल कहा जाता है, जबकि ट्यूमर के विपरीत तरफ के लिम्फ नोड्स को कॉन्ट्रालेटरल कहा जाता है।

आपकी पैथोलॉजी रिपोर्ट में लिम्फ नोड्स का वर्णन कैसे किया जाएगा
यदि आपके शरीर से कोई लिम्फ नोड निकाला जाता है, तो पैथोलॉजिस्ट द्वारा माइक्रोस्कोप के नीचे उनकी जांच की जाएगी, और जांच के परिणाम आपकी रिपोर्ट में वर्णित किए जाएंगे। "पॉजिटिव" का मतलब है कि लिम्फ नोड में कैंसर कोशिकाएं पाई गईं। "नेगेटिव" का मतलब है कि कोई कैंसर कोशिका नहीं पाई गई। यदि लिम्फ नोड में कैंसर कोशिकाएं पाई जाती हैं, तो कैंसर कोशिकाओं के सबसे बड़े समूह का आकार (जिसे अक्सर "फोकस" या "डिपॉजिट" के रूप में वर्णित किया जाता है) भी आपकी रिपोर्ट में शामिल किया जा सकता है। एक्सट्रानोडल एक्सटेंशन इसका अर्थ है कि ट्यूमर कोशिकाएं लिम्फ नोड के बाहर कैप्सूल को तोड़कर आसपास के ऊतकों में फैल गई हैं।
लिम्फ नोड्स की जांच क्यों महत्वपूर्ण है?
लिम्फ नोड्स की जांच दो कारणों से महत्वपूर्ण है। सबसे पहले, यह जानकारी पैथोलॉजिकल नोडल स्टेज (पीएन) निर्धारित करती है। दूसरा, लिम्फ नोड में कैंसर कोशिकाएं पाए जाने से यह खतरा बढ़ जाता है कि भविष्य में कैंसर कोशिकाएं शरीर के अन्य हिस्सों में भी पाई जाएंगी। परिणामस्वरूप, आपका डॉक्टर इस जानकारी का उपयोग यह तय करते समय करेगा कि अतिरिक्त उपचार, जैसे कि रेडियोधर्मी आयोडीन, कीमोथेरेपी, विकिरण थेरेपी, या इम्यूनोथेरेपी की आवश्यकता है या नहीं।
पैथोलॉजिकल स्टेज (पीटीएनएम)
खराब रूप से विभेदित थायरॉयड कार्सिनोमा के लिए पैथोलॉजिकल चरण का निर्धारण केवल तब किया जा सकता है जब पूरे ट्यूमर को शल्य चिकित्सा द्वारा हटा दिया गया हो और पैथोलॉजिस्ट द्वारा माइक्रोस्कोप के नीचे जांच की गई हो। चरण को तीन भागों में विभाजित किया गया है: ट्यूमर चरण (पीटी) जो ट्यूमर का वर्णन करता है, नोडल चरण (पीएन) जो किसी भी ट्यूमर का वर्णन करता है लसीकापर्व जांच की गई, और मेटास्टैटिक चरण (पीएम) जो ट्यूमर कोशिकाओं का वर्णन करता है जो शरीर के अन्य भागों में फैल गए हैं। अधिकांश पैथोलॉजी रिपोर्ट में ट्यूमर और नोडल चरणों के बारे में जानकारी शामिल होगी। समग्र पैथोलॉजिकल चरण महत्वपूर्ण है क्योंकि यह आपके डॉक्टर को सर्वोत्तम उपचार योजना निर्धारित करने और पुनर्प्राप्ति के दृष्टिकोण की भविष्यवाणी करने में मदद करता है।
ट्यूमर चरण (पीटी)
- T0: प्राथमिक ट्यूमर का कोई सबूत नहीं.
- T1: ट्यूमर अपने सबसे बड़े आकार में 2 सेमी (लगभग 0.8 इंच) या छोटा होता है और थायरॉइड तक ही सीमित होता है।
- T1a: ट्यूमर 1 सेमी (लगभग 0.4 इंच) या छोटा है।
- टी 1 बी: ट्यूमर 1 सेमी से बड़ा है लेकिन 2 सेमी से बड़ा नहीं है।
- T2: ट्यूमर 2 सेमी से बड़ा है लेकिन 4 सेमी (लगभग 1.6 इंच) से बड़ा नहीं है और अभी भी थायरॉयड के अंदर है।
- T3: ट्यूमर 4 सेमी से बड़ा है या थायरॉयड ग्रंथि से परे न्यूनतम विस्तार है।
- T3a: ट्यूमर 4 सेमी से बड़ा है लेकिन अभी भी थायरॉयड तक ही सीमित है।
- टी 3 बी: ट्यूमर में अत्यधिक एक्स्ट्राथाइरॉइडल विस्तार दिखाई देता है (यह थायरॉइड के बाहर की मांसपेशियों में फैल गया है)।
- T4: यह उन्नत बीमारी का संकेत देता है।
- T4a: ट्यूमर थायरॉयड कैप्सूल से आगे बढ़कर चमड़े के नीचे के कोमल ऊतकों, स्वरयंत्र (वॉयस बॉक्स), ट्रेकिआ (विंडपाइप), एसोफैगस (फूड पाइप), या आवर्तक लेरिन्जियल तंत्रिका (एक तंत्रिका जो वॉयस बॉक्स को नियंत्रित करता है) पर आक्रमण करता है।
- टी 4 बी: ट्यूमर प्रीवर्टेब्रल स्पेस (रीढ़ की हड्डी के स्तंभ के सामने का क्षेत्र) पर आक्रमण करता है, और कैरोटिड धमनी या मीडियास्टिनल वाहिकाओं (प्रमुख रक्त वाहिकाओं) को घेर लेता है।
नोडल चरण (पीएन)
- N0: कोई क्षेत्रीय लिम्फ नोड मेटास्टेसिस नहीं (कैंसर आसपास के लिम्फ नोड्स में नहीं फैला है)।
- N1: क्षेत्रीय लिम्फ नोड्स (थायराइड के पास) में मेटास्टेसिस होता है।
- N1a: मेटास्टेसिस थायरॉइड (प्रीट्रैचियल, पैराट्रैचियल, प्रीलेरिंजियल/डेल्फ़ियन, और/या पेरिथायरॉइडल लिम्फ नोड्स) के आसपास लिम्फ नोड्स तक सीमित है।
- N1b: अन्य ग्रीवा (गर्दन) या बेहतर मीडियास्टिनल लिम्फ नोड्स (ऊपरी छाती में लिम्फ नोड्स) में मेटास्टेसिस।



