door Jason Wasserman MD PhD FRCPC en Zuzanna Gorski MD
3 januari 2024
Hooggradig papillair urotheelcarcinoom is een vorm van kanker die begint in een deel van het lichaam dat de urinewegen wordt genoemd. De urinewegen omvatten de nieren, blaas, urineleiders en urethra. De meeste tumoren worden in de blaas gevonden. Pathologen verdelen dit type kanker in niet-invasief en invasief op basis van de aanwezigheid van tumorcellen in het weefsel onder het urotheel, een dunne laag weefsel aan de binnenkant van de urinewegen. Dit onderscheid is belangrijk omdat niet-invasieve tumoren doorgaans alleen door een operatie worden genezen, terwijl patiënten met invasieve tumoren na de operatie mogelijk aanvullende behandeling nodig hebben.
Dit artikel zal u helpen uw diagnose en uw pathologierapport voor hooggradig papillair urotheelcarcinoom te begrijpen.
De urinewegen
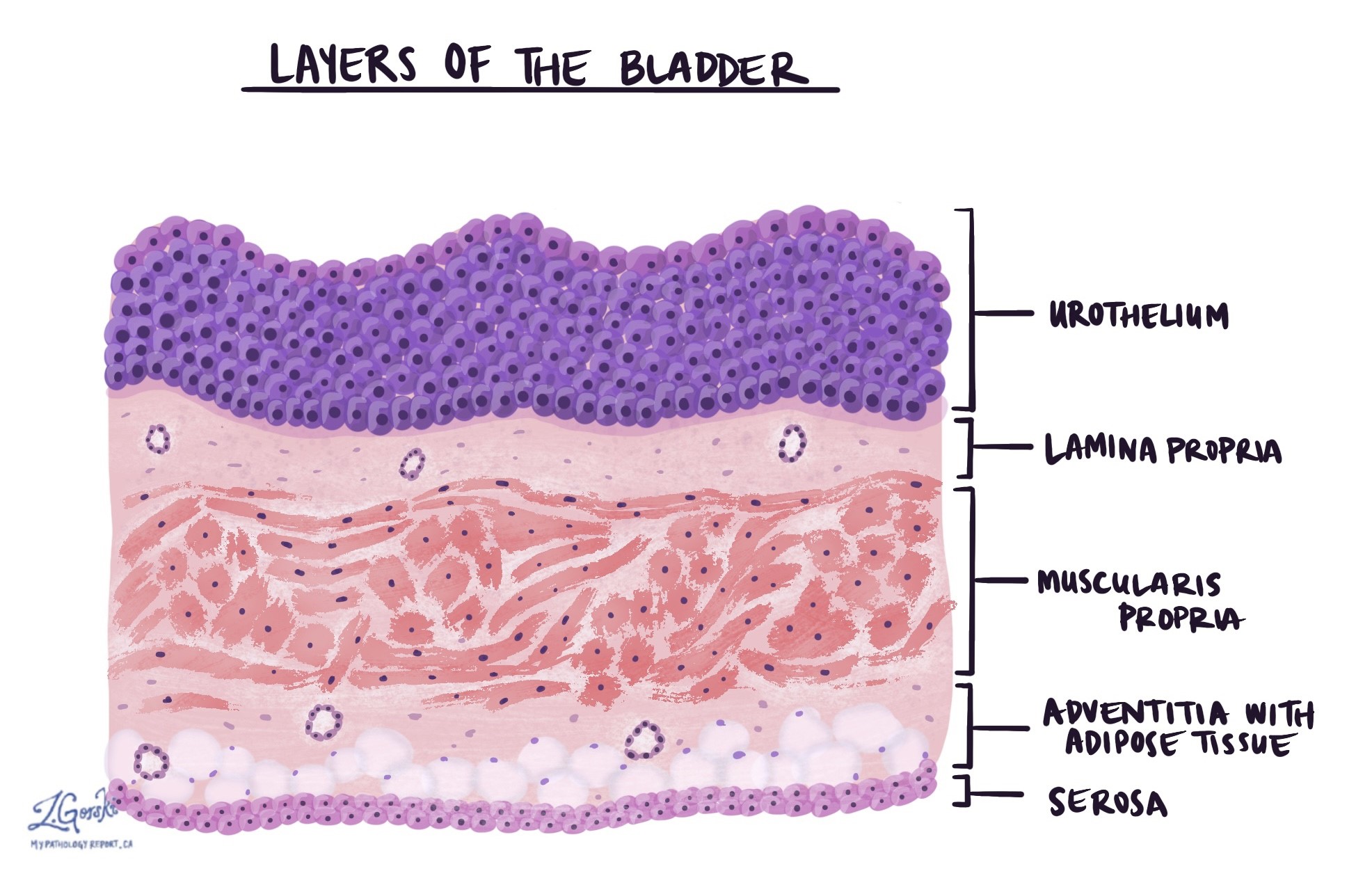
De urinewegen zijn een systeem dat is ontworpen om afval en overtollig water uit het lichaam te verwijderen door de productie van urine. De urinewegen omvatten de nieren, urineleiders, blaas en urethra. Urine die in de nieren wordt gemaakt, stroomt via de urineleiders in de blaas. De blaas slaat de urine op totdat deze via de urethra uit het lichaam wordt vrijgegeven. Het binnenoppervlak van de gehele urinewegen is bekleed met gespecialiseerd urotheelcellen die een barrière vormen die het urotheel wordt genoemd.
Wat zijn de symptomen van hooggradig papillair urotheelcarcinoom?
Symptomen van hooggradig papillair urotheelcarcinoom zijn onder meer bloederige urine (hematurie), pijn bij het urineren (dysurie) en de noodzaak om vaker te plassen.
Wat veroorzaakt hooggradig papillair urotheelcarcinoom?
Studies hebben aangetoond dat een grote verscheidenheid aan toxines, medicijnen en infecties geassocieerd zijn met een verhoogd risico op het ontwikkelen van papillair urotheelcarcinoom. Gifstoffen die dit type kanker kunnen veroorzaken, zijn onder meer tabaksrook, opium, op benzidine gebaseerde kleurstoffen, aromatische aminen, arseen en aristolochiazuur geproduceerd door Aristolochia-planten (die vaak worden gebruikt in kruidenmedicijnen). Chronisch (langdurig) ontsteking in de blaas veroorzaakt door infecties zoals Schistosoma haematobium, langdurige verblijfskatheter en sommige medische behandelingen, waaronder bestraling van het bekken en chemotherapie met chloornafazine of cyclofosfamide, worden in verband gebracht met een verhoogd risico op het ontwikkelen van dit type kanker in de blaas.
Hoogwaardig papillair urotheelcarcinoom
Hooggradig papillair urotheelcarcinoom begint vanaf de urotheelcellen normaal gesproken te vinden in het urotheel, een dunne laag weefsel die het binnenoppervlak van de urinewegen bedekt. Hoewel deze tumor meestal in de blaas wordt aangetroffen, kan deze overal langs de urinewegen ontstaan. De tumor wordt beschreven als hoog cijfer omdat de tumorcellen er onder de microscoop heel abnormaal uitzien. Naarmate de tumor groeit, vormt deze lange vingerachtige uitsteeksels van weefsel die uit het binnenoppervlak van het weefsel steken. Pathologen gebruiken de term papillair om dit groeipatroon te beschrijven.
Niet-invasieve en invasieve tumoren
De meeste hoogwaardige papillaire urotheelcarcinomen zijn dat wel niet-invasieve wat betekent dat de tumor beperkt is tot het urotheel aan de binnenkant van de urinewegen. Niet-invasieve tumoren kunnen zich niet naar andere delen van het lichaam verspreiden en kunnen alleen door een operatie worden genezen.

Sommige tumoren evolueren echter naar invasieve tumoren, wat betekent dat de tumor zich heeft verspreid naar het weefsel onder het urotheel (bijvoorbeeld de lamina propria of masculinis propria). In tegenstelling tot niet-invasieve tumoren kunnen invasieve tumoren zich verspreiden naar lymfeklieren en andere delen van het lichaam.
Bij onderzoek van een invasief hooggradig papillair urotheelcarcinoom zal uw patholoog proberen vast te stellen hoe ver de tumorcellen zich hebben verspreid in de weefsellagen onder het urotheel. Deze informatie is erg belangrijk omdat tumoren die dieper in het omliggende weefsel binnendringen, zich waarschijnlijker naar andere delen van het lichaam verspreiden. Deze informatie wordt ook gebruikt om het pathologische tumorstadium (pT) te bepalen.

Hoe wordt deze diagnose gesteld?
De diagnose wordt meestal gesteld door een urinemonster onder een microscoop te bekijken. De diagnose kan ook worden gesteld nadat een klein stukje weefsel uit de urinewegen is verwijderd tijdens een procedure die a . wordt genoemd biopsie. Nadat de diagnose is gesteld, wordt de hele tumor meestal verwijderd in een procedure die transurethrale resectie (TURBT) wordt genoemd. Bij grotere tumoren waarbij de blaas of nier is betrokken, moet mogelijk een deel of het hele orgaan worden verwijderd in een procedure die a . wordt genoemd resectie.
Waarom is het belangrijk om de masculinis propria te bemonsteren?
De masculinis propria is een dikke spierlaag in de wand van de blaas. Wanneer artsen een tumor in de blaas verwijderen, proberen ze tegelijkertijd een deel van de onderliggende masculinis propria te verwijderen. Bemonstering van de masculinis propria is belangrijk omdat pathologen spierinvasieve ziekten pas kunnen uitsluiten nadat de spier onder de microscoop is onderzocht. Om deze reden zullen de meeste pathologierapporten, nadat een TURBT is uitgevoerd, aangeven of masculinis propria al dan niet in het verstrekte weefsel is gezien.
Pathologisch stadium
Het pathologische stadium is gebaseerd op het TNM-stadiëringssysteem, een internationaal erkend systeem gecreëerd door de Amerikaans Gemengd Comité voor Kanker. Dit systeem gebruikt informatie over de primaire tumor (T), lymfeklieren (N), en verre metastatische ziekte (M) om het volledige pathologische stadium (pTNM) te bepalen. Uw patholoog onderzoekt het ingeleverde weefsel en geeft elk onderdeel een nummer. Over het algemeen betekent een hoger aantal een meer gevorderde ziekte en een slechtere prognose.
Tumorstadium (pT)
Alle niet-invasieve tumoren krijgen een speciale classificatie genaamd Ta om hun niet-invasieve status aan te geven. Daarentegen krijgen alle invasieve tumoren een tumorstadium van T1 tot T4 op basis van de diepte van de invasie.
- Ta- Niet-invasieve tumoren.
- T1 - De tumorcellen zijn de lamina propria net onder het urotheel binnengedrongen.
- T2 - De tumorcellen zijn uitgezaaid in de muscularis propria.
- T3 - De tumorcellen bevinden zich in het perivesical zachte weefsel.
- T4 - De tumorcellen zijn omliggende organen binnengedrongen, zoals de prostaat, baarmoeder of bekkenwand.
Nodale fase (pN)
Papillair urotheelcarcinoom krijgt een knooppuntstadium tussen 0 en 3 op basis van het aantal lymfeklieren dat tumorcellen bevat en de locatie van die lymfeklieren.
- N0 – In geen van de onderzochte lymfeklieren worden tumorcellen gezien.
- N1 - Tumorcellen worden gevonden in één lymfeklier in het bekken.
- N2 - Tumorcellen worden gevonden in meer dan één lymfeklier in het bekken.
- N3 - Tumorcellen worden gevonden in de gemeenschappelijke iliacale lymfeklieren die zich buiten het bekken bevinden.
- NX- Er werden geen lymfeklieren opgestuurd voor pathologisch onderzoek.
Over dit artikel
Dit artikel is geschreven door artsen om u te helpen uw pathologierapport te lezen en te begrijpen. Algemene inlichtingen als u vragen heeft over dit artikel of uw pathologierapport. Lezen dit artikel voor een meer algemene inleiding tot de onderdelen van een typisch pathologierapport.


