Par Jason Wasserman MD PhD FRCPC
28 janvier 2026
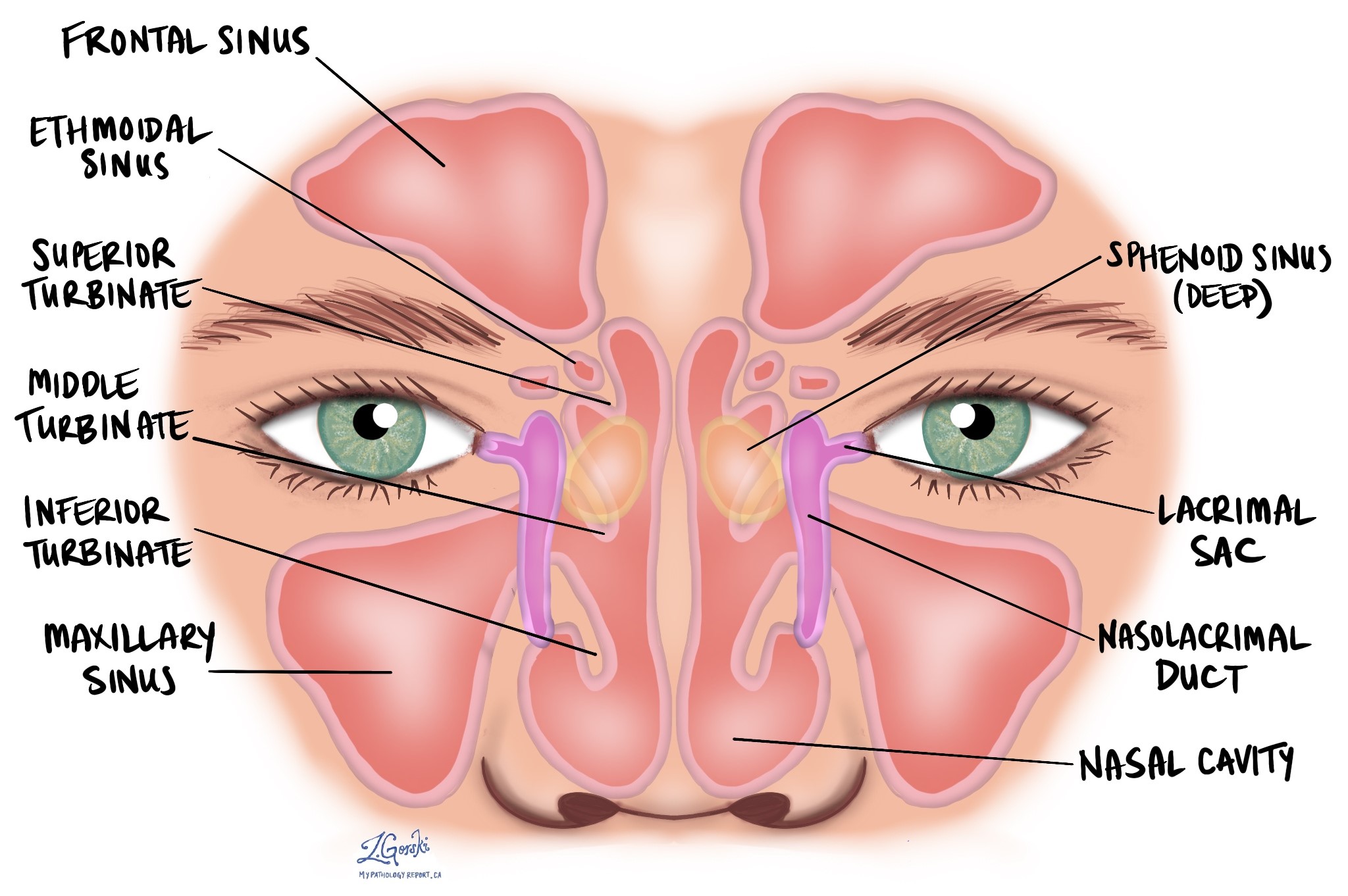
Carcinome épidermoïde associé au VPH est un type de cancer qui commence à partir de cellules squameusesLes sinus paranasaux sont des cellules plates tapissant l'intérieur des fosses nasales et des sinus paranasaux. Les fosses nasales sont les cavités situées à l'intérieur du nez et qui contribuent à réchauffer et à filtrer l'air, tandis que les sinus paranasaux sont des cavités remplies d'air dans les os entourant le nez ; ils participent à la production de mucus et contribuent à alléger le poids du crâne.
Ce cancer est lié à une infection par des types de bactéries à haut risque. papillomavirus humain (HPV)Le VPH peut modifier la croissance et la division des cellules squameuses, favorisant ainsi la formation d'une tumeur au fil du temps. Les tumeurs associées au VPH dans cette région sont considérées comme un type distinct de carcinome épidermoïde, car leur comportement diffère de celui des tumeurs non liées au VPH.
Cet article explique comment le carcinome épidermoïde associé au HPV est diagnostiqué, ce que les pathologistes recherchent dans les tissus et comment ces observations contribuent à orienter le traitement et le pronostic.
Quels sont les symptômes du carcinome épidermoïde associé au VPH ?
Les symptômes du carcinome épidermoïde associé au HPV dépendent de la taille et de la localisation précise de la tumeur. Les tumeurs précoces peuvent provoquer des symptômes légers ou vagues, tandis que les tumeurs plus volumineuses peuvent entraîner des problèmes plus marqués.
Les symptômes courants incluent une obstruction ou une congestion nasale, des saignements de nez, des douleurs ou une sensation de pression au niveau du visage, un gonflement du nez ou de la zone environnante, une difficulté à respirer par une narine et une diminution de l'odorat. Certaines tumeurs sont peu symptomatiques au début et ne sont découvertes que lorsqu'elles grossissent ou s'étendent aux structures voisines.
Quelles sont les causes du carcinome épidermoïde associé au VPH ?
Le carcinome épidermoïde associé au HPV est causé par une infection par un HPV à haut risque. Le virus perturbe le contrôle normal du cycle cellulaire, permettant ainsi aux cellules épidermoïdes de proliférer de manière incontrôlée.
D'autres facteurs, comme le tabagisme ou l'exposition à certains produits chimiques sur le lieu de travail, peuvent augmenter le risque global de cancer, mais le VPH joue un rôle central dans ce type de tumeur spécifique.
Comment ce diagnostic est-il établi ?
Le diagnostic du carcinome épidermoïde associé au HPV des fosses nasales ou des sinus paranasaux repose sur la combinaison d'examens d'imagerie, de prélèvements tissulaires (biopsie ou résection chirurgicale) et d'analyses anatomopathologiques spécialisées. Chaque étape apporte des informations complémentaires, et leur combinaison permet aux médecins de confirmer le diagnostic et d'évaluer le stade d'évolution de la tumeur.
Imagerie
Les examens d'imagerie constituent une partie importante de l'évaluation. Cependant, ils ne permettent pas de distinguer avec certitude le carcinome épidermoïde associé au HPV des autres tumeurs des fosses nasales et des sinus paranasaux. C'est pourquoi l'imagerie est principalement utilisée pour localiser la tumeur et évaluer son extension, plutôt que pour établir le diagnostic définitif.
Sur les scanners et les IRM, ces tumeurs apparaissent généralement comme des masses agressives des tissus mous susceptibles de détruire les os fins des sinus environnants. Elles se développent le plus souvent dans le sinus maxillaire, puis dans les sinus ethmoïdaux et la cavité nasale. Comme de nombreuses tumeurs sont diagnostiquées à un stade avancé, l'imagerie peut révéler une extension aux zones voisines telles que l'orbite, la joue, les espaces faciaux profonds ou la base du crâne.
Les médecins utilisent souvent conjointement la tomodensitométrie (TDM) et l'imagerie par résonance magnétique (IRM). La TDM est particulièrement performante pour visualiser les lésions osseuses, tandis que l'IRM fournit des informations plus précises sur les tissus mous, notamment l'extension de la tumeur aux muscles, aux nerfs ou à l'œil. L'imagerie contribue à orienter la biopsie, la planification chirurgicale et la stadification tumorale, mais le diagnostic final repose sur l'examen microscopique des tissus.
Biopsie ou ablation chirurgicale
Pour établir un diagnostic définitif, une biopsie est nécessaire. Celle-ci consiste à prélever un petit échantillon de tissu tumoral, généralement par voie nasale à l'aide d'un endoscope. Dans certains cas, le diagnostic est posé après l'ablation chirurgicale de la tumeur, notamment si aucune biopsie n'a été réalisée au préalable ou si les résultats étaient insuffisants.
L'échantillon de tissu est envoyé à un pathologiste, un médecin spécialisé dans le diagnostic des maladies par l'examen des tissus.
Caractéristiques microscopiques
Au microscope, le carcinome épidermoïde associé au HPV présente un aspect caractéristique.
La tumeur est généralement constituée de nids, de lobules ou d'amas de cellules tumorales en forme de ruban. Ces amas se développent souvent de manière régulière et progressive dans les tissus environnants, plutôt que de les traverser de façon irrégulière. Même lorsque la tumeur s'étend en profondeur ou détruit l'os, les tissus environnants réagissent souvent peu.
Dans certains cas, la tumeur se développe selon un motif papillaire, formant des projections digitiformes le long de la surface de la peau. Ces projections peuvent s'étendre sur l'épithélium normal adjacent.
Les cellules tumorales possèdent généralement de gros noyaux et un cytoplasme relativement peu abondant, le noyau occupant ainsi la majeure partie de la cellule. Les cellules situées en périphérie des nids tumoraux s'alignent souvent de façon organisée (on parle alors de palissade périphérique), tandis que celles situées vers le centre apparaissent plus aplaties.
Le degré d'anomalie peut varier d'un cas à l'autre. Certaines tumeurs présentent des anomalies minimes, tandis que d'autres montrent des changements plus marqués. Des zones de nécrose (mort cellulaire tumorale) peuvent être présentes. Contrairement à de nombreux autres cancers, le carcinome épidermoïde associé au HPV n'est pas classé selon le degré d'anomalie des cellules.
Bien que la plupart des cas présentent l'aspect classique non kératinisant, certaines tumeurs peuvent présenter des caractéristiques kératinisantes, basaloïdes ou mixtes (adénosquameuses).
Tests immunohistochimiques et de dépistage du VPH
Immunohistochimie (IHC) Il s'agit d'un test de laboratoire utilisant des anticorps pour détecter des protéines spécifiques dans les cellules tumorales. La plupart des tumeurs associées au HPV présentent une forte positivité diffuse pour la protéine p16, dont l'expression est surexprimée lorsque le HPV à haut risque perturbe la régulation cellulaire normale. Un résultat positif pour la p16 confirme fortement l'implication du HPV.
Pour confirmer l'infection par le VPH, hybridation in situ (ISH) Ce test peut être réalisé. Il détecte l'ADN du VPH à haut risque directement dans les cellules tumorales et présente une spécificité élevée.
Invasion lymphovasculaire
Invasion lymphovasculaire (IVG) Cela indique la présence de cellules tumorales dans les vaisseaux lymphatiques ou sanguins. Ces vaisseaux servent de voies de migration aux cellules cancéreuses vers d'autres parties du corps, notamment les ganglions lymphatiques et les organes distants.
La présence d'une invasion lymphovasculaire augmente le risque que le cancer se soit propagé au-delà du site tumoral initial.
Invasion périneurale
Invasion périneurale (PNI) Cela se produit lorsque des cellules tumorales se développent le long ou autour d'un nerf. Les nerfs agissent comme des câbles de communication, véhiculant des signaux tels que la douleur et la sensation.
Lorsque les cellules cancéreuses se propagent le long des nerfs, le risque de récidive tumorale après une intervention chirurgicale est plus élevé car les cellules tumorales peuvent s'étendre au-delà de la masse visible.
Les marges
A marge Il s'agit de la limite du tissu excisé lors d'une intervention chirurgicale visant à retirer une tumeur. Les marges ne sont évaluées qu'après l'ablation complète de la tumeur, et non après une biopsie.
Les pathologistes examinent les marges pour voir si les cellules tumorales atteignent le bord coupé du tissu :
-
Une marge négative signifie qu'aucune cellule tumorale n'est visible sur le bord de la zone, ce qui suggère que la tumeur a été entièrement retirée.
-
Une marge positive signifie que des cellules tumorales sont présentes en bordure de la zone traitée, indiquant qu'il peut subsister des cellules cancéreuses dans l'organisme.
-
Certains rapports décrivent également à quel point les cellules tumorales sont proches de la marge, même si celle-ci est négative.
Pour les cancers des fosses nasales et des sinus paranasaux, l'évaluation des marges d'exérèse peut s'avérer complexe. Ces tumeurs sont souvent retirées en plusieurs fragments plutôt qu'en une seule pièce, ce qui peut rendre difficile, voire impossible, de déterminer avec certitude si toutes les marges sont saines. Dans ce cas, le compte rendu d'anatomopathologie peut indiquer que les marges ne peuvent être évaluées avec certitude ou qu'elles sont indéterminées.
Même lorsque les marges sont difficiles à évaluer, les informations relatives aux marges, ainsi que le stade de la tumeur et les résultats concernant les ganglions lymphatiques, aident à orienter les décisions concernant des traitements complémentaires tels que la radiothérapie.
Ganglions
Ganglions Ce sont de petits organes immunitaires qui filtrent la lymphe. Les cellules cancéreuses peuvent se propager de la tumeur aux ganglions lymphatiques voisins par les vaisseaux lymphatiques.
Les ganglions lymphatiques prélevés lors de l'intervention chirurgicale sont examinés au microscope. Si des cellules cancéreuses y sont détectées, le ganglion est considéré comme positif. Le compte rendu peut également préciser la taille de la tumeur et indiquer si elle s'étend au-delà du ganglion (extension extraganglionnaire).
L’atteinte des ganglions lymphatiques aide à déterminer le stade ganglionnaire pathologique (pN) et oriente les décisions concernant les traitements complémentaires tels que la radiothérapie, la chimiothérapie ou l’immunothérapie.
Stade pathologique
Le stade pathologique décrit l'étendue du cancer dans l'organisme et sa localisation. Pour le carcinome épidermoïde associé au HPV des fosses nasales et des sinus paranasaux, la stadification repose sur le système TNM, qui prend en compte :
-
T (tumeur) – la taille de la tumeur et son degré d’extension aux structures voisines.
-
N (ganglions) – indique si le cancer s’est propagé aux ganglions lymphatiques.
-
M (métastase) – indique si le cancer s’est propagé à des parties éloignées du corps.
Ces informations aident les médecins à choisir le meilleur traitement et à établir le pronostic. En général, plus le stade est élevé, plus la maladie est avancée.
Stade tumoral (pT)
Le stade de la tumeur dépend de l'endroit où le cancer a débuté, car l'anatomie et les modes de propagation diffèrent entre le sinus maxillaire, la cavité nasale et le sinus ethmoïdal.
Sinus maxillaire
-
Tis (carcinome in situ) – Les cellules cancéreuses sont limitées à la surface et n'ont pas envahi les tissus plus profonds.
-
T1 – La tumeur est confinée à la paroi du sinus maxillaire sans destruction osseuse.
-
T2 – La tumeur provoque une destruction osseuse ou s’étend aux zones voisines telles que le palais dur ou la fosse nasale moyenne, mais pas à la paroi postérieure du sinus ou aux espaces plus profonds.
-
T3 – La tumeur envahit des zones plus profondes telles que la paroi postérieure du sinus maxillaire, les tissus situés derrière le sinus, le plancher ou la paroi interne de l'orbite, les sinus ethmoïdaux ou les tissus mous voisins.
-
T4a (modérément avancé) – La tumeur s’étend dans des structures telles que l’avant de l’orbite, la peau de la joue, la lame criblée ou les sinus frontaux ou sphénoïdaux.
-
T4b (très avancé) – La tumeur envahit des zones critiques telles que le cerveau, les nerfs crâniens, la base du crâne ou les principaux vaisseaux sanguins.
Fosse nasale et sinus ethmoïdal
-
Tis (carcinome in situ) – Les cellules cancéreuses sont confinées à la surface de la paroi.
-
T1 – La tumeur est limitée à une zone de la cavité nasale ou du sinus ethmoïdal, avec ou sans atteinte osseuse.
-
T2 – La tumeur touche deux zones de la cavité nasale ou du sinus ethmoïdal ou s’étend aux zones voisines, avec ou sans atteinte osseuse.
-
T3 – La tumeur envahit des structures telles que le plancher ou la paroi interne de l'orbite, le sinus maxillaire, le palais ou la lame criblée.
-
T4a (modérément avancé) – La tumeur envahit l’avant de l’orbite, la peau de la joue, les os voisins ou une partie minimale de la base du crâne.
-
T4b (très avancé) – La tumeur envahit le cerveau, les nerfs crâniens ou les structures profondes de la base du crâne.
Stade nodal (pN)
Le stade ganglionnaire décrit si le cancer s'est propagé aux ganglions lymphatiques du cou.
-
N0 – Aucun cancer n'a été détecté dans les ganglions lymphatiques voisins.
-
N1 – Un cancer est détecté dans un seul ganglion lymphatique du même côté du cou, de 3 cm ou moins, sans propagation en dehors du ganglion.
-
N2 – Des cellules cancéreuses sont détectées dans un ou plusieurs ganglions lymphatiques, dont aucun ne dépasse 6 cm. Cela inclut :
-
Un seul nœud avec une propagation en dehors du nœud, ou
-
Présence de plusieurs ganglions sur un ou des deux côtés du cou, sans extension en dehors des ganglions.
-
-
N3 – Atteinte ganglionnaire plus avancée, incluant :
-
Un ganglion lymphatique de plus de 6 cm, ou
-
Tout ganglion lymphatique présentant une tumeur s'étendant au-delà de la capsule ganglionnaire (extension extraganglionnaire).
-
Si aucun ganglion lymphatique n'est retiré pour examen, le stade ganglionnaire est indiqué comme pNX.
Pronostic
Le pronostic d'un patient atteint d'un carcinome épidermoïde associé au HPV dépend de la taille, de la localisation et du stade de la tumeur, ainsi que de l'atteinte ganglionnaire. Globalement, le taux de survie à cinq ans pour le carcinome épidermoïde sinonasal est d'environ 60 %.
Certaines études suggèrent que les tumeurs associées au VPH pourraient avoir un meilleur pronostic que les tumeurs non liées au VPH, mais les résultats varient tout de même d'une personne à l'autre.
Questions à poser à votre médecin
- Les marges chirurgicales étaient-elles négatives ?
-
Le cancer s’est-il propagé à des ganglions lymphatiques ?
-
Ai-je besoin d'un traitement supplémentaire comme la radiothérapie, la chimiothérapie ou l'immunothérapie ?
-
Comment ce diagnostic affectera-t-il mon suivi à long terme ?


