Jason Wasserman MD PhDFRCPCによる
2023 年 6 月 22 日
浸潤性乳管癌 (IDC) は乳癌の一種であり、世界中で最も一般的な種類の乳癌です。 このタイプのがんは次のような症状から始まります。 上皮細胞 通常は内部で見つかります ダクト & 腺 胸の中で。 このタイプの癌の別名は浸潤性乳管癌です。

この診断はどのように行われますか?
浸潤性乳管がんの診断は通常、腫瘍の少量のサンプルがと呼ばれる手順で切除された後に行われます。 生検。 その後、組織は顕微鏡下での検査のために病理学者に送られます。
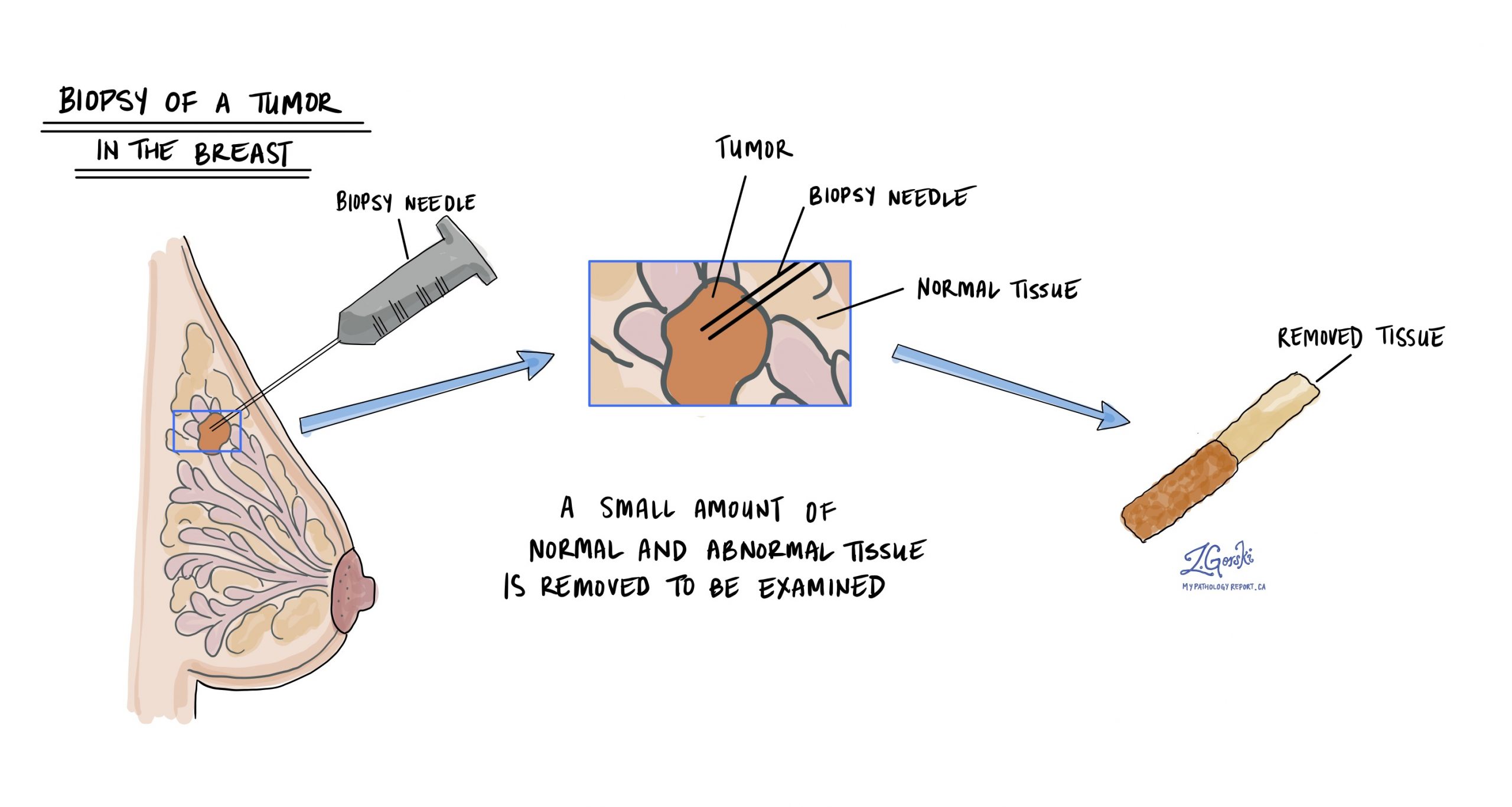
浸潤性乳管癌のノッティンガム組織学的グレードとは何ですか?なぜそれが重要なのですか?
ノッティンガムの組織学的等級付けシステムは、浸潤性乳管癌を 1 つのレベルまたはグレード 2、3、および 2 に分類するために使用されます。グレード 3 およびグレード XNUMX の腫瘍はより急速に増殖する傾向があり、悪性腫瘍になる可能性が高いため、グレードは重要です。 転移する (広がる)体の他の部分などに リンパ節.
病理学者は浸潤性乳管癌のノッティンガムグレードをどのように決定するのでしょうか?
ノッティンガムグレードは、腫瘍を顕微鏡で調べた後にのみ決定できます。 腫瘍を検査するとき、病理学者は次の XNUMX つの顕微鏡的特徴を探します。
- チューブル – 尿細管は、丸いリング状の構造を形成するように接続された細胞のグループです。 尿細管は似ていますが、同じではありません。 腺 通常、乳房に見られます。 尿細管を形成するがん細胞の割合に基づいて、1から3のスコアが与えられます。 大部分が尿細管で構成されている腫瘍には1のスコアが与えられ、ごく少数の腺で構成されている腫瘍には3のスコアが与えられます。
- 核多形性 - 核 は、ほとんどの遺伝物質(DNA)を保持する細胞の一部です。 多態性 (または多形性) は、ある腫瘍細胞の核が別の腫瘍細胞の核と非常に異なって見える場合に病理学者が使用する言葉です。 核の多形性には 1 ~ 3 のスコアが与えられます。 ほとんどのがん細胞が小さく、互いに非常によく似ている場合、腫瘍のスコアは 1 となります。がん細胞が非常に大きく、見た目が異常な場合、腫瘍のスコアは 3 となります。
- 有糸分裂率 – 細胞は分裂して新しい細胞を作ります。 新しいセルを作成するプロセスは次のように呼ばれます。 有糸分裂、そして分裂している細胞はと呼ばれます 有糸分裂像。 病理学者は、特定の領域(高倍率視野と呼ばれる)の有糸分裂像の数を数え、その数を使用して1〜3のスコアを付けます。有糸分裂像が非常に少ない腫瘍には1のスコアが与えられ、多くの有糸分裂像には3のスコアが与えられます。
各カテゴリのスコアは、次のように全体的な成績を決定するために追加されます。
- グレード1 –スコア3、4、または5。
- グレード2 –スコア6または7。
- グレード3 –スコア8または9。
腫瘍の大きさが重要なのはなぜですか?
乳房腫瘍のサイズは、病理学的腫瘍ステージ (pT) を決定するために使用され、腫瘍が大きいほど転移 (拡散) する可能性が高いため、重要です。 リンパ節 そして体の他の部分。 腫瘍のサイズは、腫瘍全体を切除した後にのみ決定できます。 このため、検査後の病理レポートには含まれません。 生検.
乳房予後マーカーとは何ですか?なぜ重要ですか?
予後マーカーは、がんなどの病気が時間の経過とともにどのように挙動し、治療にどのように反応するかを予測するために測定できるタンパク質またはその他の生物学的要素です。 乳房で最も一般的に検査される予後マーカーはホルモン受容体です。 エストロゲン受容体(ER) & プロゲステロン受容体(PR) と成長因子 HER2.
ホルモン受容体 – ER および PR
ER と PR は、細胞が性ホルモンのエストロゲンとプロゲステロンの作用に反応できるようにするホルモン受容体です。 ER と PR は、正常な乳房細胞と一部の乳がんによって生成されます。 ER および PR を引き起こすがんは、成長するためにこれらのホルモンに依存しているため、「ホルモン感受性」と呼ばれます。
病理学者はしばしばと呼ばれるテストを実行します 免疫組織化学 浸潤性乳管癌の細胞がERとPRを作っているかどうかを確認します。 このテストは多くの場合、 生検 サンプル。 ただし、状況によっては、腫瘍全体が切除された後にのみ実施される場合があります。
病理学者は、細胞の一部にタンパク質を含む腫瘍細胞の割合を測定することにより、ERおよびPRスコアを決定します。 核 と汚れの強さ。 ほとんどのレポートは、強度が弱い、中程度、または高いと説明されている間、核陽性を示す細胞のパーセンテージの範囲を示しています。
HER2
HER2 は、体中の正常で健康な細胞によって作られるタンパク質です。 一部の種類の癌の腫瘍細胞は余分な HER2 を生成し、これにより腫瘍内の細胞が正常細胞よりも速く成長します。 浸潤性乳管癌における HER2 の量を測定するには XNUMX つの検査が一般的に行われます。
HER2 の免疫組織化学
最初のテストは次のように呼ばれます 免疫組織化学 そしてそれはあなたの病理学者が細胞の表面のHER2タンパク質を見るのを可能にします。 このテストのスコアは0から3です。
HER2免疫組織化学スコア:
- 負(0および1) –スコア0または1は、腫瘍細胞が余分なHER2タンパク質を産生していないことを意味します。
- あいまい(2) –スコア2は、細胞が余分なHER2タンパク質を産生している可能性があることを意味します。 蛍光insituハイブリダイゼーション(FISH) (以下を参照)結果を確認するために実行する必要があります。
- ポジティブ(3) –スコア3は、細胞が余分なHER2タンパク質を産生していることを意味します。
HER2 の蛍光 in situ ハイブリダイゼーション (FISH)
HER2の測定に使用されるXNUMX番目の検査は 蛍光insituハイブリダイゼーション(FISH)。 この検査は通常、免疫組織化学検査でスコアが2になった後にのみ実行されます。 FISHは、細胞の外側でHER2を探す代わりに、細胞の核の内側でHER2遺伝子に付着するプローブを使用します。 正常な細胞は、細胞の核にHER2遺伝子のコピーが2つあります。 HER FISH検査の目的は、HER2遺伝子のコピー数が多い腫瘍細胞を特定することです。これにより、HER2タンパク質のコピー数を増やすことができます。
HER2 FISHスコア:
- ポジティブ(増幅) –腫瘍細胞にはHER2遺伝子の余分なコピーがあります。 これらの細胞はおそらく余分なHER2タンパク質を作っています。
- ネガティブ(増幅されていない) –腫瘍細胞にはHER2遺伝子の余分なコピーはありません。 これらの細胞は、おそらく余分なHER2タンパク質を作っていません。
上皮内乳管癌 (DCIS) とは何ですか? 浸潤性乳管癌とどのように関連していますか?
非浸潤性乳管がん(DCIS) 非侵襲的なタイプの乳がんです。 時間の経過とともに、DCISは浸潤性乳管癌に変わる可能性があります。 このため、DCISは浸潤性乳管癌の周囲の組織によく見られ、見られると病理レポートに含まれます。 浸潤性乳管癌とは対照的に、DCISの腫瘍細胞は管内にのみ見られ、周囲の間質には見られません。

腫瘍の拡大とは何を意味し、なぜそれが重要なのですか?
浸潤性乳管がんは乳房の内側から始まりますが、腫瘍はその上にある皮膚や胸壁の筋肉に広がることがあります。 腫瘍の拡大という用語は、腫瘍細胞が乳房の下の皮膚または筋肉に見られる場合に使用されます。 腫瘍の拡大は、治療後に腫瘍が元に戻るリスク(局所再発)や、がん細胞が肺などの身体の遠隔部位に移動するリスクが高くなるため、重要です。 腫瘍の拡大は、病理学的腫瘍病期 (pT) を決定するためにも使用されます。
リンパ管浸潤とは何ですか?なぜ重要なのですか?
リンパ管浸潤とは、がん細胞が血管やリンパ管の中に見られたことを意味します。 血管は、体の周りに血液を運ぶ長く細い管です。 リンパ管は、血液の代わりにリンパ液と呼ばれる液体を運ぶことを除いて、小さな血管に似ています。 リンパ管は、と呼ばれる小さな免疫器官とつながっています。 リンパ節 体のいたるところに見られるものです。 がん細胞は血管やリンパ管を使用して、リンパ節や肺などの体の他の部分に広がる可能性があるため、リンパ管浸潤は重要です。

リンパ節とは何ですか?なぜリンパ節が重要なのでしょうか?
リンパ節 全身に存在する小さな免疫器官です。 がん細胞は、リンパ管と呼ばれる小さな血管を通って腫瘍からリンパ節に広がることがあります。 このため、リンパ節を切除し、顕微鏡で調べてがん細胞を探すのが一般的です。 がん細胞が腫瘍からリンパ節などの体の別の部分に移動することを、 転移.
癌細胞は通常、最初に腫瘍に近いリンパ節に転移しますが、腫瘍から遠く離れたリンパ節にも転移する可能性があります。 このため、通常、最初に切除されるリンパ節は腫瘍の近くにあります。 腫瘍から離れたリンパ節は、通常、リンパ節が肥大しており、リンパ節にがん細胞が存在する可能性が高い臨床的疑いがある場合にのみ切除されます。
あなたの体からリンパ節が除去された場合は、病理学者によって顕微鏡で検査され、この検査の結果がレポートに記載されます。 ほとんどのレポートには、検査されたリンパ節の総数、リンパ節が見つかった体内の場所、およびがん細胞を含む数 (存在する場合) が含まれます。 がん細胞がリンパ節に見られた場合、がん細胞の最大グループのサイズ (「焦点」または「沈着」と呼ばれることが多い) も含まれます。
リンパ節の検査は、XNUMX つの理由で重要です。 まず、この情報を使用して病理学的リンパ節段階 (pN) を決定します。 第二に、リンパ節にがん細胞が見つかると、将来、体の他の部位にがん細胞が見つかるリスクが高まります。 その結果、医師はこの情報を使用して、化学療法、放射線療法、免疫療法などの追加治療が必要かどうかを判断します。

リンパ節が陽性と記載されている場合、それはどういう意味ですか?
病理学者はしばしば「陽性」という用語を使用して、 リンパ節 がん細胞が含まれています。 例えば、癌細胞を含むリンパ節は、「悪性腫瘍陽性」または「転移性癌腫陽性」と呼ばれることがあります。
リンパ節が陰性と記載されている場合、それはどういう意味ですか?
病理学者はしばしば「陰性」という用語を使用して、 リンパ節 がん細胞を含まないもの。 例えば、がん細胞を含まないリンパ節は、「悪性腫瘍陰性」または「転移性がん陰性」と呼ばれることがあります。
単離された腫瘍細胞 (ITC) とは何ですか?
病理学者は、「孤立した腫瘍細胞」という用語を使用して、大きさが 0.2 mm 以下の腫瘍細胞のグループを説明します。 リンパ節。 単離された腫瘍細胞 (ITC) のみを含むリンパ節は、病理学的リンパ節段階 (pN) の「陽性」としてカウントされません。
微小転移とは何ですか?
「微小転移」とは、0.2 mm から 2 mm の大きさの腫瘍細胞のグループであり、 リンパ節. 検査したすべてのリンパ節で微小転移のみが見つかった場合、病理学的なリンパ節の病期は pN1mi です。
マクロ転移とは何ですか?
「マクロ転移」は、2 mm を超える腫瘍細胞のグループであり、 リンパ節. マクロ転移は悪化と関連している 予後 追加の治療が必要な場合があります。
センチネルリンパ節とは何ですか?
A センチネルリンパ節 乳房から体液を排出する一連のリンパ節の最初のリンパ節です。 通常、腋窩(わきの下)に見られます。 腋窩にがんが見つかった場合、通常は最初にセンチネルリンパ節に見つかります。
非センチネル腋窩リンパ節とは何ですか?
非センチネル腋窩 リンパ節 の後にあります センチネルリンパ節 腋窩(わきの下)に。 通常、がん細胞はセンチネルリンパ節を通過した後、これらのリンパ節に転移します。
節外拡張とはどういう意味ですか?
すべて リンパ節 カプセルと呼ばれる薄い組織の層に囲まれています。 節外進展とは、リンパ節内のがん細胞が被膜を突き破り、リンパ節の外側の組織に広がったことを意味します。 節外伸展は、手術後に腫瘍が同じ場所で再増殖するリスクを高めるため、重要です。 がんの種類によっては、節外進展も化学療法や放射線療法などの追加治療を検討する理由になります。
マージンとは何ですか?なぜマージンが重要なのですか?
病理学では、体から腫瘍を切除する際に切除される組織の端をマージンといいます。 病理レポートに記載されている断端は、腫瘍全体が切除されたか、または腫瘍の一部が取り残されたかを示すため、非常に重要です。 余白の状態によって、必要な追加治療が決定されます。
ほとんどの病理レポートは、切除と呼ばれる外科手術後の余白のみを記述しています。 切除 or 切除 腫瘍全体を切除する手術が行われてきました。 このため、通常、マージンは、「マージン」と呼ばれる手順の後には記述されません。 生検 腫瘍の一部のみを切除する手術です。 病理レポートに記載されるマージンの数は、切除された組織の種類と腫瘍の位置によって異なります。 マージンのサイズ (腫瘍と切断端の間の正常組織の量) は、切除される腫瘍の種類と腫瘍の位置によって異なります。
病理学者は周縁を慎重に調べて、組織の切り口に腫瘍細胞がないか探します。 腫瘍細胞が組織の切断端に見られる場合、マージンは陽性と見なされます。 組織の切り口に腫瘍細胞が見られない場合、マージンは陰性と見なされます。 すべてのマージンが陰性であっても、一部の病理レポートでは、組織の切断端に最も近い腫瘍細胞の測定値も提供されます。
断端が陽性(または非常に近い)であることは重要です。これは、腫瘍が外科的に除去されたときに、腫瘍細胞が体内に取り残されている可能性があることを意味するためです。 このため、断端陽性の患者には、残りの腫瘍を切除する別の手術または断端陽性の体の領域への放射線療法が提案される場合があります。 追加の治療を提供するかどうかの決定と提供される治療オプションの種類は、切除された腫瘍の種類や関与する身体の領域など、さまざまな要因によって異なります。 例えば、追加の治療は必要ないかもしれません 良性 (非癌性) タイプの腫瘍ですが、 悪性 (癌性) 腫瘍のタイプ。

治療効果とはどういう意味ですか?
腫瘍を切除する前に治療(化学療法または放射線療法)を受けた場合、病理医は提出されたすべての組織を検査して、どの程度の腫瘍がまだ生きている(生存している)かを確認します。 リンパ節 がん細胞の治療効果も調べます。 治療効果が大きいほど (生存腫瘍細胞がまったくないか、ほとんど残っていない)、無病生存率と全生存率が向上します。
この記事について
この記事は、浸潤性乳管癌の病理レポートを読んで理解するのに役立つように医師によって書かれました。 お問い合わせ この記事または病理レポートについてご質問がある場合は、 読む この記事 典型的な病理レポートの各部分についてのより一般的な概要を説明します。


