Jason Wasserman MD PhDFRCPCによる
2025 年 6 月 20 日
低侵襲性腺癌(MIA) は、非浸潤性疾患と浸潤性疾患の境界に位置する、肺がんの初期形態です。少数の癌細胞が肺の支持組織に増殖し始めていますが、浸潤範囲が非常に限られているため、「低侵襲性」と呼ばれます。腫瘍は全体で3センチメートル以下でなければなりません。この小さな浸潤巣を超えて、癌細胞は肺胞の内表面に沿って、肺の基底構造を破壊することなく、レピディック増殖と呼ばれるパターンで増殖します。手術で完全に切除された場合、低侵襲性腺癌は良好な予後と関連付けられています。この記事は、病理報告書の所見を理解するのに役立ちます。各用語の意味と、それがあなたの治療にとってなぜ重要なのかを説明します。
低侵襲性腺癌の原因は何ですか?
低侵襲性腺癌の主な原因は喫煙です。喫煙によって肺は有害な化学物質にさらされ、肺細胞内のDNAが損傷を受け、最終的に癌が発生する可能性があります。しかし、低侵襲性腺癌は喫煙経験のない人にも発生します。実際、他の早期肺腺癌と同様に、低侵襲性腺癌は進行した肺癌よりも非喫煙者において相対的に多く見られます。
その他の危険因子には以下が含まれます:
- ラドンガスへの曝露 — ラドンは自然発生する放射性ガスで、住宅や建物内に蓄積する可能性があります。長期にわたるラドンへの曝露は、肺がんの原因となることが知られています。
- 職業上の曝露 — 特定の職場において、アスベスト、シリカ粉塵、ディーゼル排気ガスなどの物質に長期間接触すると、肺がんの発症リスクが高まる。
- 大気汚染 — 屋外の大気汚染に長期的にさらされると、肺がんのリスクがわずかに増加する。
- 遺伝的要因 — まれではあるが、肺腺癌を発症するリスクを高める遺伝子の変異を遺伝的に受け継いでいる人もいる。
低侵襲性腺癌の症状は何ですか?
低侵襲性腺癌の患者のほとんどは、診断時に症状がありません。腫瘍が小さく、周囲の肺組織への影響も最小限であるため、通常は気道を塞いだり、呼吸に目立った変化を引き起こしたりすることはありません。ほとんどの症例は偶発的に発見されます。例えば、無関係な疾患の検査のために行われた胸部CT検査などで偶然発見されたり、肺がん検診で発見されたりします。
まれに、特に腫瘍が気道付近にある場合、持続的な咳、軽度の息切れ、胸部の不快感などの症状が現れることがあります。
低侵襲性腺癌に関連する疾患にはどのようなものがありますか?
低侵襲性腺癌は、明確な段階を経て進行する早期肺腺癌のよく知られたスペクトラムに属します。このスペクトラムを理解することで、低侵襲性腺癌がどのように発生するのか、そしてなぜ早期発見が重要なのかを説明することができます。
- 非定型腺腫様過形成(AAH)— 肺胞を覆う、軽度の異常細胞が微小に集まった状態。AAHは非常に初期の癌前病変と考えられており、まだ癌ではありません。
- 上皮内腺癌(AIS)— 異常細胞が肺胞内層にのみ留まり、周囲の肺組織への浸潤がない非浸潤性の癌。AISは3センチメートル以下のものを指す。 肺の腺癌(上皮内癌)について詳しくはこちらをご覧ください。
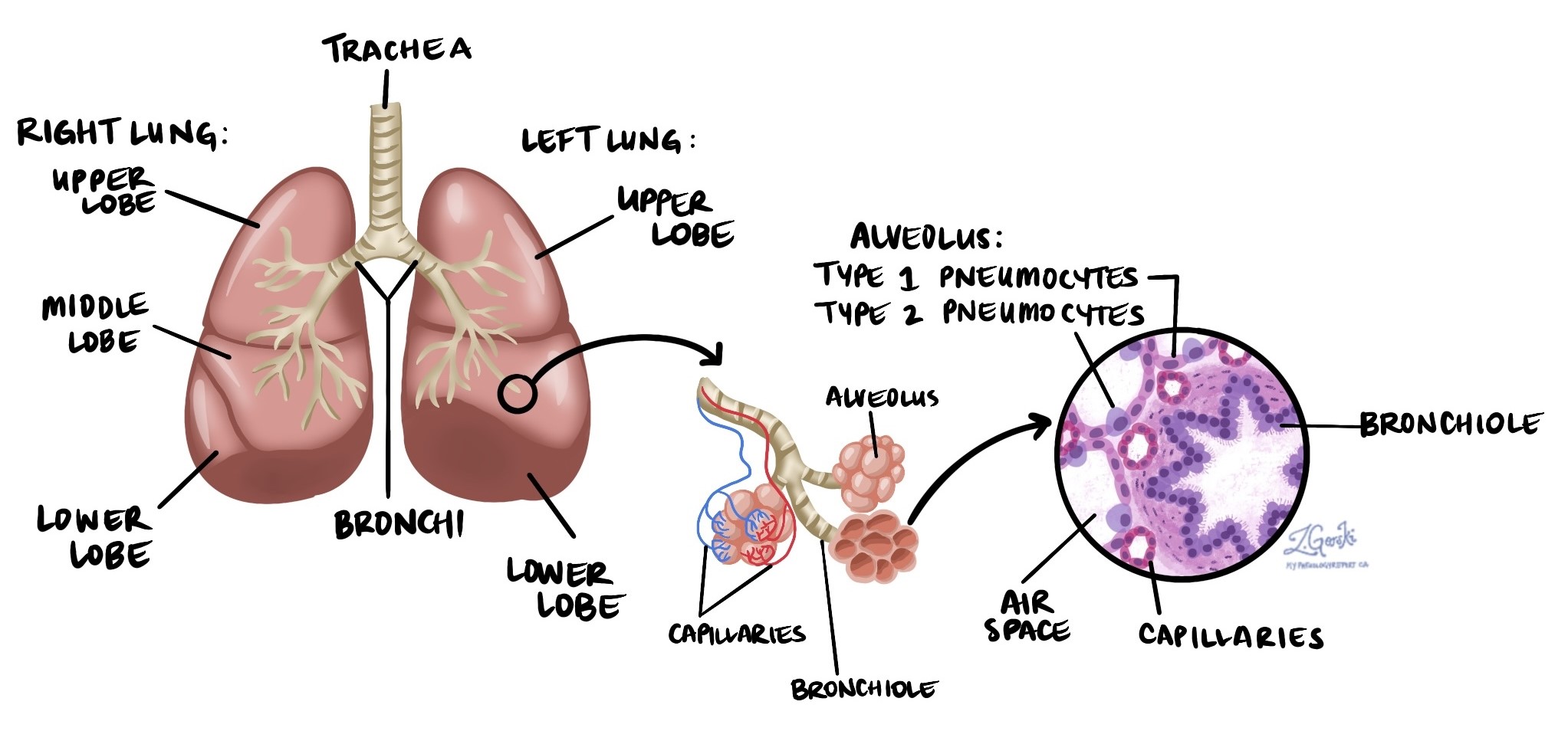
- 低侵襲性腺癌(MIA)— 次の段階。腫瘍は主にレピディック型であるが、間質浸潤の小さな病巣が存在する。これは、がん細胞が肺胞内膜を突き破り、肺の支持組織に侵入し始めた微小な領域(5ミリメートル以下)である。
- 浸潤性腺癌 — 浸潤巣が5ミリメートルを超える場合、または腫瘍全体が3センチメートルを超える場合、その癌は完全浸潤性癌と分類される。 肺の浸潤性腺癌について詳しくはこちらをご覧ください。
このスペクトラムに沿った進行は必然的でも急速でもなく、多くの初期病変は何年も安定した状態を保つが、MIAが浸潤性腺癌に進行する前に認識して治療することが、早期発見と肺がん検診の目標である。
診断はどのように行われますか?
低侵襲性腺癌の診断は、腫瘍全体を外科的に切除し、完全に検査した後にのみ可能です。 生検 手術前に採取した検体、または個々の細胞の細胞診サンプルだけでは、この診断を確定するには不十分です。MIA を確認するには、 病理学者 腫瘍全体における浸潤の程度を正確に測定するため、術前生検では早期腺癌を疑わせる所見が認められる場合があるが、AIS、MIA、および浸潤性腺癌の明確な鑑別は、手術で採取した検体全体に基づいてのみ可能である。
画像診断では、MIAは通常、すりガラス状結節(CTスキャンでぼんやりとした、部分的に曇った領域)として現れ、その中心に小さな充実性成分を伴うことが多い。すりガラス状成分はレピディック増殖パターンに対応し、充実性成分は浸潤領域に対応する。CTで小さくても測定可能な充実性中心部を有する結節はMIAの可能性を示唆し、早期肺結節を綿密に経過観察したり、切除手術に紹介したりする主な理由の一つとなっている。
顕微鏡下で、病理医は特徴的なレピディック増殖パターン(肺胞の表面に沿って癌細胞が広がり、その下層構造を破壊しない)を特定し、癌細胞が周囲の肺組織に浸潤している領域(間質浸潤と呼ばれる)を注意深く探します。病理医は、校正済みの接眼レンズを使用して、浸潤巣の最大寸法を測定します。MIAの診断が適用されるには、腫瘍の総サイズが3センチメートル以下でなければならず、浸潤成分の寸法が5ミリメートル以下でなければなりません。複数の独立した浸潤巣が存在する場合は、それらの寸法を合計します。 免疫組織化学 染色(抗体を用いて細胞内の特定のタンパク質を検出する検査)は、細胞が肺由来であることを確認するため(通常はTTF-1陽性)、また顕微鏡下で類似した外観を示す他の疾患とMIAを区別するために使用されることがある。
診断が確定したら、医師は残存する肺組織に新たな病変がないかを確認するため、フォローアップの画像検査を手配します。
組織学的グレード
低侵襲性腺癌は以下のように分類される。 グレード1(十分に分化している) 2021年WHO胸部腫瘍分類によると、これは肺腺癌で最も悪性度の低い増殖パターンであるレピディック増殖パターンが主体であり、浸潤が最小限であることを示している。グレード1の腫瘍は増殖が遅く、肺腺癌の中で最も予後が良い。MIAは浸潤が限定的でレピディックパターンが主体であることで定義されるため、定義上MIAに該当するすべての腫瘍はこの最低グレードのカテゴリーに分類される。
リンパ管浸潤
リンパ管浸潤(LVI)とは、腫瘍内またはその近傍の血管やリンパ管(リンパ液を運ぶ細い管)内にがん細胞が発見された状態を指します。これらの血管は、がん細胞が体の遠隔部位へ移動する経路となる可能性があります。
- リンパ管浸潤は確認されず — 腫瘍近傍の血管やリンパ管内には癌細胞は認められない。これはMIAにおいて予想される、好ましい所見である。
- リンパ管浸潤あり — 血管内に癌細胞が認められる。この所見はMIA(低侵襲性腺癌)では極めてまれであり、病理医は腫瘍が本当に低侵襲性であるかどうか、あるいは追加の検体採取が必要かどうかを再検討すべきである。確認された場合、転移リスクが高いことと関連している。
手術マージン
手術切除縁とは、手術中に切除された組織の切断面のことです。病理医は顕微鏡で全ての切除縁を検査し、腫瘍が完全に切除されたかどうかを判断します。
- マイナスマージン — 組織の切断面に癌細胞は認められません。これは最も良好な結果であり、腫瘍が完全に切除されたことを示しています。
- マージンを狭める — がん細胞は切除縁のすぐ近くに存在しますが、切除縁には達していません。切除縁までの距離や具体的な範囲によっては、追加治療が必要となる場合とそうでない場合があります。
- プラスのマージン — 切除縁にがん細胞が存在する場合、腫瘍が残存している可能性が懸念され、通常は追加手術や放射線療法について検討されることになる。
リンパ節
リンパ節 リンパ節は免疫系の一部を構成する小さな組織で、胸部全体に分布しています。肺がんの手術では、外科医は通常、肺と胸部中央の特定の場所(リンパ節ステーションと呼ばれる)からリンパ節を摘出し、病理医に個別に送ります。
病理報告書には、検査されたリンパ節の総数、リンパ節の位置、および癌の有無が記載されます。低侵襲性腺癌では、リンパ節転移は極めてまれです。定義上、リンパ節に癌が見つかった場合、腫瘍は低侵襲性腺癌とは分類されず、より進行した癌として病期分類されなければなりません。しかしながら、転移の有無を確認し、正確な病期分類を確実にするために、手術中にリンパ節生検が日常的に行われます。
病理学的病期(pTNM)
低侵襲性腺癌は、AJCC第8版基準に基づくTNM分類システムを用いて病期分類されます。T分類は腫瘍自体の状態、N分類はリンパ節転移の有無、M分類は遠隔臓器への転移の有無を表します。M病期は病理組織標本ではなく画像診断によって判定されるため、通常は外科病理報告書には記載されません。
腫瘍のステージ(pT)
- pT1mi — 腫瘍の大きさは3センチメートル以下で、増殖パターンはレピディック優位であり、浸潤成分は5ミリメートル以下である。定義上、すべての微小浸潤性腺癌はpT1miに分類される。
ノーダルステージ(pN)
- pNX — リンパ節は検査されませんでした。
- pN0 — 検査したリンパ節にはいずれも癌細胞は認められなかった。これはMIA(微小浸潤性腺癌)において予想される所見である。
- pN1 — 肺内または胸部の同じ側の主気道付近のリンパ節(10~14番リンパ節)にがん細胞が発見された。
- pN2 — 同側の胸部中央にあるリンパ節(第4~9リンパ節)に癌細胞が認められた。
- pN3 — 胸の反対側のリンパ節、または首の下部にがん細胞が見つかった場合、リンパ節転移が進行していることを示します。
MIAのように見える腫瘍においてpN1、pN2、またはpN3が発見された場合、リンパ節転移はMIAの分類と矛盾するため、診断の見直しが必要となる。
予後とは何ですか?
その 予後 低侵襲性腺癌に対する予後は非常に良好です。腫瘍が完全に切除され、切除断端が陰性であれば、疾患特異的5年生存率はほぼ100%です。つまり、切除が成功すれば、低侵襲性腺癌自体で死亡する患者はほとんどいません。この結果は、上皮内腺癌と同等であり、低侵襲性腺癌の浸潤能が非常に低いことを示しています。
予後を左右する重要な要因は以下のとおりです。
- 外科的完全切除 — 切除縁すべてにおいて陰性マージンを確保することが最も重要な要素です。陽性マージン、あるいは非常に近いマージンが認められた場合は、追加の手術や放射線治療が推奨される可能性があります。
- 行方不明者(MIA)分類の確認 — 予後が良好となるのは、浸潤成分の大きさが5ミリメートル以下、かつ腫瘍の大きさが3センチメートル以下の場合に特に当てはまります。これらの基準を超える腫瘍は浸潤性腺癌と再分類され、再発リスクが高くなります。
- リンパ管浸潤およびリンパ節病変の欠如 — どちらか一方が存在することは、真のMIAではまれであり、予後と病期分類に影響を与えるだろう。
- 肺腫瘍がさらに発生するリスク — MIAを発症した患者は、時間の経過とともに新たな早期肺腺癌を発症するリスクがわずかに高まるため、治療後の継続的な画像検査による経過観察が重要となる。
診断後はどうなるのでしょうか?
腫瘍を完全に切除する手術は、低侵襲性腺癌の主要な治療法であり、通常は唯一の治療法です。腫瘍が完全に切除された場合、化学療法や放射線療法は適応となりません。
手術の種類は、腫瘍の大きさ、位置、および患者の肺機能全体によって異なります。小さく末梢にある腫瘍の場合、楔状切除(腫瘍を含む楔形の肺の一部を切除する手術)または区域切除(肺の特定の解剖学的区域を切除する手術)で通常は十分です。腫瘍の位置が不利な場合は、十分な切除マージンを確保するために、肺葉切除(肺葉全体を切除する手術)が選択されることがあります。ビデオ支援胸腔鏡手術(VATS)などの低侵襲手術技術が一般的に用いられており、開胸手術に比べて回復期間が短くなります。手術方法の選択は、胸部外科医が担当医療チームと相談の上決定します。
手術後、残存肺に新たなすりガラス状結節やその他の異常がないかを確認するため、通常は年1回の定期的な胸部CT検査が推奨されます。MIA患者は早期に肺腫瘍が発生するリスクがあるため、治療が成功した後でも長期的な経過観察が重要視されます。経過観察の期間と頻度は、個々の状況に基づいて担当医療チームが決定します。
EGFR変異やALK再構成などの分子バイオマーカー検査は、低侵襲性腺癌ではルーチンには行われません。なぜなら、この段階では補助的な標的療法や免疫療法が適応とならないからです。ただし、患者が同時に複数の肺腫瘍を抱えている場合は例外です。このような場合、各腫瘍の分子プロファイルを比較することで、病理医と腫瘍医は、腫瘍が独立して発生したのか、単一の癌からの転移なのかを判断することができ、これは病期分類や治療方針の決定に影響を与えます。
可能な限り禁煙を強く推奨します。禁煙は、肺腫瘍の再発リスクを低減し、心血管系および呼吸器系の健康全般を改善します。
医師に尋ねるべき質問
- 腫瘍は完全に切除されましたか?また、切除範囲はどのくらいでしたか?
- 侵襲性病変の大きさは測定されましたか?また、その大きさはどれくらいでしたか?
- 診断は低侵襲性腺癌と確定しているのでしょうか、それとも浸潤性腺癌に再分類される可能性はありますか?
- リンパ節の検査は行われましたか?また、リンパ節に癌細胞は認められましたか?
- 私の病理報告書にはリンパ管浸潤が記載されていましたか?
- 私の病理学的ステージは何ですか?また、pT1miとはどういう意味ですか?
- 手術後に追加の治療は必要ですか?
- どのような種類の経過観察画像検査が推奨され、どのくらいの期間行うべきですか?
- 私は今後、肺に新たな腫瘍が発生するリスクがありますか?また、どのような症状が現れたら医師に連絡すべきでしょうか?
- 正式な肺がん検診プログラムに登録すべきでしょうか?
- 禁煙は新たな肺腫瘍のリスクに影響しますか?また、禁煙に役立つ情報源を紹介していただけますか?


