door Jason Wasserman MD PhD FRCPC en Zuzanna Gorski MD
5 februari 2024
Invasief plaveiselcelcarcinoom (SCC) is een vorm van slokdarmkanker. De tumor begint vanuit gespecialiseerd plaveiselcellen die de binnenkant van de slokdarm bedekken. Invasief plaveiselcelcarcinoom is wereldwijd een van de meest voorkomende vormen van slokdarmkanker.
Dit artikel zal u helpen uw diagnose en pathologierapport voor invasief plaveiselcelcarcinoom van de slokdarm te begrijpen.
Wat veroorzaakt invasief plaveiselcelcarcinoom in de slokdarm?
Invasief plaveiselcelcarcinoom in de slokdarm wordt in verband gebracht met zowel langdurig alcoholgebruik als roken, hoewel een verscheidenheid aan verwondingen en chemicaliën ook dit soort kanker kunnen veroorzaken.
Wat zijn de symptomen van invasief plaveiselcelcarcinoom in de slokdarm?
Symptomen van invasief plaveiselcelcarcinoom in de slokdarm zijn onder meer problemen of pijn bij het doorslikken van voedsel. Dit wordt soms omschreven als het gevoel dat voedsel na het doorslikken ‘vast blijft zitten’. De symptomen zijn aanvankelijk erger bij vaste stoffen, maar ontwikkelen zich zowel naar vaste stoffen als naar vloeistoffen.
Invasief plaveiselcelcarcinoom van de slokdarm
Invasief plaveiselcelcarcinoom begint vanaf plaveiselcellen normaal te vinden in de epitheel, een dunne laag weefsel die het binnenoppervlak van het strottenhoofd bedekt. Het ontwikkelt zich gewoonlijk vanuit een precancereuze aandoening dysplasie. Bij dysplasie bevinden de abnormale plaveiselcellen zich volledig in de huid epitheel. Na verloop van tijd breken de abnormale cellen uit het epitheel en verspreiden zich naar het onderliggende epitheel stroma. Dit proces wordt genoemd invasie en het signaleert de overgang van dysplasie naar invasief plaveiselcelcarcinoom.
Uw pathologierapport voor invasief plaveiselcelcarcinoom van de slokdarm
De informatie in uw pathologierapport voor invasief plaveiselcelcarcinoom in de slokdarm is afhankelijk van de uitgevoerde procedure. Voor kleine ingrepen zoals a biopsie, mag uw rapport alleen de diagnose, de graad (bijvoorbeeld goed gedifferentieerd), en de diepte van invasie (hoe ver de tumor zich heeft verspreid vanaf het beginpunt aan de binnenkant van de slokdarm). Ook kunnen de resultaten van aanvullende biomarker- of moleculaire tests worden beschreven. Nadat de tumor volledig is verwijderd, wordt aanvullende informatie verstrekt, zoals de grootte van de tumor en de beoordeling ervan marges mag ook beschreven worden. Deze informatie zal in de onderstaande secties in meer detail worden beschreven.
Tumorgraad
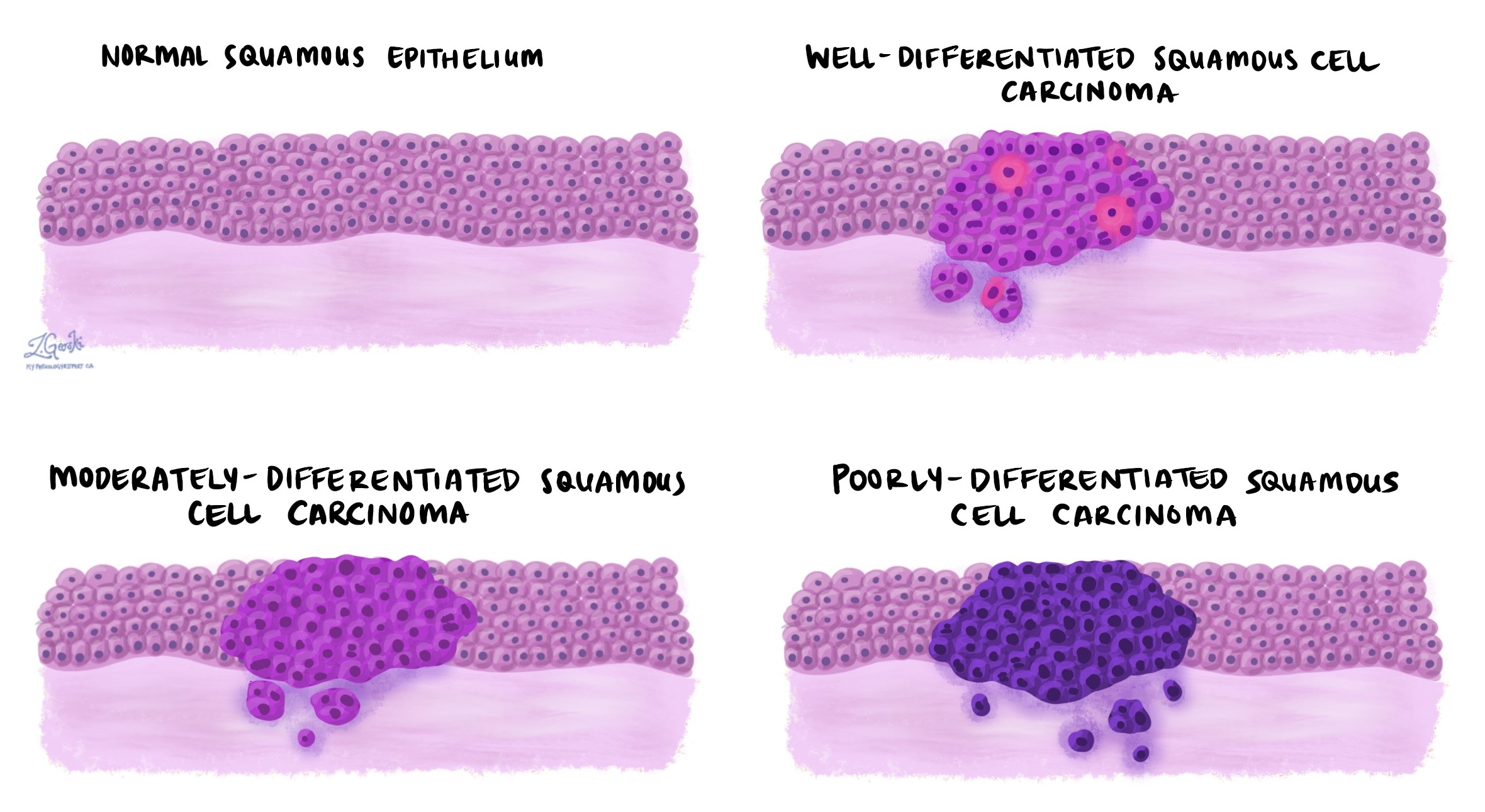
Invasief plaveiselcelcarcinoom van de slokdarm is onderverdeeld in drie graden: goed gedifferentieerd, matig gedifferentieerd en slecht gedifferentieerd. Het cijfer is gebaseerd op de mate waarin de tumorcellen op de tumor lijken plaveiselcellen wordt normaal gesproken aangetroffen in het epitheel aan de binnenkant van de slokdarm en kan alleen worden vastgesteld nadat de tumor onder de microscoop is onderzocht.
De graad is belangrijk omdat tumoren van een hogere graad (met name slecht gedifferentieerde tumoren) zich agressiever gedragen en na de behandeling waarschijnlijk opnieuw zullen groeien. uitzaaien (verspreid) naar lymfeklieren of andere delen van het lichaam.
Invasief plaveiselcelcarcinoom van de slokdarm wordt als volgt geclassificeerd:
- Goed gedifferentieerd – Goed gedifferentieerd plaveiselcelcarcinoom van de slokdarm bestaat uit tumorcellen die er bijna hetzelfde uitzien als normale plaveiselcellen.
- Matig gedifferentieerd – Matig gedifferentieerd plaveiselcelcarcinoom van de slokdarm bestaat uit tumorcellen die er anders uitzien dan normale plaveiselcellen, maar toch als plaveiselcellen kunnen worden herkend.
- Slecht gedifferentieerd – Slecht gedifferentieerd plaveiselcelcarcinoom van de slokdarm bestaat uit tumorcellen die weinig op normale plaveiselcellen lijken. Deze cellen kunnen er zo abnormaal uitzien dat uw patholoog mogelijk een aanvullende test moet bestellen, zoals: immunohistochemie om de diagnose te bevestigen.
Diepte van invasie en pathologisch tumorstadium (pt)
Invasief plaveiselcelcarcinoom begint in een dunne laag weefsel, de zogenaamde epitheel aan de binnenkant van de slokdarm. Naarmate de tumor groeit, zullen de kankercellen zich verspreiden binnenvallen in diepere weefsellagen zoals de masculinis mucosae, submucosa, masculinis propria of adventitia. Een zeer grote tumor kan zich buiten de slokdarm verspreiden naar omliggende organen zoals de luchtpijp. Pathologen gebruiken de term ‘invasiediepte’ om te beschrijven hoe ver de tumor zich vanuit het epitheel naar de diepere weefsellagen heeft verspreid. De diepte van de invasie is belangrijk omdat deze wordt gebruikt om het pathologische tumorstadium (pT) van invasief plaveiselcelcarcinoom te bepalen. de slokdarm.
Invasie van het spierslijmvlies
De masculinis mucosa is een dunne spierlaag net onder de epitheel aan de binnenkant van de slokdarm. Invasie van het spierslijmvlies duidt op een pathologisch tumorstadium van ten minste pT1a.

Invasie van de submucosa
De submucosa is een dunne laag bindweefsel net onder de masculinis mucosa. Tumoren van de slokdarm die de submucosa binnendringen, komen in contact met meer bloedvaten en lymfevaten. Als gevolg hiervan hebben deze tumoren een grotere kans uitzaaien (verspreid) naar lymfeklieren en andere delen van het lichaam. Invasie van de submucosa duidt op een pathologisch tumorstadium van ten minste pT1b.

Invasie van de masculinis propria
De masculinis propria is een dikke spierlaag in het midden van de slokdarmwand. Tumoren van de slokdarm die de masculinis propria binnendringen zijn meestal vrij groot en hebben de neiging zich agressiever te gedragen in vergelijking met tumoren waarbij alleen de masculinis mucosa of submucosa betrokken zijn. Invasie van de masculinis propria duidt op een pathologisch tumorstadium van ten minste pT2.

Invasie van de adventitia
De adventitia is een dunne laag weefsel op het buitenoppervlak van de slokdarm. Tumoren van de slokdarm die de adventitia binnendringen hebben een veel grotere kans uitzaaien (verspreid) naar lymfeklieren en andere delen van het lichaam. Tumoren waarbij de adventitia betrokken zijn, verspreiden zich ook vaker rechtstreeks naar nabijgelegen organen, zoals de luchtpijp, waardoor ze zeer moeilijk operatief te verwijderen kunnen zijn. Invasie van de adventitia duidt op een pathologisch tumorstadium van ten minste pT3.

Perineurale invasie
Pathologen gebruiken de term ‘perineurale invasie’ om een situatie te beschrijven waarin kankercellen zich hechten aan een zenuw of deze binnendringen. ‘Intraneurale invasie’ is een verwante term die specifiek verwijst naar kankercellen die in een zenuw worden aangetroffen. Zenuwen, die op lange draden lijken, bestaan uit groepen cellen die bekend staan als neuronen. Deze zenuwen, die door het hele lichaam aanwezig zijn, verzenden informatie zoals temperatuur, druk en pijn tussen het lichaam en de hersenen. De aanwezigheid van perineurale invasie is belangrijk omdat kankercellen hierdoor langs de zenuw naar nabijgelegen organen en weefsels kunnen reizen, waardoor het risico toeneemt dat de tumor na de operatie terugkeert.

Lymfovasculaire invasie
Lymfovasculaire invasie vindt plaats wanneer kankercellen een bloedvat of lymfekanaal binnendringen. Bloedvaten, dunne buisjes die bloed door het lichaam transporteren, staan in contrast met lymfekanalen, die in plaats van bloed een vloeistof transporteren die lymfe wordt genoemd. Deze lymfatische kanalen zijn verbonden met kleine immuunorganen die bekend staan als lymfeklieren, verspreid over het hele lichaam. Lymfovasculaire invasie is belangrijk omdat kankercellen zich hierdoor via het bloed of de lymfevaten kunnen verspreiden naar andere lichaamsdelen, waaronder de lymfeklieren of de longen.

Lymfeklieren
Lymfeklieren zijn kleine immuunorganen die door het hele lichaam worden aangetroffen. Kankercellen kunnen zich via kleine lymfevaten van een tumor naar de lymfeklieren verspreiden. Om deze reden worden lymfeklieren gewoonlijk verwijderd en onder een microscoop onderzocht om te zoeken naar kankercellen. De beweging van kankercellen van de tumor naar een ander deel van het lichaam, zoals een lymfeklier, wordt a genoemd uitzaaiing.
Kankercellen verspreiden zich meestal eerst naar lymfeklieren dicht bij de tumor, hoewel lymfeklieren ver weg van de tumor ook betrokken kunnen zijn. Om deze reden bevinden de eerste verwijderde lymfeklieren zich meestal dicht bij de tumor. Lymfeklieren verder weg van de tumor worden meestal alleen verwijderd als ze vergroot zijn en er een groot klinisch vermoeden bestaat dat er kankercellen in de lymfeklier zitten.
Een nekdissectie is een chirurgische ingreep die wordt uitgevoerd om te verwijderen lymfeklieren uit de nek. De verwijderde lymfeklieren komen meestal uit verschillende delen van de nek en elk gebied wordt een niveau genoemd. De niveaus in de nek omvatten 1, 2, 3, 4 en 5. Uw pathologierapport zal vaak beschrijven hoeveel lymfeklieren er zijn gezien in elk niveau dat voor onderzoek is verzonden. Lymfeklieren aan dezelfde kant van de tumor worden ipsilateraal genoemd, terwijl die aan de andere kant van de tumor contralateraal worden genoemd.
Indien er lymfeklieren uit uw lichaam zijn verwijderd, worden deze door een patholoog onder de microscoop onderzocht. De uitslag van dit onderzoek wordt in uw rapport beschreven. ‘Positief’ betekent dat er kankercellen in de lymfeklier zijn gevonden. ‘Negatief’ betekent dat er geen kankercellen zijn gevonden. Als er kankercellen in een lymfeklier worden aangetroffen, kan de grootte van de grootste groep kankercellen (vaak omschreven als ‘focus’ of ‘afzetting’) ook in uw melding worden opgenomen. Extranodale extensie betekent dat de tumorcellen het kapsel aan de buitenkant van de lymfeklier hebben doorbroken en zich hebben verspreid naar het omliggende weefsel.
Het onderzoek van lymfeklieren is om twee redenen belangrijk. Eerst wordt deze informatie gebruikt om het pathologische nodale stadium (pN) te bepalen. Ten tweede verhoogt het vinden van kankercellen in een lymfeklier het risico dat kankercellen in de toekomst in andere delen van het lichaam worden gevonden. Als gevolg hiervan zal uw arts deze informatie gebruiken bij de beslissing of aanvullende behandeling zoals chemotherapie, bestralingstherapie of immunotherapie nodig is.

Marges
In de pathologie verwijst een marge naar de rand van het weefsel dat tijdens een tumoroperatie wordt verwijderd. De margestatus in een pathologierapport is belangrijk omdat deze aangeeft of de gehele tumor is verwijderd of dat er een deel is achtergebleven. Deze informatie helpt bij het bepalen van de noodzaak voor verdere behandeling.
Pathologen beoordelen doorgaans de marges na een chirurgische ingreep zoals een uitsnijding or resectie, gericht op het verwijderen van de gehele tumor. Marges worden meestal niet geëvalueerd na een biopsie, waarbij slechts een deel van de tumor wordt verwijderd. Het aantal gerapporteerde marges en hun grootte – hoeveel normaal weefsel zich tussen de tumor en de snijrand bevindt – variëren afhankelijk van het weefseltype en de tumorlocatie.
Pathologen onderzoeken de marges om te controleren of er tumorcellen aanwezig zijn aan de snijrand van het weefsel. Een positieve marge, waar tumorcellen worden gevonden, suggereert dat er mogelijk kanker in het lichaam achterblijft. Daarentegen suggereert een negatieve marge, zonder tumorcellen aan de rand, dat de tumor volledig was verwijderd. Sommige rapporten meten ook de afstand tussen de dichtstbijzijnde tumorcellen en de marge, zelfs als alle marges negatief zijn.

Voor oesofagectomiemonsters waarbij een heel segment van de slokdarm is verwijderd, omvatten de marges:
- Proximale marge - Deze marge bevindt zich in de buurt van het bovenste gedeelte van de slokdarm, dichter bij de mond.
- distale marge - Deze marge bevindt zich nabij het onderste deel van de slokdarm. De distale rand kan zich in de slokdarm of de maag bevinden.
- radiale marge – Dit is het weefsel rond de buitenkant van de slokdarm.
Voor endoscopische resecties waarbij slechts een klein stukje van de binnenkant van de slokdarm is verwijderd, omvatten de marges:
- Mucosale marge - Dit is het weefsel dat het binnenoppervlak van de slokdarm bekleedt.
- Diepe marge - Dit weefsel bevindt zich in de wand van de slokdarm. Het bevindt zich onder de tumor.
Pathologisch stadium
Het pathologische stadium voor invasief plaveiselcelcarcinoom van de slokdarm is gebaseerd op het TNM-stadiëringssysteem, een internationaal erkend systeem gecreëerd door de Amerikaans Gemengd Comité voor Kanker. Dit systeem gebruikt informatie over de primaire tumor (T), lymfeklieren (N), en verre metastatische ziekte (M) om het volledige pathologische stadium (pTNM) te bepalen. Uw patholoog onderzoekt het ingeleverde weefsel en geeft elk onderdeel een nummer. Over het algemeen betekent een hoger aantal een meer gevorderde ziekte en een slechtere prognose.
Tumorstadium (pT)
Het pathologische tumorstadium (pT) voor invasief plaveiselcelcarcinoom van de slokdarm is gebaseerd op de invasiediepte van de tumor of hoe ver de tumor zich heeft verspreid van het epitheel aan de binnenkant van de slokdarm naar de onderliggende weefsellagen. Het tumorstadium kan doorgaans pas worden vastgesteld nadat de gehele tumor operatief is verwijderd.
- T1a – De tumorcellen hebben zich niet voorbij het spierslijmvlies aan de binnenkant van de slokdarm verspreid.
- T1b – De tumorcellen zijn de submucosa binnengedrongen.
- T2 – De tumorcellen zijn in het midden van de wand in de muscularis propria terechtgekomen.
- T3 – De tumorcellen bevinden zich in de adventitia op het buitenoppervlak van de slokdarm.
- T4 – De tumorcellen hebben zich buiten de slokdarm verspreid naar omliggende organen of weefsels zoals de longen of de aorta.
Nodale fase (pN)
Het pathologische knooppuntstadium (pN) voor invasieve plaveiselcellen van de slokdarm is gebaseerd op het aantal lymfeklieren dat tumorcellen bevat. Als er geen lymfeklieren worden aangeboden voor pathologisch onderzoek, kan het klierstadium niet worden bepaald en wordt het klierstadium vermeld als NX.
- N0 – In geen van de onderzochte lymfeklieren worden tumorcellen gezien.
- N1 - Tumorcellen worden gezien in een of twee lymfeklieren.
- N2 - Tumorcellen worden gezien in drie tot zes lymfeklieren.
- N3 – Tumorcellen worden gezien in meer dan zes lymfeklieren.
Over dit artikel
Dit artikel is geschreven door artsen om u te helpen uw pathologierapport te lezen en te begrijpen. Contact als u vragen heeft over dit artikel of uw pathologierapport. Lezen dit artikel voor een meer algemene inleiding tot de onderdelen van een typisch pathologierapport.