von Katherina Baranova MD und Matt Cecchini MD FRCPC
21. Juni 2025
Mesotheliom ist eine Krebsart, die aus spezialisierten Zellen entsteht, die MesothelzellenDiese Zellen bilden eine dünne Auskleidung um bestimmte innere Organe wie Lunge, Herz und Bauchorgane. Diese Auskleidung wird als Mesothel bezeichnet. Mesotheliome befallen am häufigsten die Auskleidung der Lunge (Pleura), können aber auch die Auskleidung des Herzens (Perikard) oder der Bauchhöhle (Peritoneum) befallen. Diese Krebsart wird auch malignes Mesotheliom genannt.
Was verursacht Mesotheliom?
Die häufigste Ursache für Mesotheliom ist Asbestexposition. Asbest ist ein Mineral, das früher in Baumaterialien und Dämmstoffen verwendet wurde. Beim Einatmen von Asbestfasern können diese sich in der Lungen- oder Bauchschleimhaut festsetzen und dort über Jahre hinweg Entzündungen und Schäden verursachen. Diese Schäden können schließlich zur Entwicklung eines Mesothelioms führen.
Manche Menschen mit Mesotheliom haben ein genetisches Risiko aufgrund vererbter Veränderungen in bestimmten Genen, wie zum Beispiel BAP1. Menschen, die mit Veränderungen in diesem Gen geboren werden, haben selbst nach minimaler Asbestexposition ein höheres Risiko, an Mesotheliom zu erkranken.
Gelegentlich kann sich bei Menschen, die in ihrer Vorgeschichte weder Asbest ausgesetzt waren noch genetische Veränderungen aufwiesen, ein Mesotheliom entwickeln.
Was sind die Symptome eines Mesothelioms?
Die Symptome des Mesothelioms hängen von der betroffenen Körperregion ab. Für Pleuramesotheliom (in der Lungenschleimhaut), häufige Symptome sind:
-
Kurzatmigkeit.
-
Schmerzen oder Beschwerden in der Brust.
-
Anhaltender Husten.
-
Unerklärlicher Gewichtsverlust.
-
Nachtschweiß oder Fieber.
-
Schwellung in der Brustwand oder im Hals.
Die Symptome der Perikardmesotheliom (um das Herz herum) umfassen oft:
-
Brustschmerz.
-
Atembeschwerden, insbesondere im Liegen.
-
Fatigue.
-
Unregelmäßiger Herzschlag oder Herzklopfen.
Die Symptome können zunächst leicht sein und sich mit der Zeit verschlimmern. Es ist wichtig, diese Symptome mit Ihrem Arzt zu besprechen, insbesondere wenn Sie bereits Asbest ausgesetzt waren.
Wie wird Mesotheliom diagnostiziert?
Die Diagnose eines Mesothelioms wird typischerweise gestellt, nachdem eine kleine Gewebeprobe während eines Verfahrens namens Biopsie. Diese Biopsie wird häufig durch Einführen einer Nadel oder eines kleinen chirurgischen Instruments in den betroffenen Bereich durchgeführt.
Da Mesotheliom anderen Erkrankungen (wie Lungeninfektionen oder metastasierten Krebserkrankungen) ähneln kann, Pathologe kann zusätzliche Tests durchführen, darunter:
-
Immunhistochemie (IHC): Dieser Test hilft, Proteine zu identifizieren, die nur bei Mesotheliomzellen vorkommen.
-
Fluoreszenz-in-situ-Hybridisierung (FISH): Dieser Test sucht nach bestimmten genetischen Veränderungen, wie beispielsweise dem Verlust eines Gens namens CDKN2A, das bei Mesotheliom häufig vorkommt.
Wie sehen Mesotheliomzellen unter dem Mikroskop aus?
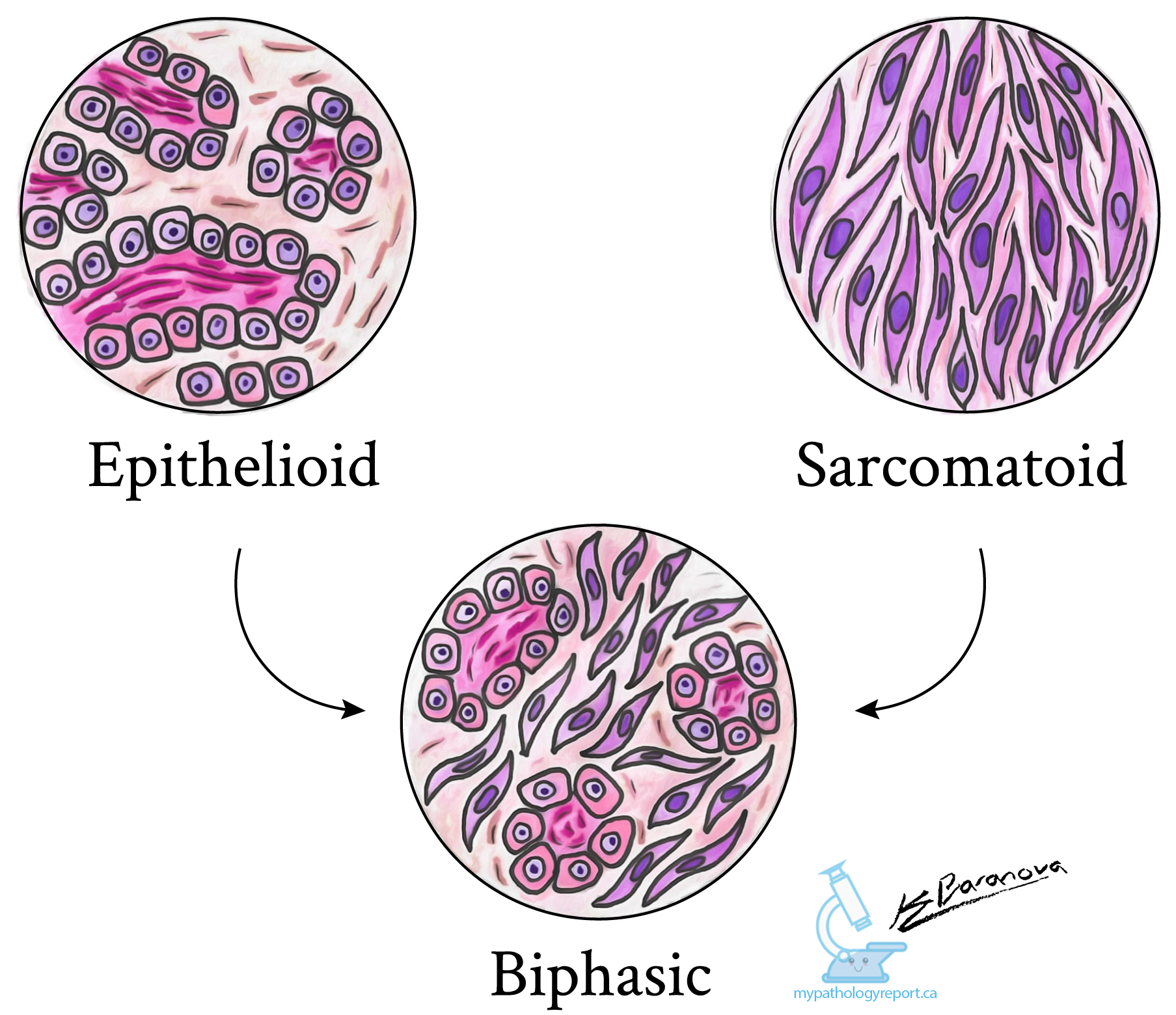
Bei der Untersuchung eines Mesothelioms unter dem Mikroskop klassifizieren Pathologen den Tumor anhand des Erscheinungsbilds der Zellen in drei Haupttypen:
-
Epithelioides Mesotheliom: Der häufigste Typ. Die Zellen sind rund und neigen dazu, zusammenzukleben und Strukturen wie Drüsen oder Tubuli zu bilden.
-
Sarkomatoides Mesotheliom: Besteht aus langen, spindelförmigen Zellen, die dazu neigen, sich weit in das umliegende Gewebe auszubreiten. Dieser Typ wächst und breitet sich oft schneller aus.
-
Biphasisches Mesotheliom: Eine Mischung aus epitheloiden und sarkomatoiden Zellen. Pathologen müssen mindestens 10 % jedes Typs sehen, um dies zu diagnostizieren.
Ein weiterer Subtyp ist desmoplastisches Mesotheliom, die dem sarkomatoiden Typ zugeordnet ist. Sie erscheint als dichtes, narbenartiges Gewebe und kann schwierig zu diagnostizieren sein.
Der Zelltyp ist wichtig, weil epitheloid Mesotheliom hat in der Regel eine bessere Prognose, während sarkomatoide und zweiphasig Typen neigen dazu, sich aggressiver zu verhalten.
Welche anderen Tests helfen, die Diagnose zu bestätigen?
Ihr Pathologe wird Tests wie Immunhistochemie (IHC) und Fluoreszenz-in-situ-Hybridisierung (FISH) verwenden, um das Mesotheliom zu bestätigen.
Immunhistochemie (IHC)
Die Immunhistochemie (IHC) dient der Identifizierung spezifischer Proteine in den Tumorzellen. Mesotheliomzellen zeigen typischerweise folgende Ergebnisse:
-
Calretinin – Positiv.
-
WT-1 – Positiv.
-
D2-40 – Positiv.
-
Zytokeratin 5/6 – Positiv.
-
Claudin-4, MOC-31, BerEP4, TTF-1 – Normalerweise negativ (dies sind Marker für andere Krebsarten).
Weitere hilfreiche Markierungen sind:
-
BAP1: Normalerweise zeigen Zellen eine positive Kernfärbung für BAP1. Mesotheliomzellen verlieren häufig die BAP1-Färbung (negatives Ergebnis), was dabei hilft, Mesotheliome von nicht-krebsartigen Erkrankungen zu unterscheiden.
-
MTAP: Der Verlust der MTAP-Proteinfärbung kommt bei Mesotheliomen ebenfalls häufig vor und weist auf den Verlust des CDKN2A-Gens hin.
Fluoreszenz-in-situ-Hybridisierung (FISH)
Mithilfe von FISH-Tests lässt sich feststellen, ob genetisches Material verloren gegangen oder verschoben wurde. Die wichtigste getestete Veränderung ist der Verlust des CDKN2A Gen. Der Verlust dieses Gens ist eng mit dem Mesotheliom assoziiert und weist typischerweise auf einen aggressiveren Tumor hin.
Lymphovaskuläre Invasion
Krebszellen können sich in winzige Blutgefäße oder Lymphbahnen ausbreiten, ein Prozess, der lymphovaskuläre InvasionBlutgefäße transportieren Blut durch den Körper, während Lymphbahnen Lymphflüssigkeit transportieren, die eine entscheidende Rolle für die Immunfunktion spielt. Wenn Tumorzellen in diese Kanäle eindringen, können sie sich in andere Körperteile ausbreiten, wie zum Beispiel Lymphknoten, der Leber oder den Knochen. Der Nachweis einer lymphatischen Invasion bedeutet ein höheres Risiko einer Krebsausbreitung.

Die Margen
A Marge ist das gesunde Gewebe, das einen Tumor umgibt und bei einer Operation entfernt wird. Pathologen untersuchen die Ränder sorgfältig, um sicherzustellen, dass der gesamte Krebs entfernt wurde.
-
A negative Marge bedeutet, dass an der Schnittkante des Gewebes keine Tumorzellen gefunden werden.
-
A positive Marge bedeutet, dass sich Tumorzellen an der Schnittkante befinden. Dies erhöht das Risiko, dass der Krebs an derselben Stelle erneut auftritt und möglicherweise eine zusätzliche Behandlung erforderlich ist.
Lymphknoten
Lymphknoten sind kleine, bohnenförmige Organe, die eine wichtige Rolle im Immunsystem spielen. Sie sind durch kleine Kanäle, sogenannte Lymphgefäße, mit dem gesamten Körper verbunden. Krebszellen können sich von einem Tumor über diese Lymphgefäße in nahegelegene Lymphknoten ausbreiten – ein Prozess, der als Lymphknotenmetastasierung bezeichnet wird.
Lymphknoten in Lunge und Brustkorb sind in bestimmte Bereiche gruppiert, die als Lymphknotenstationen bezeichnet werden. Es gibt 14 verschiedene Lymphknotenstationen, jede mit einer bestimmten Lage:
-
Station 1: Untere zervikale, supraklavikuläre und sternale Lymphknoten.
-
Station 2: Obere paratracheale Lymphknoten.
-
Station 3: Prävaskuläre und retrotracheale Lymphknoten.
-
Station 4: Untere paratracheale Lymphknoten.
-
Station 5: Subaortische (aortopulmonale Fenster-)Lymphknoten.
-
Station 6: Paraaortische Lymphknoten (in der Nähe der aufsteigenden Aorta oder des Nervus phrenicus).
-
Station 7: Subkarinale Lymphknoten (unterhalb der Carina, wo sich die Luftröhre in Bronchien aufteilt).
-
Station 8: Paraösophageale Lymphknoten (entlang der Speiseröhre unterhalb der Carina).
-
Station 9: Lungenbandlymphknoten.
-
Station 10: Hiluslymphknoten (am Lungenhilus, wo die Atemwege in die Lunge eintreten).
-
Station 11: Interlobäre Lymphknoten (zwischen den Lungenlappen).
-
Station 12: Lobärlymphknoten (innerhalb der Lungenlappen).
-
Station 13: Segmentale Lymphknoten (innerhalb der Lungensegmente).
-
Station 14: Subsegmentale Lymphknoten (innerhalb kleinerer Lungenuntersegmente).

Wenn Lymphknoten während einer Operation entfernt werden, untersucht ein Pathologe sie sorgfältig unter dem Mikroskop, um festzustellen, ob sie Krebszellen enthalten. Der Pathologiebericht enthält typischerweise:
-
Die Gesamtzahl der untersuchten Lymphknoten.
-
Die Stellen (Stationen) der untersuchten Lymphknoten.
-
Die Anzahl der Lymphknoten, die Krebszellen enthalten.
-
Die Größe der größten Gruppe von Krebszellen (oft als „Herd“ oder „Ablagerung“ bezeichnet).
Die Lymphknotenuntersuchung liefert wichtige Informationen, die Ihrem Arzt helfen, das pathologische Lymphknotenstadium (pN) des Krebses zu bestimmen. Sie hilft auch dabei, die Wahrscheinlichkeit vorherzusagen, dass sich Krebszellen auf andere Körperteile ausgebreitet haben, und dient als Grundlage für die Entscheidung über zusätzliche Behandlungen wie Chemotherapie, Strahlentherapie oder Immuntherapie.
Pathologisches Stadium
Das Mesotheliom wird mit Hilfe der TNM-System, die Folgendes berücksichtigt:
Tumorgröße und -ausbreitung (T-Stadium)
- T1: Tumor einseitig auf das Brustfell begrenzt.
- T2: Tumor, der das Zwerchfell oder Lungengewebe betrifft.
- T3: Tumor, der tiefere Schichten betrifft (z. B. Brustwand).
- T4: Ausgedehnter Tumor, der das Herz, die Wirbelsäule oder andere wichtige Organe betrifft.
Lymphknotenbefall (N-Stadium)
- N0: In den Lymphknoten wurden keine Tumorzellen gefunden.
- N1: Tumorzellen, die in Lymphknoten auf derselben Seite wie der Tumor gefunden werden.
- N2: Tumorzellen, die in weiter entfernten oder gegenüberliegenden Lymphknoten gefunden werden.
Metastasierte Erkrankung (M-Stadium)
- M0: Keine Tumorzellen an entfernten Stellen.
- M1: Tumorzellen, die an entfernten Stellen (z. B. Leber oder Gehirn) gefunden werden.
Höhere Zahlen in jeder Kategorie weisen auf eine fortgeschrittenere Erkrankung und normalerweise eine schlechtere Prognose hin.
Prognose
Die Prognose (erwarteter Ausgang) bei Mesotheliom hängt von mehreren Faktoren ab:
-
Art des Mesothelioms: Epitheloide Typen haben die beste Prognose; sarkomatoide und biphasische Typen sind aggressiver.
-
Stadium des Tumors: Tumoren im Frühstadium haben eine bessere Prognose als fortgeschrittene.
-
Lymphknotenbefall und Metastasierung: Wenn sich Tumorzellen in Lymphknoten oder entfernten Organen befinden, ist die Prognose im Allgemeinen schlechter.
-
Genetische Faktoren: Der Verlust von Genen wie BAP1 oder CDKN2A bedeutet normalerweise einen aggressiveren Tumor.
Mesotheliom ist im Allgemeinen eine aggressive Krebsart mit einer schwierigen Prognose. Früherkennung, genaue Diagnose und moderne Behandlungen können die Ergebnisse jedoch deutlich verbessern.
Fragen, die Sie Ihrem Arzt stellen sollten:
-
Welche Art von Mesotheliom habe ich?
-
In welchem Stadium befindet sich mein Mesotheliom und welche Auswirkungen hat dies auf meine Behandlungsmöglichkeiten?
-
Zeigen meine Pathologieergebnisse genetische Veränderungen wie den Verlust von BAP1 oder CDKN2A?
-
Sollten meine Familienmitglieder einem genetischen Test unterzogen werden?
-
Benötige ich nach der Operation zusätzliche Behandlungen wie Chemotherapie, Immuntherapie oder Strahlentherapie?
-
Wie ist meine Prognose angesichts der spezifischen Merkmale meines Tumors?
-
Wie oft sollte ich Nachuntersuchungen und Scans durchführen lassen?
-
Gibt es klinische Studien, an denen ich teilnehmen könnte?
-
Welche Unterstützungsressourcen stehen Mesotheliompatienten und ihren Familien zur Verfügung?


