Por Jason Wasserman, MD PhD FRCPC y Matt Cecchini, MD PhD FRCPC
27 de noviembre.
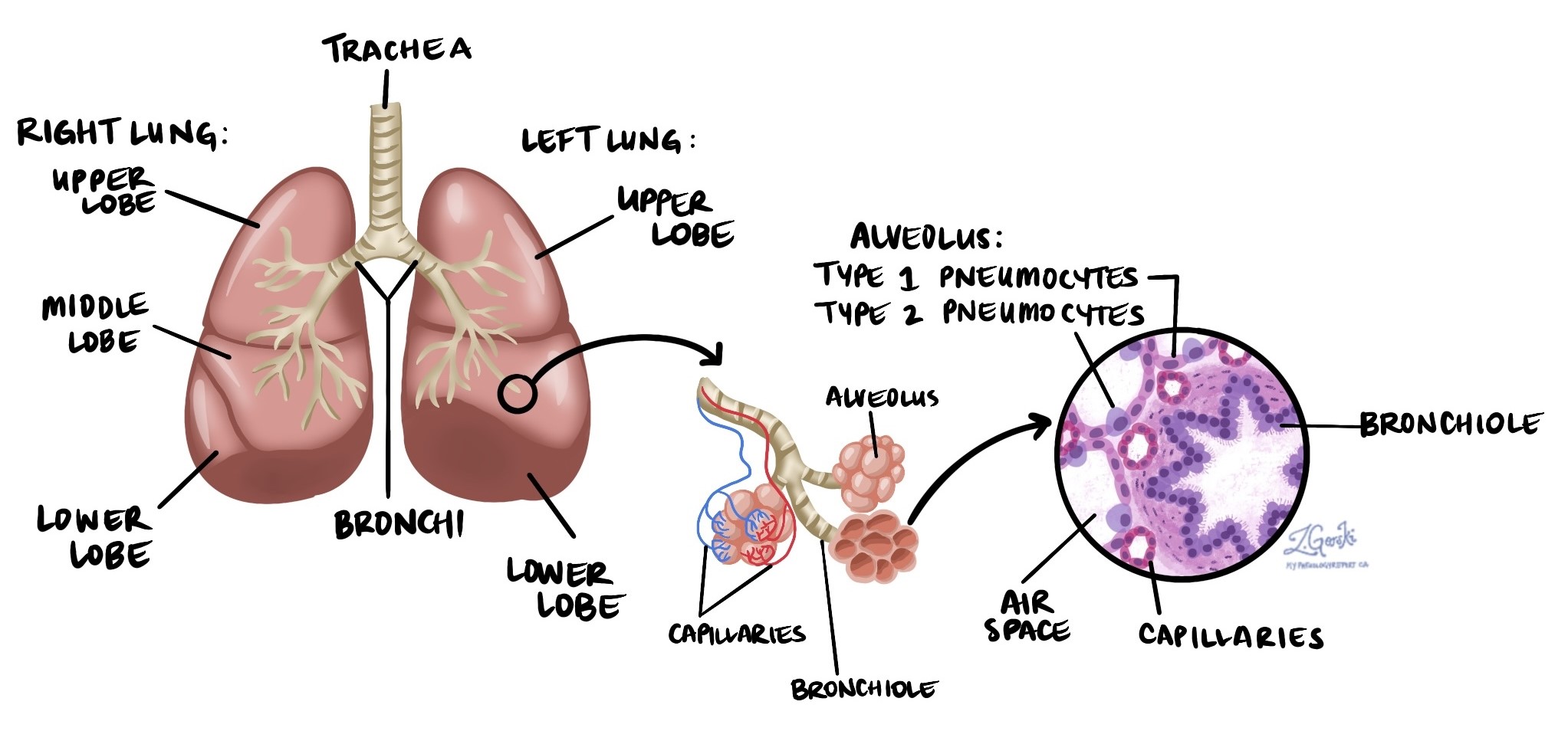
Adenocarcinoma Es el tipo más común de cáncer de pulmón y representa aproximadamente el 40% de todos los casos de cáncer de pulmón en América del Norte. Pertenece al grupo de cánceres conocidos como cáncer de pulmón de células no pequeñas (CPCNP)El adenocarcinoma se origina en los neumocitos, las células especializadas que recubren los diminutos sacos de aire de los pulmones, llamados alvéolos. Los alvéolos son el conducto por donde el oxígeno entra al torrente sanguíneo y se elimina el dióxido de carbono.
Debido a que el adenocarcinoma a menudo comienza cerca de los bordes externos del pulmón, puede detectarse temprano cuando las pruebas de diagnóstico por imágenes, como radiografías o tomografías computarizadas, muestran un pequeño nódulo o masa.
¿Qué causa el adenocarcinoma en el pulmón?
La principal causa de adenocarcinoma pulmonar es el tabaquismo, que incluye cigarrillos, puros y pipas. Sin embargo, el adenocarcinoma también puede presentarse en personas que nunca han fumado.
Otras causas y factores de riesgo incluyen:
-
Exposición al radón.
-
Exposiciones ocupacionales, como al amianto, a la sílice o a los gases de escape del diésel.
-
Contaminación del aire exterior.
Estos factores pueden dañar las células pulmonares y aumentar el riesgo de cáncer con el tiempo.
¿Cuáles son los síntomas del adenocarcinoma en el pulmón?
Los síntomas del adenocarcinoma de pulmón varían. Algunas personas no presentan síntomas, especialmente en las primeras etapas. Cuando aparecen, estos pueden incluir:
-
Una tos persistente o que empeora.
-
Tosiendo sangre.
-
Dolor en el pecho
-
Falta de aliento.
-
Fatiga o pérdida de peso involuntaria.
Si el cáncer se propaga a otras partes del cuerpo, los síntomas dependen de la ubicación. Por ejemplo, la propagación a los huesos puede causar dolor o incluso una fractura patológica, que es una fractura ósea causada por el cáncer que debilita el tejido óseo.
¿Qué condiciones están asociadas con el adenocarcinoma de pulmón?
El adenocarcinoma de pulmón puede surgir de condiciones precancerosas como:
-
La hiperplasia adenomatosa atípica (HAA) es una afección en la que las células que recubren los alvéolos tienen un aspecto anormal pero no son cancerosas.
-
Adenocarcinoma in situ (AIS) Es un cáncer no invasivo limitado a la superficie interna de los alvéolos y menor de 3 cm.
El AIS puede progresar a adenocarcinoma invasivo cuando el tumor crece más de 3 cm o cuando las células cancerosas invaden el tejido de soporte debajo del revestimiento alveolar.
¿Cómo se hace este diagnóstico?
El diagnóstico de adenocarcinoma se inicia cuando las pruebas de imagen muestran una zona sospechosa en el pulmón. Para confirmar el diagnóstico, se realiza una biopsia Se realiza para extraer una pequeña muestra de tejido. Las biopsias pueden obtenerse mediante biopsia con aguja, broncoscopia, ecografía endobronquial (EEB) o aspiración con aguja fina (PAAF). La muestra de tejido es examinada al microscopio por un patólogo, un médico especializado en el diagnóstico de enfermedades mediante el estudio de tejidos.
Si se confirma el cáncer, se podría recomendar cirugía para extirpar el tumor. El tipo de cirugía depende del tamaño y la ubicación del tumor. Los tumores más pequeños, cerca de la superficie externa, pueden extirparse mediante resección en cuña, mientras que los tumores más grandes o más centrales pueden requerir una lobectomía o incluso una neumonectomía.
Tras la extirpación, el patólogo examina todo el tumor. Las características importantes incluyen:
-
El patrón de crecimiento (tipo histológico).
-
Si el cáncer se ha propagado al tejido pulmonar circundante.
-
Ya sea que se propague a través de espacios aéreos (STAS) está presente.
-
Si las células tumorales han entrado en los vasos sanguíneos o en los canales linfáticos.
-
Si el tumor ha crecido hacia la pleura.
-
Si los márgenes quirúrgicos están limpios.
-
Si los ganglios linfáticos contienen células cancerosas.
Inmunohistoquímica (IHC)
Inmunohistoquímica Es una prueba especial que utiliza anticuerpos unidos a colorantes para detectar proteínas específicas dentro de las células. Estas proteínas actúan como "marcadores" que ayudan al patólogo a confirmar el tipo de cáncer y determinar su origen.
El adenocarcinoma de pulmón generalmente muestra los siguientes resultados:
-
TTF-1: Positivo.
-
p40: Negativo.
-
CK5: Negativo.
-
Cromogranina: Negativo.
-
Sinaptofisina: Negativo.
Este patrón de tinción apoya el diagnóstico y ayuda a descartar otros tipos de cáncer de pulmón, como el carcinoma de células escamosas o los tumores neuroendocrinos.
Tipos histológicos de adenocarcinoma
El adenocarcinoma de pulmón se divide en tipos histológicos según el crecimiento de las células cancerosas. Un tumor puede presentar uno o varios patrones.
Tipo lepídico
Las células cancerosas crecen a lo largo de la superficie interna de los alvéolos. Si son completamente lepídicos y miden menos de 3 cm, el tumor se clasifica como AIS.
Tipo acinar
Las células tumorales forman estructuras redondas similares a glándulas.
tipo sólido
Las células tumorales crecen en láminas densas con poco espacio abierto. Este tipo es más agresivo.
Tipo papilar
Las células tumorales forman proyecciones en forma de dedos llamadas papilas.
Tipo micropapilar
Las células tumorales forman pequeños grupos que parecen mechones. Este patrón es muy agresivo.
Grado tumoral
En el caso del adenocarcinoma de pulmón, el grado tumoral describe la agresividad del cáncer al microscopio. El grado se basa en dos características microscópicas:
-
El patrón histológico predominante.
-
El peor patrón (más agresivo) observado en cualquier parte del tumor.
Los tumores con crecimiento predominantemente lepídico y mínimas características sólidas o micropapilares están bien diferenciados, lo que significa que crecen más lentamente y tienen un mejor pronóstico. Los tumores con crecimiento acinar o papilar y pequeñas cantidades de patrones agresivos están moderadamente diferenciados. Los tumores con grandes cantidades de crecimiento sólido o micropapilar están poco diferenciados, lo que significa que se comportan de forma más agresiva, crecen más rápido y tienen mayor probabilidad de diseminarse.
El grado del tumor es uno de los predictores más importantes del pronóstico, especialmente en la enfermedad en etapa temprana.
Propagación a través de espacios aéreos (STAS)
STAS significa que las células cancerosas flotan en los espacios aéreos del pulmón, más allá del borde del tumor principal. Estas células están separadas de la masa primaria y pueden viajar a través de los pequeños canales de aire del pulmón.
La presencia de STAS se asocia con un mayor riesgo de recurrencia, especialmente después de una cirugía limitada como la resección en cuña. Por ello, STAS se incluye en el informe patológico y ayuda a orientar las decisiones de tratamiento.
Tumores múltiples
Es posible encontrar más de un tumor en los pulmones. En estos casos, cada tumor se examina por separado. En ocasiones, la presencia de varios tumores representa la diseminación de un único tumor original, especialmente cuando se ven idénticos al microscopio. Cuando aparecen crecimientos secundarios más pequeños en el mismo pulmón que el tumor primario, a menudo se denominan nódulos, que son lesiones pequeñas y redondeadas que pueden indicar diseminación metastásica dentro del pulmón.
En otros casos, los tumores pueden haberse formado de forma independiente, especialmente si presentan diferentes patrones o características histológicas. Por ejemplo, un tumor puede ser un adenocarcinoma y otro un carcinoma de células escamosas. Cuando los tumores surgen por separado, se consideran cánceres primarios independientes y no metástasis. Distinguir entre estas dos posibilidades es importante porque afecta la estadificación, el tratamiento y el pronóstico.
Invasión pleural
La pleura es una membrana delgada con dos capas:
-
La pleura visceral cubre la superficie de los pulmones.
-
La pleura parietal, que recubre el interior de la cavidad torácica.
La invasión pleural significa que las células cancerosas han crecido en una o ambas capas. Los tumores que invaden solo la pleura visceral se consideran localmente más avanzados que los tumores limitados al tejido pulmonar. Los tumores que invaden la pleura parietal (la capa externa adherida a la pared torácica) se consideran aún más avanzados, porque el cáncer ha crecido más allá del pulmón y ha alcanzado el revestimiento de la cavidad torácica. La invasión pleural aumenta el estadio T y se asocia con un mayor riesgo de diseminación y recurrencia.
Invasión linfovascular
La invasión linfovascular (IVL) ocurre cuando las células cancerosas penetran en los vasos sanguíneos o linfáticos del tumor o cerca de él. Estos vasos actúan como vías para que el cáncer se propague a otras partes del cuerpo, como los ganglios linfáticos, los huesos, el hígado o el cerebro. Cuando hay invasión linfovascular, el riesgo de metástasis es mayor y podría recomendarse un tratamiento adicional.
Márgenes
Los márgenes son los bordes del tejido extirpado durante la cirugía. El patólogo examina todos los márgenes para determinar si el tumor se extirpó por completo. Un margen negativo significa que no se observan células cancerosas en el borde del corte. Un margen positivo significa que hay cáncer en el borde, lo que genera la preocupación de que aún quede algo de cáncer. El estado de los márgenes ayuda a los médicos a decidir si se necesita más cirugía o radioterapia.

Ganglios linfaticos
Ganglios linfaticos Son pequeños órganos inmunitarios que filtran el líquido linfático. El adenocarcinoma de pulmón se disemina comúnmente a los ganglios linfáticos del pulmón y la parte central del tórax. Durante la cirugía, se pueden extirpar y examinar ganglios linfáticos de regiones anatómicas específicas (denominadas estaciones ganglionares).
El informe patológico indicará el número de ganglios linfáticos examinados, su ubicación y si contienen cáncer. Esta información ayuda a determinar el estadio ganglionar y es fundamental para la selección del tratamiento.

Estadio patológico (pTNM)
El adenocarcinoma de pulmón se estadifica utilizando el sistema TNM:
-
El estadio T describe el tamaño del tumor y si ha invadido estructuras cercanas.
-
La etapa N describe si los ganglios linfáticos contienen cáncer.
-
La etapa M describe si el cáncer se ha propagado a órganos distantes como el cerebro, los huesos o el hígado.
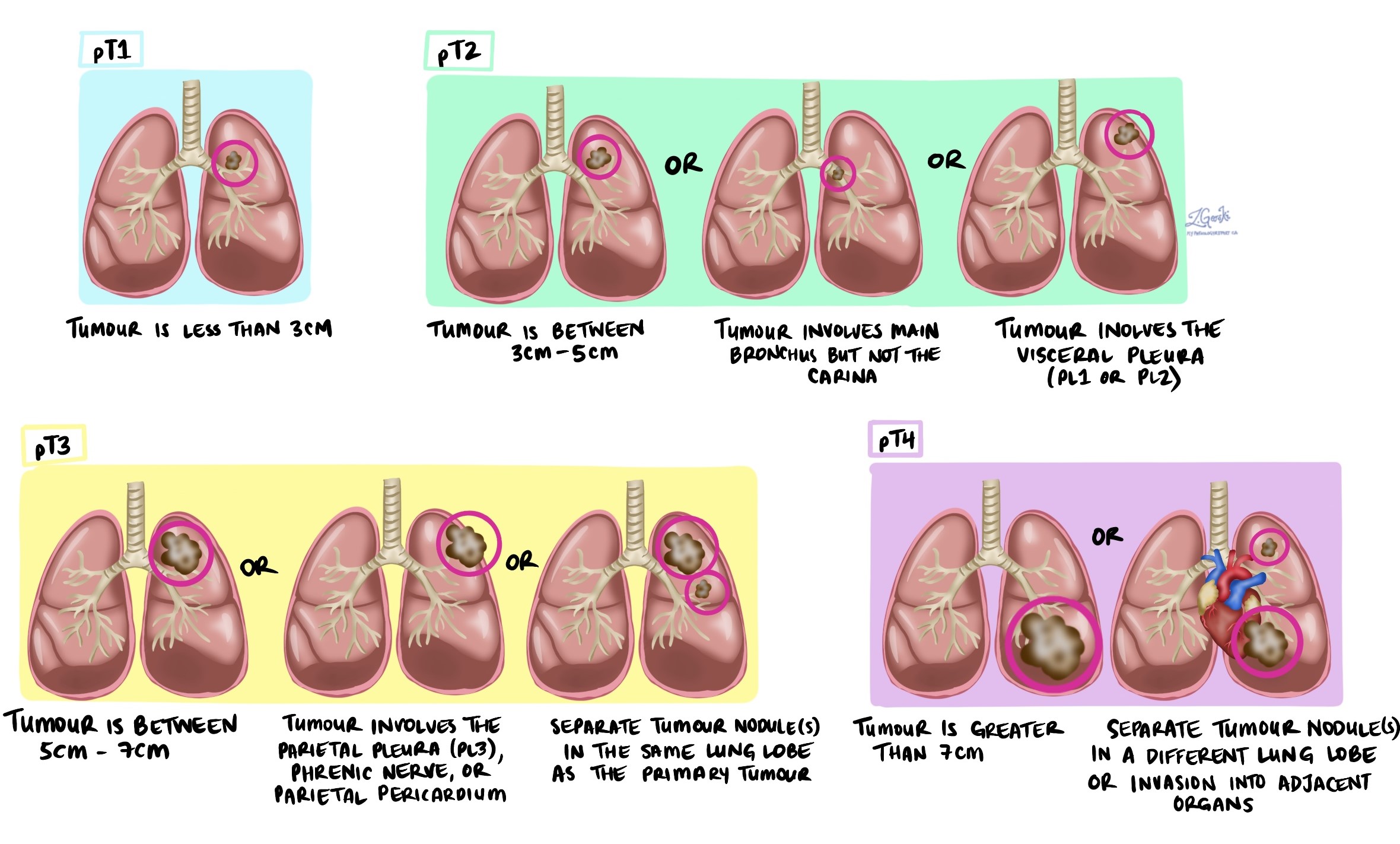
Estadio tumoral (pT)
-
T1: El tumor mide 3 cm o menos.
-
T2: El tumor mide más de 3 cm pero no más de 5 cm, o ha invadido la pleura visceral o las vías respiratorias centrales.
-
T3: El tumor mide más de 5 cm pero no más de 7 cm o ha crecido hacia tejidos cercanos.
-
T4: El tumor mide más de 7 cm o ha invadido órganos cercanos como el corazón o el esófago.
Estadio nodal (pN)
-
NX: No se examinaron los ganglios linfáticos.
-
N0: No hay células cancerosas en los ganglios linfáticos.
-
N1: Células cancerosas en los ganglios linfáticos dentro del pulmón o cerca de las vías respiratorias (estaciones 10 a 14).
-
N2: Células cancerosas en los ganglios linfáticos del centro del tórax, cerca de las vías respiratorias (estaciones 7 a 9).
-
N3: Células cancerosas en los ganglios linfáticos del lado opuesto del pecho o en la parte inferior del cuello (estaciones 1 a 6).
Los estadios superiores tienen un mayor riesgo de propagación y recurrencia y a menudo requieren un tratamiento más intensivo.
Biomarcadores del adenocarcinoma de pulmón
Los biomarcadores son cambios mensurables en las células cancerosas, que a menudo involucran genes o proteínas específicos. Estos cambios ayudan a los médicos a comprender el comportamiento del tumor y qué tratamientos podrían ser más eficaces. En el adenocarcinoma de pulmón, los biomarcadores son especialmente importantes porque muchos tumores albergan alteraciones genéticas que pueden ser tratadas con terapias que bloquean las señales anormales que favorecen el crecimiento del cáncer. Las pruebas de biomarcadores son ahora un componente estándar del diagnóstico y orientan muchas decisiones de tratamiento.
¿Qué tipos de biomarcadores se prueban en el adenocarcinoma de pulmón?
La mayoría de las pruebas de biomarcadores para el adenocarcinoma de pulmón se centran en las mutaciones genéticas y los reordenamientos genéticos presentes en el ADN del tumor. Estos cambios se detectan mediante técnicas de laboratorio especializadas, como la PCR (prueba que amplifica pequeños fragmentos de ADN), la secuenciación de nueva generación (NGS; una prueba que examina varios genes a la vez) y la hibridación in situ (FISH) (prueba que utiliza sondas fluorescentes para detectar reordenamientos genéticos). Estas pruebas se realizan en tejido de biopsia o en el tumor extirpado quirúrgicamente y desempeñan un papel esencial para determinar qué tratamientos podrían ser más eficaces.
EGFR
El EGFR es un gen que codifica un receptor que controla el crecimiento celular. Cuando el EGFR presenta mutaciones específicas, se hiperactiva, lo que impulsa el crecimiento tumoral. Las mutaciones del EGFR son frecuentes en personas que nunca han fumado, en mujeres y en personas de ascendencia asiática oriental. Estas mutaciones son importantes porque los tumores con alteraciones del EGFR suelen responder muy bien a las terapias dirigidas al EGFR, que bloquean la señal de crecimiento anormal y pueden reducir el tamaño del tumor o ralentizar su progresión.
Los patólogos prueban las mutaciones del EGFR examinando el ADN del tumor mediante PCR o secuenciación de próxima generación para detectar cambios genéticos específicos.
El informe de patología describirá el tumor como EGFR positivo si se detecta una mutación y EGFR negativo si no se encuentra ninguna mutación.
ALK
El gen ALK puede fusionarse con otro, creando una proteína de fusión anormal que promueve el crecimiento tumoral. Estas fusiones de ALK son más comunes en pacientes jóvenes y en personas que nunca han fumado. Los reordenamientos de ALK son importantes porque los tumores con este cambio suelen responder excepcionalmente bien a las terapias dirigidas a ALK, que bloquean la proteína de fusión anormal.
La prueba de ALK se realiza mediante inmunohistoquímica, que resalta la proteína ALK en las células tumorales, FISH, que detecta reordenamientos del gen ALK, o secuenciación de próxima generación, que analiza directamente el gen ALK.
Los tumores se describen como ALK positivos cuando hay un reordenamiento y ALK negativos cuando no se encuentra ningún reordenamiento.
ROS1
ROS1 es un gen que puede reorganizarse, formando una proteína de fusión que estimula el crecimiento tumoral. Aunque menos comunes que las alteraciones de EGFR o ALK, las fusiones de ROS1 son importantes porque responden muy bien a las terapias dirigidas a ROS1, que bloquean la proteína anormal y ayudan a controlar el cáncer.
La prueba de ROS1 se puede realizar mediante inmunohistoquímica, FISH o secuenciación de próxima generación para detectar una fusión del gen ROS1.
Su tumor se describirá como ROS1 positivo si se encuentra una fusión y ROS1 negativo si no la hay.
HERMANO
BRAF es un gen que participa en la regulación del crecimiento celular. Mutaciones específicas, como la mutación BRAF V600E, pueden provocar un crecimiento más rápido de las células tumorales. Estas mutaciones son importantes porque los tumores con alteraciones de BRAF pueden responder a terapias dirigidas a BRAF, que bloquean la vía de señalización anormal.
La prueba se realiza analizando el ADN del tumor mediante PCR o secuenciación de próxima generación para identificar mutaciones BRAF específicas.
Su tumor se describirá como BRAF positivo si hay una mutación presente y BRAF negativo si no se detecta ninguna mutación.
MET
MET es un gen que ayuda a controlar el crecimiento celular normal. Una anomalía específica, la omisión del exón 14 de MET, provoca que la proteína MET permanezca activa durante más tiempo del habitual, lo que permite que las células tumorales crezcan sin control. Este biomarcador es importante porque los tumores con omisión del exón 14 de MET suelen responder a terapias dirigidas a MET.
La prueba MET generalmente se realiza mediante secuenciación de próxima generación para detectar la omisión del exón 14 de MET u otras mutaciones de MET.
Su tumor se clasificará como MET positivo si se detecta una mutación MET, y como MET negativo si no se encuentra ninguna mutación.
RET
El RET es un gen que puede fusionarse con otro, creando una proteína anormal que impulsa el crecimiento tumoral. Las fusiones de RET son importantes porque los tumores con esta mutación suelen responder excepcionalmente bien a las terapias dirigidas a RET.
Las fusiones RET se identifican mediante secuenciación de próxima generación o FISH, y ambas pueden detectar el reordenamiento anormal.
Su tumor se describirá como RET positivo si hay fusión y RET negativo si no la hay.
NTRK (NTRK1, NTRK2, NTRK3)
Los genes NTRK pueden fusionarse con otros genes, creando proteínas de fusión TRK anormales que promueven fuertemente el crecimiento tumoral. Aunque son poco frecuentes, estas fusiones son importantes porque los cánceres con alteraciones de NTRK suelen mostrar respuestas drásticas y duraderas a las terapias dirigidas a TRK.
Las pruebas de NTRK pueden implicar inmunohistoquímica para detectar la expresión anormal de la proteína TRK, seguida de FISH o secuenciación de próxima generación para confirmar la presencia de una fusión genética.
Su tumor se describirá como NTRK positivo si se encuentra una fusión y NTRK negativo si no se detecta ninguna fusión.
RASGUÑO
KRAS es un gen que participa en la regulación del crecimiento y la división celular. Las mutaciones de KRAS se encuentran entre los biomarcadores más comunes en el adenocarcinoma de pulmón, especialmente en personas con antecedentes de tabaquismo. Estas mutaciones son importantes porque ayudan a predecir el comportamiento tumoral y porque una mutación específica de KRAS, KRAS G12C, puede tratarse con nuevos medicamentos dirigidos a KRAS.
Las mutaciones de KRAS se detectan mediante PCR o secuenciación de próxima generación para analizar el ADN tumoral.
Su tumor se describirá como KRAS positivo si se identifica una mutación y KRAS negativo si no se encuentra ninguna mutación.
ERBB2 (HER2)
El gen ERBB2, también conocido como HER2, puede adquirir mutaciones que provocan una señalización anormal y el crecimiento tumoral. Las alteraciones de HER2 son importantes porque las terapias dirigidas, y los ensayos clínicos en curso, abordan tumores con mutaciones de HER2.
La prueba de HER2 se realiza mediante secuenciación de próxima generación para detectar mutaciones de ERBB2 en el ADN del tumor.
Su tumor se describirá como ERBB2 positivo si se detecta una mutación y como ERBB2 negativo si no se detecta ninguna mutación.
SNA
NRAS es un gen similar a KRAS que participa en las vías de crecimiento celular. Las mutaciones de NRAS son más comunes en personas que han fumado. Aunque aún no existen tratamientos específicos dirigidos a NRAS, identificar una mutación de NRAS ayuda a los médicos a comprender el comportamiento tumoral y a considerar opciones de ensayos clínicos.
La prueba NRAS se realiza mediante secuenciación de próxima generación para buscar mutaciones en el ADN del tumor.
Su tumor se describirá como NRAS positivo si se detecta una mutación y como NRAS negativo si no se encuentra ninguna mutación.
MAP2K1 (MEK1)
MAP2K1, también llamado MEK1, es un gen que participa en una vía de señalización que regula el crecimiento celular. Las mutaciones en MAP2K1 son importantes porque se están estudiando terapias dirigidas a esta vía y podrían convertirse en opciones de tratamiento.
La prueba MAP2K1 se realiza mediante secuenciación de próxima generación para detectar mutaciones en el ADN del tumor.
Su tumor se describirá como MAP2K1 positivo si se identifica una mutación y MAP2K1 negativo si no se encuentra ninguna mutación.
NRG1
El gen NRG1 puede formar reordenamientos o fusiones que promueven el crecimiento tumoral. Aunque poco frecuentes, los reordenamientos de NRG1 son importantes porque podrían ser sensibles a las nuevas terapias dirigidas a NRG1 que se están estudiando actualmente.
La prueba NRG1 se realiza mediante secuenciación de próxima generación para examinar el ADN del tumor en busca de evidencia de un reordenamiento genético.
Su tumor se describirá como NRG1 positivo si se detecta un reordenamiento y NRG1 negativo si no se encuentra ningún reordenamiento.
PD-L1
La PD-L1 es una proteína presente en la superficie de algunas células cancerosas. Interactúa con las células inmunitarias, lo que permite al tumor evadir el sistema inmunitario y evitar su destrucción. La PD-L1 es importante porque los tumores con alta expresión de PD-L1 tienen mayor probabilidad de responder a la inmunoterapia, un tipo de tratamiento que ayuda al sistema inmunitario a reconocer y atacar las células cancerosas. Los medicamentos de inmunoterapia, llamados inhibidores de PD-1 o PD-L1, son actualmente tratamientos estándar para muchos pacientes con adenocarcinoma de pulmón, especialmente cuando el tumor presenta niveles elevados de PD-L1.
Los patólogos realizan pruebas de PD-L1 mediante inmunohistoquímica, un método de laboratorio que utiliza anticuerpos unidos a colorantes para unirse a la proteína PD-L1 y hacerla visible al microscopio. La prueba mide cuántas células tumorales presentan PD-L1 en su superficie y con qué intensidad la expresan. Esta prueba suele realizarse en una muestra de biopsia antes de iniciar el tratamiento.
Los resultados de PD-L1 se expresan como un porcentaje, que representa la proporción de células tumorales que presentan tinción de PD-L1. Esto se denomina Índice de Proporción Tumoral (TPS).
-
Un TPS de <1% se considera PD-L1 negativo o muy bajo.
-
Un TPS de 1–49% se considera una expresión baja a intermedia.
-
Un TPS del 50% o superior se considera una expresión alta.
Algunos informes también pueden incluir puntajes para células inmunes o utilizar el puntaje positivo combinado (CPS), dependiendo del método de prueba utilizado.
Después del diagnóstico
Tras confirmar su diagnóstico, su médico revisará el informe patológico, los estudios de imagen y su estado general de salud para crear un plan de tratamiento personalizado. El tratamiento puede incluir cirugía, quimioterapia, inmunoterapia, terapia dirigida, radioterapia o una combinación de estos enfoques.
Es importante realizar pruebas moleculares en su tumor. Muchos adenocarcinomas de pulmón presentan alteraciones genéticas específicas, como mutaciones en EGFR, ALK, ROS1, KRAS o RET, que pueden tratarse con terapias altamente efectivas. Las pruebas moleculares son ahora un componente estándar y esencial de la atención del cáncer de pulmón, incluso en la etapa inicial de la enfermedad.
Su equipo de atención médica también podría recomendarle estudios de imagen adicionales para detectar diseminación, pruebas de función pulmonar para evaluar su capacidad pulmonar y estrategias para controlar síntomas como la tos o la dificultad para respirar. El seguimiento posterior al tratamiento es importante para detectar la recurrencia o la aparición de nuevos nódulos pulmonares.
Preguntas para hacerle a su médico
-
¿En qué etapa se encuentra mi cáncer y qué significa eso para mi plan de tratamiento?
-
¿Se encontró invasión pleural, invasión linfovascular o STAS en mi tumor?
-
¿Estaban limpios los márgenes quirúrgicos?
-
¿Se propagó el cáncer a algún ganglio linfático?
-
¿Necesito pruebas moleculares para EGFR, ALK, KRAS u otros biomarcadores?
-
¿Qué tratamientos me recomiendan y cuáles son sus objetivos?
-
¿Debo consultar a un oncólogo médico, un oncólogo radioterapeuta o un cirujano para recibir atención adicional?
-
¿Qué esquema de seguimiento me recomiendan después del tratamiento?