Por Jason Wasserman MD PhD FRCPC
27 de agosto de 2025
El nefroblastoma, también llamado tumor de Wilms, es un tipo de cáncer que se origina en el riñón. Es el cáncer de riñón más común en niños. El tumor se desarrolla a partir de células renales tempranas llamadas blastema nefrogénico, que normalmente se forman durante el desarrollo uterino. Al microscopio, el nefroblastoma se asemeja a un riñón en desarrollo.
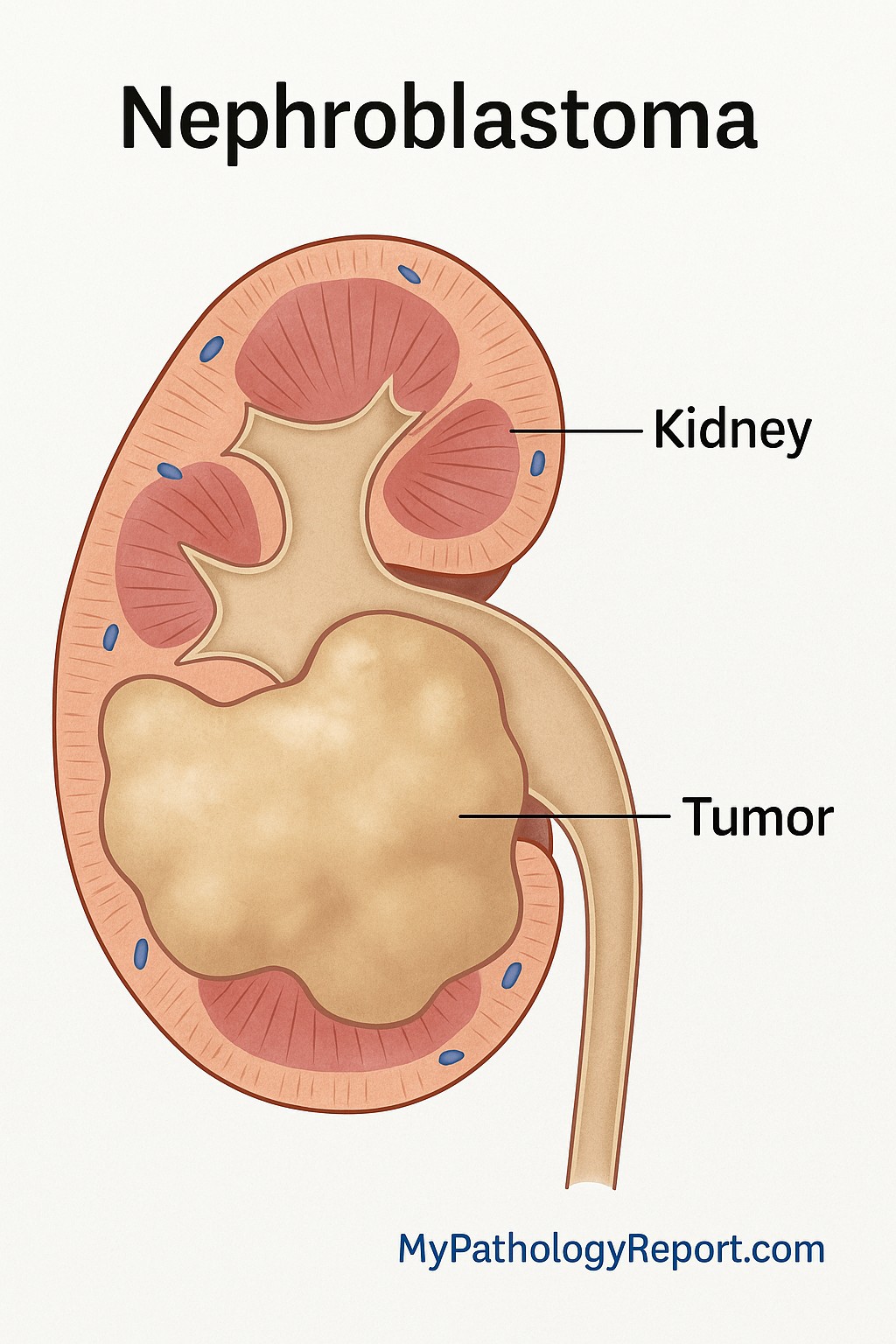
¿Qué tan común es el nefroblastoma?
El nefroblastoma se diagnostica con mayor frecuencia en niños de 3 a 4 años. Es ligeramente más común en niñas que en niños. Afecta aproximadamente a 1 de cada 10,000 niños en Europa y Norteamérica. El tumor es más común en niños africanos y afroamericanos, y menos común en niños de poblaciones del este asiático. El nefroblastoma rara vez se presenta en adultos.
¿Dónde se produce el nefroblastoma?
El nefroblastoma se desarrolla en el riñón. En la mayoría de los niños, solo un riñón se ve afectado. En aproximadamente el 5 al 10 % de los casos, ambos riñones están afectados. En muy raras ocasiones, el nefroblastoma puede desarrollarse fuera del riñón.
¿Cuáles son los síntomas del nefroblastoma?
El signo más común del nefroblastoma es una masa o hinchazón en el abdomen, que suele ser detectada primero por un padre o cuidador. Entre el 20 % y el 30 % de los niños también presentan otros síntomas, como:
-
Dolor abdominal.
-
Sangre en la orina (llamada hematuria).
-
Presión arterial alta debido al aumento de la producción de hormonas.
-
Recuento bajo de glóbulos rojos (anemia), que puede causar cansancio y debilidad.
¿Algunos niños tienen mayor probabilidad de desarrollar nefroblastoma?
Sí. En el 10 al 15 por ciento de los casos, el nefroblastoma está asociado con ciertas afecciones genéticas o síndromesEstos síndromes pueden aumentar el riesgo de desarrollar el tumor.
Síndromes de alto riesgo (más del 20 por ciento):
-
Síndrome de WAGR (tumor de Wilms, ausencia del iris en el ojo, anomalías genitourinarias y retrasos en el desarrollo).
-
Síndrome de Denys-Drash.
Síndromes de riesgo moderado (5 a 20 por ciento):
-
Síndrome de Beckwith-Wiedemann.
-
Síndrome de Simpson–Golabi–Behmel.
-
Síndrome de Frasier.
Síndrome de bajo riesgo (menos del 5 por ciento):
-
Síndrome de Bloom.
-
Síndrome DICER1.
-
Síndrome de Li-Fraumeni.
-
Hemihipertrofia aislada (donde un lado del cuerpo crece más que el otro).
Además, entre el 1 y el 2 por ciento de los casos ocurren en familias con antecedentes de nefroblastoma.
¿Qué causa el nefroblastoma?
Se cree que el nefroblastoma se desarrolla a partir de pequeños grupos de células renales anormales, llamados restos nefrogénicos. Estos se observan en aproximadamente el 40 % de los niños con tumores en un riñón y en más del 90 % de los niños con tumores en ambos riñones.
Existen diferentes tipos de restos nefrogénicos. Algunos permanecen latentes, mientras que otros crecen de forma anormal. Cuando hay muchos restos nefrogénicos, la afección se denomina nefroblastomatosis. La mayoría de los niños con nefroblastomatosis no desarrollan cáncer, pero en ciertos casos, como en los bebés con un tipo específico llamado restos nefrogénicos perilobares, existe un riesgo mucho mayor de desarrollar un tumor en el otro riñón.
Varios genes desempeñan un papel en el desarrollo del nefroblastoma, incluido el gen WT1 en el cromosoma 11. También pueden estar involucrados cambios en otros genes, como CTNNB1, IGF2, TP53 y MYCN.
¿Cómo se trata el nefroblastoma?
Existen dos enfoques principales de tratamiento del nefroblastoma utilizados en todo el mundo:
-
Sociedad Internacional de Oncología Pediátrica (SIOP) Este enfoque, seguido en la mayoría de los países, comienza con quimioterapia para reducir el tamaño del tumor antes de la cirugía. Posteriormente, se realiza la cirugía, seguida de más quimioterapia y, en ocasiones, radioterapia.
-
Grupo de Oncología Infantil (COG) – Este enfoque, seguido principalmente en Estados Unidos y Canadá, generalmente comienza con cirugía para extirpar el tumor, seguida de quimioterapia y, a veces, radioterapia.
A biopsia (una pequeña muestra de tejido) antes del tratamiento generalmente no se recomienda a menos que el niño tenga una presentación inusual, como tener más de 10 años en el momento del diagnóstico.
¿Cómo se hace este diagnóstico?
El diagnóstico de nefroblastoma generalmente se realiza después de una combinación de pruebas de diagnóstico por imágenes, cirugía y examen microscópico por un patólogo.
-
Las pruebas de imagen, como la ecografía, la tomografía computarizada o la resonancia magnética, suelen ser el primer paso. Estas exploraciones pueden mostrar una masa en el riñón y ayudar a los médicos a determinar si los hallazgos son más compatibles con un nefroblastoma u otro tumor.
-
Generalmente, se realiza una cirugía para extirpar el tumor, ya sea antes o después de la quimioterapia, según el enfoque del tratamiento. Posteriormente, el tumor se envía al laboratorio de patología.
-
El examen microscópico es el paso más importante para el diagnóstico. Un patólogo examina cortes finos del tumor al microscopio para buscar los tres componentes típicos: células blastémicas, epiteliales y estromales. La presencia de al menos dos de estos componentes confirma el diagnóstico en la mayoría de los casos.
-
Pruebas especiales, como inmunohistoquímica or pruebas moleculares, también se puede realizar para detectar proteínas y cambios genéticos que son característicos del nefroblastoma.
En conjunto, estos pasos permiten a los médicos realizar un diagnóstico preciso y planificar el mejor tratamiento.
¿Cómo se ve el nefroblastoma bajo el microscopio?
El nefroblastoma suele estar formado por tres componentes principales:
-
células blastémicas – Son células pequeñas e inmaduras que se parecen al tejido renal temprano.
-
Células epiteliales – Células que forman túbulos, papilas o estructuras similares a glomérulos (unidades de filtrado del riñón).
-
estromal tejidos – Tejido conectivo que puede mostrar cambios similares a los músculos, la grasa o el cartílago.
No todos los tumores contienen los tres componentes. Algunos contienen solo uno o dos.
Una característica especial llamada anaplasia Se observa en aproximadamente el 7 al 10 % de los nefroblastomas. La anaplasia significa que las células tumorales son mucho más grandes y anormales de lo habitual, con figuras de división distorsionadas. La anaplasia se divide en focal (áreas limitadas) y difusa (extendida por todo el tumor). La anaplasia difusa se asocia con peores pronósticos.
¿Qué otras pruebas se pueden realizar para confirmar el diagnóstico?
Patologos puede utilizar una prueba llamada inmunohistoquímica (IHC) Para confirmar el diagnóstico de nefroblastoma, la inmunohistoquímica utiliza tinciones especiales para buscar proteínas dentro de las células tumorales.
-
Las células blastémicas suelen ser positivas para WT1, PAX8 y vimentina.
-
Las células epiteliales presentan positividad para citoqueratina, EMA y CD56. También pueden presentar WT1.
-
Las células del estroma son positivas para vimentina y, a veces, para BCL2 o CD34.
La proteína WT1 es especialmente importante porque está presente en aproximadamente el 90 % de los nefroblastomas. Este patrón de resultados ayuda a los patólogos a confirmar que el tumor es un nefroblastoma y no otro tipo de cáncer renal infantil.
¿Cómo clasifican los médicos el nefroblastoma?
La clasificación consiste en agrupar los tumores según su apariencia al microscopio. La clasificación es importante en el caso del nefroblastoma porque ayuda a predecir su comportamiento y la intensidad del tratamiento necesario. Existen dos sistemas de clasificación principales, aunque su uso varía según la localización.
Clasificación histológica SIOP
Este sistema clasifica el tumor después de administrar quimioterapia antes de la cirugía. Se utiliza en Europa y en muchos otros países fuera de Norteamérica.
Riesgo bajo
- Tumores que son completamente destruidos por la quimioterapia (completamente necróticos).
- Tumores quísticos con células parcialmente diferenciadas.
Riesgo intermedio
- Tumores con una mezcla de células epiteliales, estromales o regresivas (parcialmente destruidas).
- Tumores con anaplasia focal (áreas pequeñas y limitadas de células anormales).
Alto riesgo
- Tumores con células mayoritariamente blastémicas (células muy inmaduras) después de la quimioterapia.
- Tumores con anaplasia difusa (células agresivas y anormales generalizadas).
Clasificación histológica COG
Este sistema clasifica el tumor antes de la quimioterapia, ya que se realiza primero la cirugía. Este sistema se utiliza principalmente en Estados Unidos y Canadá.
Histología favorable
- Tumores sin anaplasia.
- Estos tumores responden muy bien al tratamiento.
Histología desfavorable
- Tumores con anaplasia difusa.
- Estos tumores son más difíciles de tratar y requieren una terapia más fuerte.
¿Cómo estadifican los médicos el nefroblastoma?
La estadificación describe la extensión del tumor al momento del diagnóstico. Es importante porque guía el tratamiento y ayuda a predecir el pronóstico. Tanto la SIOP como el COG utilizan estadificaciones similares, pero existen pequeñas diferencias.
Etapa I
-
El tumor está limitado al riñón.
-
Se elimina completamente con cirugía.
-
No se propaga fuera del riñón.
Etapa II
-
El tumor ha crecido hacia tejidos justo fuera del riñón, como la grasa o el seno renal.
-
Todavía se puede quitar completamente con cirugía.
Etapa III
-
El tumor no se puede extirpar por completo o se encuentran células tumorales en los bordes del tejido extirpado.
-
Se pueden encontrar células tumorales en los ganglios linfáticos o vasos sanguíneos cercanos.
-
La ruptura o derrame del tumor hacia el abdomen coloca el tumor en esta etapa.
Etapa IV
-
El tumor se ha diseminado (hecho metástasis) a órganos distantes, como los pulmones, el hígado, los huesos o el cerebro.
-
También pueden encontrarse células tumorales en ganglios linfáticos alejados del riñón.
Etapa V
-
Los tumores están presentes en ambos riñones en el momento del diagnóstico.
-
Cada riñón se clasifica por separado.
¿Cuál es el pronóstico del nefroblastoma?
El pronóstico para los niños con nefroblastoma suele ser muy favorable. Con el tratamiento moderno, aproximadamente el 90 % de los niños sobreviven. La mayoría de las recaídas, cuando ocurren, ocurren dentro de los dos primeros años tras el diagnóstico.
Características asociadas a un buen pronóstico
-
Tumores en estadio I o II que se limitan al riñón o tejidos cercanos y se extirpan completamente con cirugía.
-
No hay anaplasia (llamada histología favorable).
- Edad menor de 2 años con un tumor pequeño y de estadio bajo.
-
Peso del tumor menor a 550 gramos.
-
Nódulos pulmonares que se encogen rápidamente después de las primeras rondas de quimioterapia.
-
No hay cambios genéticos de alto riesgo en el tumor.
Características asociadas con un peor pronóstico
-
Tumores en estadio III que afectan los ganglios linfáticos cercanos, se rompen o no pueden extirparse por completo.
-
Tumores en estadio IV que se han diseminado a órganos distantes como los pulmones, el hígado, los huesos o el cerebro.
-
Tumores en estadio V que afectan ambos riñones, lo que hace que la cirugía sea más complicada.
-
Anaplasia difusa (células agresivas y anormales generalizadas).
-
Edad mayor de 4 años, especialmente mayor de 10 años.
-
Tumores grandes y pesados que pesan más de 550 gramos.
-
Nódulos pulmonares que no se reducen rápidamente con la quimioterapia inicial.
-
Cambios genéticos como la pérdida de heterocigosidad en los cromosomas 1p y 16q o la ganancia de 1q, que están relacionados con un mayor riesgo de recurrencia.
Preguntas para hacerle a su médico
- ¿En qué etapa se encuentra el tumor?
-
¿El tumor mostró anaplasia u otras características de alto riesgo?
-
¿Qué enfoque de tratamiento se está utilizando (SIOP o COG)?
-
¿Mi hijo necesitará quimioterapia, radiación o ambas?
-
¿Se recomienda la prueba genética para mi hijo o mi familia?
-
¿Qué cuidados de seguimiento serán necesarios después del tratamiento?


