por Bibianna Purgina MD FRCPC
7 de junio de 2023
¿Qué es un tumor maligno de la vaina del nervio periférico?
Un tumor maligno de la vaina del nervio periférico (MPNST, por sus siglas en inglés) es un cáncer que se desarrolla a partir de un nervio y un tipo de sarcoma. La mayoría de los tumores malignos de la vaina de los nervios periféricos se presentan en adultos. Las ubicaciones comunes incluyen el cuello, el brazo, la pierna y la nalga.
¿Qué es un nervio?
Los nervios son como cables largos formados por grupos de células llamadas neuronas. Los nervios transmiten información (como temperatura, presión y dolor) entre su cerebro y su cuerpo. Los nervios se encuentran en todo su cuerpo. Algunos nervios son muy pequeños (como los que están justo debajo de la superficie de la piel) mientras que otros son muy grandes (como los que van a los músculos).
Síndromes asociados con tumor maligno de la vaina del nervio periférico
Personas con la genética síndrome La neurofibromatosis tipo 1 (NF1) tiene un mayor riesgo de desarrollar un MPNST y aproximadamente la mitad de todos los tumores se desarrollan en personas con este síndrome. En algunos casos, el tumor maligno de la vaina del nervio periférico se desarrolla a partir de un tumor no canceroso existente llamado neurofibroma.
¿Cómo hacen los patólogos este diagnóstico?
El diagnóstico se puede realizar después de que se extrae una pequeña muestra de tejido en un procedimiento llamado biopsia o después de que el tumor se haya eliminado por completo. La mayoría de los patólogos realizarán pruebas adicionales como inmunohistoquímica para confirmar el diagnóstico. Cuando se realiza inmunohistoquímica, algunas de las células tumorales serán positivas o reactivo para una proteína llamada S100.
Debido a que este tumor puede parecerse mucho a otros tipos de tumores que se desarrollan a partir de los nervios, es posible que su patólogo no siempre pueda hacer un diagnóstico final después de realizar una biopsia. En esta situación, será necesario extirpar todo el tumor antes de realizar un diagnóstico final.
Pruebas moleculares
Sus patólogos pueden realizar pruebas moleculares como hibridación in situ de fluorescencia (FISH) o secuenciación de próxima generación (NGS) en una muestra del tumor para descartar otros tipos de tumores que pueden verse muy similares a un MPNST bajo el microscopio. Debido a que los MPNST no tienen cambios genéticos conocidos, un resultado negativo respalda el diagnóstico de MPNST.
Grado histológico
Los patólogos usan el término grado para describir cuán diferentes se ven y se comportan las células cancerosas en comparación con las células nerviosas normales. Por lo general, los tumores que se ven de alto grado bajo el microscopio tienen un peor pronóstico que los tumores que se ven de bajo grado bajo el microscopio. Sin embargo, algunos tipos de sarcoma no se clasifican porque las investigaciones han demostrado que el grado no predice con precisión cómo se comportará el tumor.
Actualmente, existe un debate sobre si los MPNST deben clasificarse y muchos patólogos no proporcionan un grado tumoral en el informe de patología. Si su informe incluye un grado se basará en el sistema de clasificación del Grupo de Sarcoma de la Federación Francesa de Centros Oncológicos (FNCLCC). De acuerdo con este sistema, su patólogo buscará tres características microscópicas al examinar la muestra de tumor (ver más abajo). Se otorgan puntos para cada característica (de 0 a 3) y el número total de puntos determina el grado final del tumor.
- Diferenciación tumoral - La diferenciación tumoral describe qué tan parecidas son las células cancerosas a las células nerviosas normales. Los tumores que tienen un aspecto muy similar a las células nerviosas normales reciben 1 punto, mientras que los que tienen un aspecto muy diferente de las células nerviosas normales reciben 2 o 3 puntos. Todos los MPNST reciben una puntuación de 2 o 3 puntos para esta categoría.
- Recuento mitótico - Una célula que está en proceso de dividirse para crear dos nuevas células se llama figura mitótica. Los tumores que crecen rápidamente tienden a tener más figuras mitóticas que los tumores que crecen lentamente. Su patólogo determinará el recuento mitótico contando el número de figuras mitóticas en diez áreas del tumor mientras mira a través del microscopio. Los tumores sin figura mitótica o con muy pocas figuras mitóticas reciben 1 punto, mientras que aquellos con 10 a 20 figuras mitóticas reciben 2 puntos y aquellos con más de 20 figuras mitóticas reciben 3 puntos.
- Necrosis – Necrosis es un tipo de muerte celular. Los tumores que crecen rápidamente tienden a tener más necrosis que los tumores que crecen lentamente. Si su patólogo no ve necrosis, el tumor recibirá 0 puntos. Al tumor se le dará 1 punto si se observa necrosis pero representa menos del 50% del tumor o 2 puntos si la necrosis representa más del 50% del tumor.
Las grado se basa en el número total de puntos otorgados al tumor. Los sarcomas de grado bajo son de grado 1. Los sarcomas de grado alto tienen un grado de 2 o 3.
- grado 1 - 2 o 3 puntos.
- grado 2 - 4 o 5 puntos.
- grado 3 - 6 a 8 puntos.
Tamaño del tumor
El tumor se mide en tres dimensiones, pero normalmente solo se incluye la dimensión más grande en su informe. Por ejemplo, si el tumor mide 5.0 cm por 3.2 cm por 1.1 cm, el informe puede describir el tamaño del tumor como 5.0 cm en la dimensión más grande. El tamaño del tumor es importante porque los tumores de menos de 5 cm tienen menos probabilidades de diseminarse a otras partes del cuerpo y están asociados con una mejor pronóstico.
Tumor de Triton
Algunos tumores malignos de la vaina del nervio periférico pueden tener áreas que comienzan a parecerse a las células que normalmente se encuentran en el tejido del músculo esquelético. Los tumores malignos de la vaina del nervio periférico con músculo esquelético a veces se denominan tumores de Triton malignos y son más comunes en pacientes con neurofibromatosis tipo 1 (NF1).
Extensión del tumor
Los tumores malignos de la vaina del nervio periférico pueden crecer dentro o alrededor de órganos y huesos. Su patólogo examinará muestras de los órganos y tejidos circundantes bajo el microscopio para buscar células cancerosas. Cualquier órgano o tejido circundante que contenga células cancerosas se describirá en su informe.
Efecto del tratamiento
Si recibió quimioterapia y / o radioterapia antes de la operación para extirpar su tumor, su patólogo examinará todo el tejido enviado a patología para ver qué parte del tumor aún está vivo (viable). Más comúnmente, su patólogo describirá el porcentaje de tumor que está muerto.
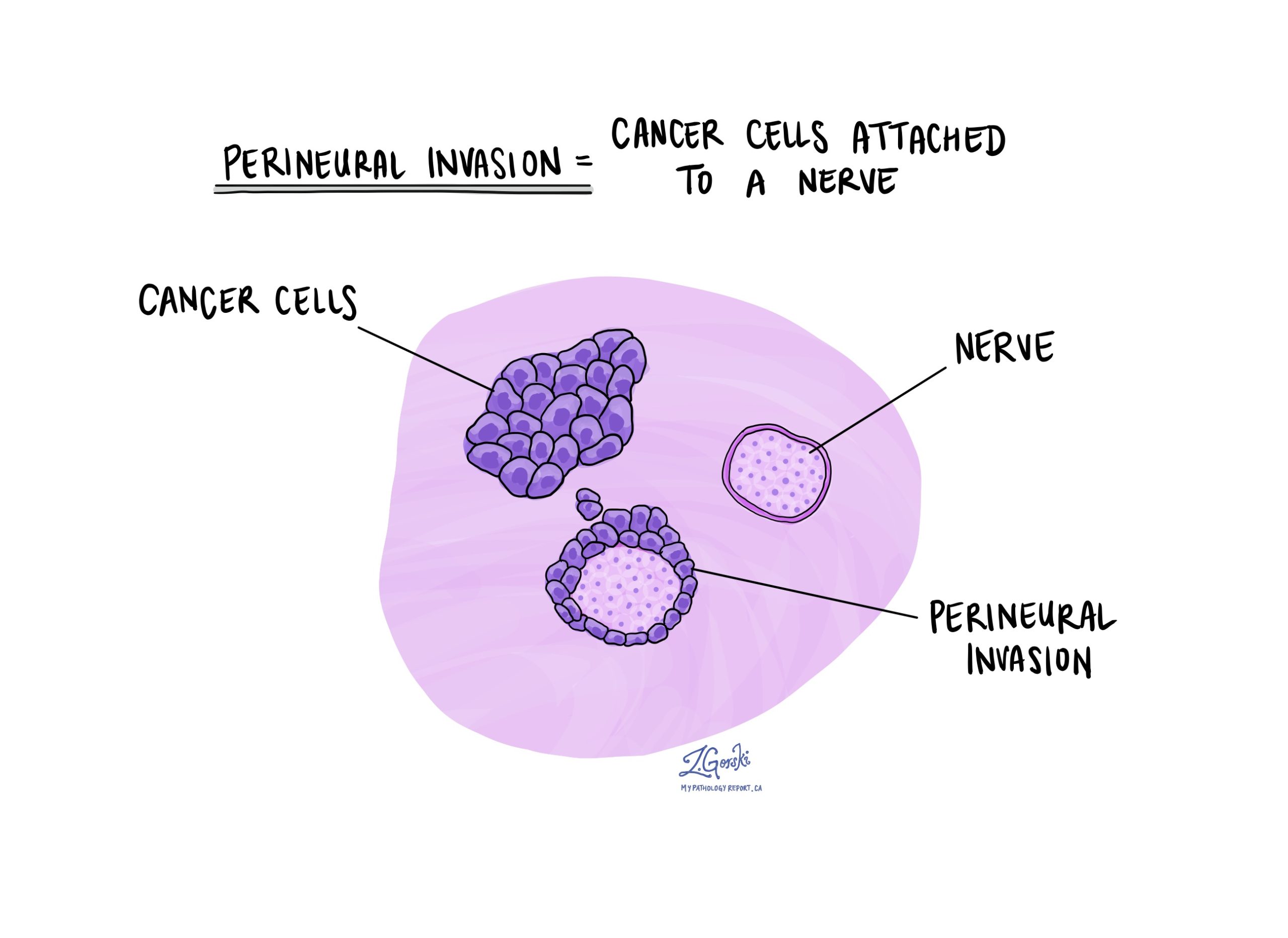
Invasión perineural
Los nervios son como cables largos formados por grupos de células llamadas neuronas. Los nervios transmiten información (como temperatura, presión y dolor) entre su cerebro y su cuerpo. Invasión perineural es un término que usan los patólogos para describir las células cancerosas adheridas a un nervio.
La invasión perineural es importante porque las células cancerosas que se han adherido a un nervio pueden usar el nervio para viajar al tejido fuera del tumor original. Por esta razón, la invasión perineural se asocia con un mayor riesgo de que el tumor vuelva a la misma zona del cuerpo (recidiva local) después del tratamiento.
Invasión linfovascular
La sangre se mueve por el cuerpo a través de tubos largos y delgados llamados vasos sanguíneos. Otro tipo de líquido llamado linfa que contiene desechos y células inmunitarias se mueve por el cuerpo a través de los canales linfáticos. Las células cancerosas pueden usar vasos sanguíneos y linfáticos para viajar desde el tumor a otras partes del cuerpo. El movimiento de las células cancerosas del tumor a otra parte del cuerpo se llama metastásica.
Antes de que las células cancerosas puedan hacer metástasis, necesitan ingresar a un vaso sanguíneo o linfático. Se llama invasión linfovascular. La invasión linfovascular es importante porque aumenta el riesgo de que se encuentren células cancerosas en un ganglio linfático o una parte distante del cuerpo como los pulmones.

Márgenes
A margen es cualquier tejido que fue cortado por el cirujano para extirpar el tumor de su cuerpo. Los tipos de márgenes descritos en su informe dependerán del órgano afectado y del tipo de cirugía realizada. Los márgenes solo se describirán en su informe después de que se haya extirpado todo el tumor.
Un margen se denomina positivo cuando hay células tumorales en el mismo borde del tejido cortado. Un margen positivo se asocia con un mayor riesgo de que el tumor vuelva a aparecer en el mismo sitio después del tratamiento. Un margen negativo significa que no se observaron células tumorales en ninguno de los bordes cortados del tejido.

Ganglios linfáticos
Ganglios linfaticos son pequeños órganos inmunes ubicados en todo el cuerpo. Las células cancerosas pueden viajar desde el tumor a un ganglio linfático a través de los canales linfáticos ubicados dentro y alrededor del tumor (consulte Invasión linfovascular más arriba). El movimiento de las células cancerosas del tumor a un ganglio linfático se llama metastásica.
Muchos cánceres pueden extenderse al ganglios linfáticos, pero el tumor maligno de la vaina del nervio periférico lo hace muy raramente. Si los ganglios linfáticos fueron parte de la cirugía para extirpar su tumor, su patólogo los evaluará bajo el microscopio e informará si están involucrados por el tumor.

Estadio patológico
El estadio patológico del tumor maligno de la vaina del nervio periférico se basa en el sistema de estadificación TNM, un sistema reconocido internacionalmente creado originalmente por el Comité Estadounidense Conjunto sobre Cáncer. Este sistema usa información sobre el primario tumores (T) ganglios linfáticos (N), y distante metastásico enfermedad (M) para determinar el estadio patológico completo (pTNM). Su patólogo examinará el tejido enviado y le dará un número a cada parte. En general, un número más alto significa una enfermedad más avanzada y una peor pronóstico.
Estadio tumoral (pT) para el tumor maligno de la vaina del nervio periférico
El estadio del tumor para el tumor maligno de la vaina del nervio periférico varía según la parte del cuerpo involucrada. Por ejemplo, a un tumor de 5 centímetros que comienza en la cabeza se le asignará un estadio tumoral diferente al de un tumor que comienza en lo profundo de la parte posterior del abdomen (el retroperitoneo). Sin embargo, en la mayoría de los sitios del cuerpo, la etapa del tumor incluye el tamaño del tumor y si el tumor ha crecido hacia las partes del cuerpo circundantes.
Estadio tumoral para tumores que comienzan en la cabeza y el cuello
- T1 - El tumor no mide más de 2 centímetros.
- T2 - El tumor mide entre 2 y 4 centímetros.
- T3 - El tumor mide más de 4 centímetros.
- T4 - El tumor ha crecido hacia los tejidos circundantes, como los huesos de la cara o el cráneo, el ojo, los vasos sanguíneos más grandes del cuello o el cerebro.
Estadio del tumor para los tumores que comienzan en la parte exterior del pecho, la espalda o el estómago y los brazos o las piernas (tronco y extremidades)
- T1 - El tumor no mide más de 5 centímetros.
- T2 - El tumor mide entre 5 y 10 centímetros.
- T3 - El tumor mide entre 10 y 15 centímetros.
- T4 - El tumor mide más de 15 centímetros.
Estadio tumoral para tumores que comienzan en el abdomen y órganos dentro del tórax (órganos viscerales torácicos)
- T1 - El tumor solo se ve en un órgano.
- T2 - El tumor ha crecido hacia el tejido conectivo que rodea al órgano del que se inició.
- T3 - El tumor se ha convertido en al menos otro órgano.
- T4 - Se encuentran múltiples tumores.
Estadio tumoral para tumores que comienzan en el espacio en la parte posterior de la cavidad abdominal (retroperitoneo)
- T1 - El tumor no mide más de 5 centímetros.
- T2 - El tumor mide entre 5 y 10 centímetros.
- T3 - El tumor mide entre 10 y 15 centímetros.
- T4 - El tumor mide más de 15 centímetros.
Estadio tumoral para tumores que comienzan en el espacio alrededor del ojo (órbita)
- T1 - El tumor no mide más de 2 centímetros.
- T2 - El tumor mide más de 2 centímetros pero no ha crecido hacia los huesos que rodean el ojo.
- T3 - El tumor ha crecido hacia los huesos que rodean el ojo u otros huesos del cráneo.
- T4 - El tumor ha crecido hacia el ojo (el globo) o los tejidos circundantes, como los párpados, los senos nasales o el cerebro.
Si después del examen microscópico, no se observa ningún tumor en la muestra de resección enviada a patología para su examen, se le asigna el estadio del tumor. pT0 lo que significa que no hay evidencia de tumor primario.
Si su patólogo no puede evaluar de manera confiable el tamaño del tumor o la extensión del crecimiento, se le asignará el estadio del tumor pTX (no se puede evaluar el tumor primario). Esto puede suceder si el tumor se recibe como múltiples fragmentos pequeños.
Estadio ganglionar (pN) del tumor maligno de la vaina del nervio periférico
Al tumor maligno de la vaina del nervio periférico se le asigna un estadio ganglionar entre 0 y 1 según la presencia o ausencia de células cancerosas en uno o más ganglios linfáticos. Si no se ven células cancerosas en ningún ganglio linfático, el estadio ganglionar es N0. Si no se envían ganglios linfáticos para un examen patológico, no se puede determinar el estadio ganglionar y el estadio ganglionar se enumera como NX. Si se encuentran células cancerosas en cualquier ganglio linfático, entonces la etapa ganglionar se enumera como N1.
Estadio de metástasis (pM) para el tumor maligno de la vaina del nervio periférico
El tumor maligno de la vaina del nervio periférico recibe una etapa metastásica de 0 o 1 según la presencia de células cancerosas en un lugar distante del cuerpo (por ejemplo, los pulmones). La etapa metastásica solo se puede asignar si el tejido de un sitio distante se envía para un examen patológico. Debido a que este tejido rara vez está presente, la etapa metastásica no se puede determinar y se enumera como MX.
La etapa metastásica solo se puede administrar si se envía tejido de un sitio distante para un examen patológico. Debido a que este tejido rara vez está presente, no se puede determinar la etapa metastásica y, por lo general, no se incluye en su informe.


