מאת ג'ייסון וסרמן MD PhD FRCPC
דצמבר 29, 2022
מהי קרצינומה נוירואנדוקרינית של תאים גדולים של הריאה?
קרצינומה נוירואנדוקרינית של תאים גדולים (LCNEC) הוא סוג אגרסיבי של סרטן ריאות המורכב ממנו תאים נוירואנדוקריניים. תאים נוירואנדוקריניים הם תאים מיוחדים שנמצאים בכל הגוף. הם מייצרים כימיקלים הנקראים הורמונים המשפיעים על הפעילות של רקמות קרובות ומרוחקות כאחד.
האם קרצינומה נוירואנדוקרינית של תאים גדולים של הריאה יכולה להתפשט לחלקים אחרים בגוף?
כן. LCNEC הוא סוג אגרסיבי של סרטן לעתים קרובות גרורות (מתפשט) לאזורים אחרים בגוף. אתרים נפוצים לגרורות כוללים את הכבד, בלוטות יותרת הכליה, העצמות והמוח.
היכן בריאה מתחילה קרצינומה נוירואנדוקרינית של תאים גדולים?
LCNEC מתחיל מתאי נוירואנדוקריניים מיוחדים שנמצאים בדרך כלל בדפנות דרכי הנשימה לאורך הריאות. ככל שהגידול גדל, התאים לפלוש (להתפשט) לתוך רקמת הריאה מסביב לדרכי הנשימה.
מה גורם לקרצינומה נוירואנדוקרינית של תאים גדולים בריאה?
הסיבה השכיחה ביותר ל-LCNEC היא עישון סיגריות. אנשים שנחשפים לעשן סיגריות יד שנייה במשך שנים רבות נמצאים גם בסיכון לפתח LCNEC.
מהם התסמינים של קרצינומה נוירואנדוקרינית של תאים גדולים בריאה?
תסמינים נפוצים של LCNEC כוללים קוצר נשימה, החמרה בשיעול, שיעול דם וכאב או לחץ בחזה. תסמינים הקשורים למחלה גרורתית (תאי גידול שהתפשטו מהריאה לחלקים אחרים בגוף) כוללים ירידה במשקל, כאבי בטן, כאבי עצמות וכאבי ראש חדשים או מחמירים.
כיצד מתבצעת האבחנה הזו?
האבחנה של LCNEC נעשית בדרך כלל לאחר הוצאת דגימה קטנה של רקמה מהגידול ונבדקת במיקרוסקופ על ידי פתולוג. הליכים שבוצעו להסרת דגימת הרקמה כוללים ביופסיית שאיבת מחט עדינה (FNAB) ו ביופסיית מחט ליבה.
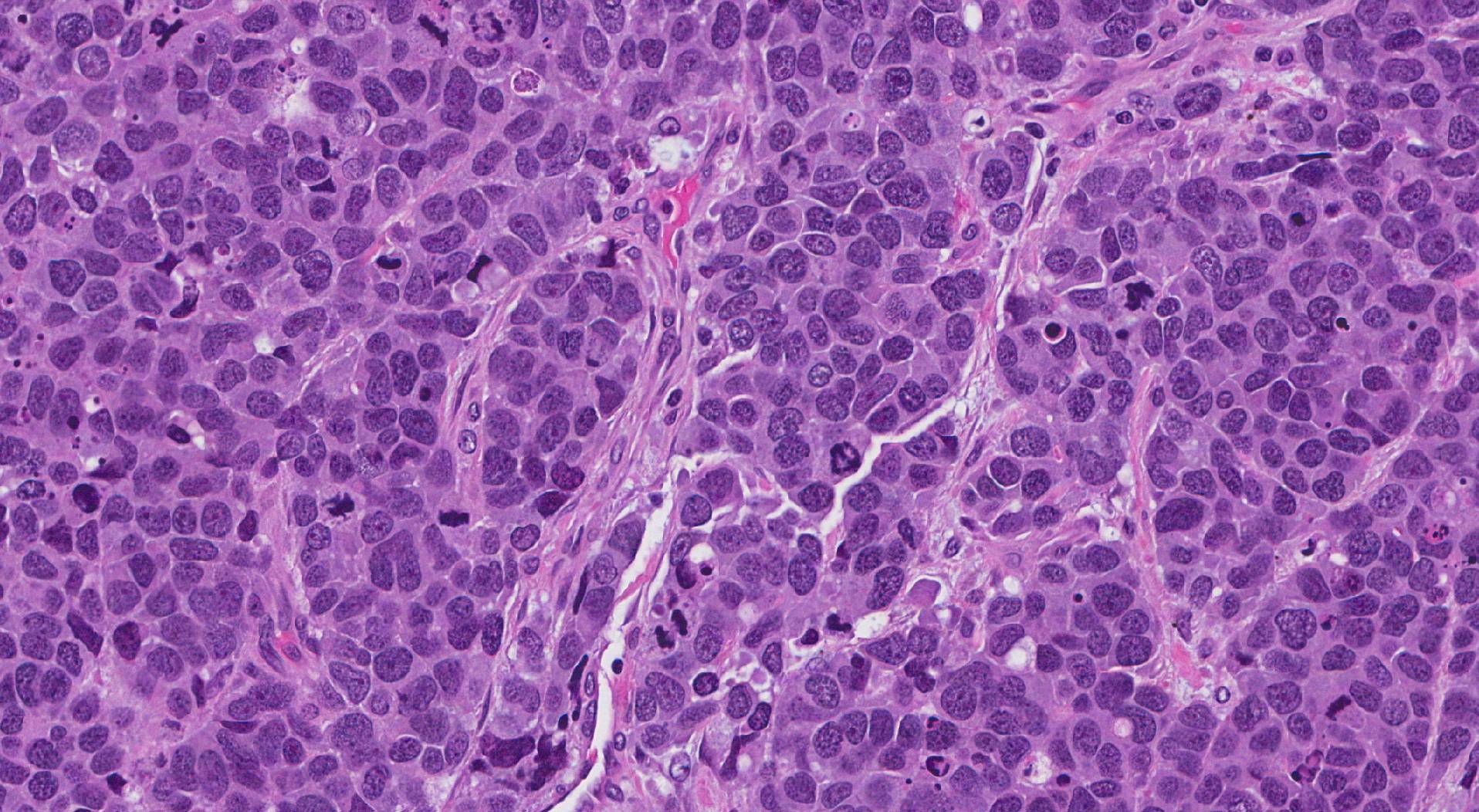
איך נראית קרצינומה נוירואנדוקרינית של תאים גדולים מתחת למיקרוסקופ?
כאשר נבדק תחת המיקרוסקופ, LCNEC מורכב מתאים גדולים בעלי מראה לא תקין המסודרים בקבוצות. פתולוגים משתמשים במונחים כמו אורגנואיד, מקונן, טרבקולרי, פליסאדינג ורוזטות, כדי לתאר את הקבוצות וניתן לראות דפוסים מרובים באותו גידול. בתאי הגידול יש לעתים קרובות כמות מתונה של אאוזינופיליים (ורוד) ציטופלזמה (החומר שבתוך גוף התא) וגושים גדולים של חומר גנטי ניתן לראות בחלק בתא הנקרא גרעין. פתולוגים משתמשים במונחים גס או שלפוחית כדי לתאר סוג זה של חומר גנטי מגושם. התנאי גרעין (נוקלאולי פלאורלי) משמש לתיאור גוש אחד גדול הוא חומר גנטי. נפוץ מאוד שבתאי הגידול ב-LCNEC יש נוקלאולי בולט אחד או יותר.
על מנת לבצע את האבחנה של LCNEC הפתולוג שלך חייב לראות דמויות מיטוטיות (תאי גידול מתחלקים ליצירת תאי גידול חדשים) ומספר הדמויות המיטוטיות חייב להיות גדול מ-10 באזור שגודלו 2 מ"מ2. סוג של מוות תאים הנקרא נֶמֶק זה גם נפוץ אבל לא נדרש כדי לבצע את האבחנה.
אילו בדיקות נוספות ניתן להזמין כדי לאשר את האבחנה?
לאחר בחינת ההתחלה המטוקסילין ואאוזין (H&E) מוכתמים שקופיות, הפתולוג שלך עשוי להזמין בדיקה שנקראת אימונוהיסטוכימיה כדי לאשר את האבחנה. בדיקה זו מאפשרת לפתולוגים 'לראות' את סוגי החלבונים המיוצרים על ידי תאי הגידול ויכולה לעזור להבחין בין LCNEC מגידולים אחרים שיכולים להיראות כמו LCNEC.
LCNEC מתחיל ממומחים תאים נוירואנדוקריניים ותאי הגידול ממשיכים בדרך כלל לייצר חלבונים שנמצאים בדרך כלל בתאים אלו. מסיבה זו, LCNEC לרוב חיובי עבור לפחות אחד מהסממנים הבאים: CD56, סינפטופיסין או כרומוגרנין. LCNEC לרוב גם חיובי ל-TTF-1 אך סמן זה נמצא גם בסוגים אחרים של סרטן ריאות כגון אדנוקרצינומה.
מה המשמעות של פלישת פלאורל ולמה היא חשובה?
הריאות מוקפות בשכבה דקה של רקמה הנקראת הצדר. לצדר יש גם רירית פנימית וגם חיצונית. הרירית הפנימית נקראת הצדר הקרביים והיא נוגעת בריאה. הבטנה החיצונית נקראת ה-Pleural הקודקודית והיא מופרדת מה-Visceral Pleural על ידי חלל הנקרא חלל pleural.
גידולים הפורצים דרך הצדר הקרביים יכולים להתפשט לחלל הצדר ומשם לחלקים אחרים בגוף. מסיבה זו, הפתולוג שלך יבחן מקרוב את כל החלקים של הצדר מתחת למיקרוסקופ כדי לראות אם תאי גידול כלשהם עברו את הצדר הקרביים. התנועה של תאי הגידול דרך הצדר הקרביים נקראת פלישה פלאורלית. פלישת פלאורלית מגבירה את שלב הגידול הפתולוגי (pT) וקשורה לפרוגנוזה גרועה יותר.
האם הגידול התפשט מחוץ לריאה?
הריאה מוקפת במספר איברים כולל עצמות, שרירים, הסרעפת, הלב, הוושט וקנה הנשימה. גידולים גדולים יכולים לצמוח מעבר לריאה ולכל אחד מהאיברים הסובבים הללו. פלישה לאיבר אחר מגבירה את שלב הגידול הפתולוגי (pT) וקשורה למחלה גרועה יותר פּרוֹגנוֹזָה.
מידע חשוב נוסף שעשוי להימצא בדוח הפתולוגי שלך עבור קרצינומה נוירואנדוקרינית של תאים גדולים של הריאה:
פלישה לימפווסקולרית
פלישה לימפה וכלי דם פירושה שתאי גידול נראו בתוך כלי דם או כלי לימפה. כלי דם הם צינורות ארוכים ודקים המובילים דם ברחבי הגוף. כלי הלימפה דומים לכלי דם קטנים אלא שהם נושאים נוזל הנקרא לימפה במקום דם. כלי הלימפה מתחברים לאיברים חיסוניים קטנים הנקראים בלוטות לימפה שנמצאים בכל הגוף. פלישה לימפה וכלי דם חשובה מכיוון שתאי גידול יכולים להשתמש בכלי דם או כלי לימפה כדי להתפשט לחלקים אחרים בגוף כגון בלוטות לימפה או כבד.

השוליים
בפתולוגיה, שוליים הם קצה הרקמה הנחתך בעת הסרת גידול מהגוף. השוליים המתוארים בדוח פתולוגי חשובים מאוד מכיוון שהם אומרים לך אם כל הגידול הוסר או אם חלק מהגידול נותר מאחור. מצב השוליים יקבע איזה (אם בכלל) טיפול נוסף תידרש.
רוב הדוחות הפתולוגיים מתארים שוליים רק לאחר ביצוע הליך כירורגי הנקרא כריתה או כריתה במטרה להסיר את כל הגידול. מסיבה זו, השוליים אינם מתוארים בדרך כלל לאחר ביצוע הליך הנקרא ביופסיה במטרה להסיר רק חלק מהגידול. מספר השוליים המתוארים בדוח פתולוגי תלוי בסוגי הרקמות שהוסרו ובמיקום הגידול. גודל השוליים (כמות הרקמה התקינה בין הגידול לקצה החתוך) תלוי בסוג הגידול המוסר ובמיקום הגידול.
פתולוגים בוחנים בקפידה את השוליים כדי לחפש תאי גידול בקצה החתוך של הרקמה. אם נראים תאי גידול בקצה החתוך של הרקמה, השוליים יתוארו כחיוביים. אם לא נראים תאי גידול בקצה החתוך של הרקמה, השוליים יתוארו כשליליים. גם אם כל השוליים שליליים, חלק מהדוחות הפתולוגיים יספקו גם מדידה של תאי הגידול הקרובים ביותר לקצה החתוך של הרקמה.
שוליים חיוביים (או קרובים מאוד) חשובים מכיוון שזה אומר שייתכן שתאי גידול נותרו מאחור בגופך כאשר הגידול הוסר בניתוח. מסיבה זו, ניתן להציע למטופלים שיש להם שוליים חיוביים ניתוח נוסף להסרת שאר הגידול או טיפול בקרינה לאזור הגוף עם השוליים החיוביים.
בלוטות לימפה
בלוטות לימפה הם איברים חיסוניים קטנים המצויים בכל הגוף. תאי גידול יכולים להתפשט מגידול לבלוטות לימפה דרך כלי דם קטנים הנקראים לימפה. מסיבה זו, בלוטות לימפה מוסרות בדרך כלל ונבדקות תחת מיקרוסקופ כדי לחפש תאי גידול. התנועה של תאי הגידול מהגידול לחלק אחר בגוף כמו בלוטת לימפה נקראת גרורות.

ניתן להסיר בלוטות לימפה מהצוואר, החזה והריאות במקביל לגידול. בלוטות הלימפה הללו מחולקות לאזורים הנקראים תחנות. ישנן 14 תחנות שונות בצוואר, בחזה ובריאות (ראה תמונה למטה).

אם בלוטות לימפה הוסרו מגופך, הן ייבדקו במיקרוסקופ על ידי פתולוג ותוצאות בדיקה זו יתוארו בדוח שלך. רוב הדיווחים יכללו את המספר הכולל של בלוטות הלימפה שנבדקו, היכן בגוף נמצאו בלוטות הלימפה ואת המספר (אם בכלל) המכילים תאי גידול. אם נראו תאי גידול בבלוטת לימפה, ייכלל גם גודל הקבוצה הגדולה ביותר של תאי הגידול (מתוארים לעתים קרובות כ"מיקוד" או "הפקדה").
בדיקת בלוטות הלימפה חשובה משתי סיבות. ראשית, מידע זה משמש לקביעת שלב הצמתים הפתולוגי (pN). שנית, מציאת תאי גידול בבלוטת לימפה מגבירה את הסיכון שתאי גידול יימצאו באזורים אחרים בגוף בעתיד. כתוצאה מכך, הרופא שלך ישתמש במידע זה בעת ההחלטה אם נדרש טיפול נוסף כגון כימותרפיה, טיפול בקרינה או אימונותרפיה.
מהו השלב הפתולוגי (pTNM) עבור קרצינומה נוירואנדוקרינית של תאים גדולים של הריאה?
השלב הפתולוגי של LCNEC מבוסס על מערכת ה-TNM, מערכת מוכרת בינלאומית שנוצרה במקור על ידי הוועדה המשותפת האמריקאית לסרטן. מערכת זו משתמשת במידע על הגידול הראשוני (T), בלוטות הלימפה (N) ומחלה גרורתית מרוחקת (M) כדי לקבוע את השלב הפתולוגי המלא (pTNM). הפתולוג שלך יבדוק את הרקמה שהוגשה ויתן מספר לכל חלק. באופן כללי, מספר גבוה יותר פירושו מחלה מתקדמת יותר ופוגנוזה גרועה יותר.
שלב הגידול (pT) עבור קרצינומה נוירואנדוקרינית של תאים גדולים
ל-LCNEC של הריאה ניתן שלב גידולי בין 1 ל-4 על סמך גודל הגידול, מספר הגידולים שנמצאו ברקמה הנבדקת והאם יש פלישה פלאורלית או שהגידול התפשט לאיברים מסביב לריאות.

שלב נודאלי (pN) עבור קרצינומה נוירואנדוקרינית של תאים גדולים
ל-LCNEC של הריאה ניתן שלב צמתים בין 0 ל-3 בהתבסס על נוכחות או היעדר תאי גידול ב- בלוטת לימפה ומיקום בלוטות הלימפה המכילות תאי גידול.
- NX - לא נשלחו בלוטות לימפה לבדיקה פתולוגית.
- N0 - לא נמצאו תאי גידול באף אחת מבלוטות הלימפה שנבדקו
- N1 - תאי גידול נמצאו לפחות בלוטת לימפה אחת מתוך הריאה או מסביב לדרכי הנשימה הגדולות המובילות אל הריאה. שלב זה כולל תחנות 10 עד 14.
- N2 -תאי גידול נמצאו לפחות בלוטת לימפה אחת מהרקמה באמצע בית החזה ומסביב לדרכי הנשימה הגדולות. שלב זה כולל תחנות 7 עד 9.
- N3 - נמצאו תאי גידול בצוואר או בבלוטות לימפה כלשהן בצד הגוף המנוגד (קונטרלטרלי) לגידול. שלב זה כולל תחנות 1 עד 6.
שלב גרורתי (pM) עבור קרצינומה נוירואנדוקרינית של תאים גדולים
LCNEC של הריאה מקבל שלב גרורתי של 0 או 1 בהתבסס על נוכחות של תאי גידול בריאה בצד הנגדי של הגוף או באתר גוף מרוחק (למשל המוח). ניתן לקבוע את השלב הגרורתי רק אם רקמה מהריאה הנגדי או מהאתר המרוחק נשלחת לבדיקה פתולוגית. מכיוון שרקמה זו קיימת לעיתים רחוקות, לא ניתן לקבוע את השלב הגרורתי והוא רשום כ-pMX.


