Jason Wasserman MD PhDFRCPCによる
2025 年 11 月 24 日
乳頭部腺癌 十二指腸乳頭部は、胆管と膵管が合流して小腸の最初の部分(十二指腸)に排出される、小さいながらも重要な部位です。乳頭部の内壁は、胆汁と膵液の処理を助ける腺形成細胞で構成されています。
乳頭部は肝臓からの胆汁と膵臓からの酵素の主要な「出口」であるため、この部位に比較的小さな腫瘍があってもこれらの管を塞ぐ可能性があります。これはしばしば黄疸などの症状を引き起こし、小腸の他の部位で発生する癌よりも早期発見につながります。乳頭部腺癌は悪性腫瘍とみなされ、周囲の組織に浸潤して転移する可能性があります。 リンパ節 進行した場合には遠隔臓器に転移することもあります。
膨大部の解剖学
ファーター膨大部は十二指腸の壁、胃のすぐ外側に位置しています。肝臓と胆嚢から胆汁を運ぶ胆管と膵臓から消化酵素を運ぶ膵管が合流し、小さな開口部から腸へと開口する場所です。そのため、膨大部は胆汁と膵液の腸への流れを制御する小さな「ジャンクションボックス」と呼ばれることもあります。
乳頭部腺癌はこの狭い領域から発生し、主に十二指腸表面に向かって、あるいは乳頭部腔内、あるいは乳頭部につながる短い管に沿って増殖することがあります。真の乳頭部腫瘍と膵臓や胆管から発生する癌を区別することは非常に重要であり、病理医と外科医は腫瘍の正確な起源を特定するために慎重に協力します。
乳頭部腺癌の症状は何ですか?
乳頭部腺がんは、胆管を急速に閉塞させる可能性があるため、小腸の他の部位のがんよりも早期に症状が現れることが多いです。多くの患者に黄疸(皮膚や眼球が黄色くなる症状)が見られ、尿の色が濃くなり、便は粘土色(白っぽい)になり、かゆみも伴います。これらの症状は、胆汁が適切に排出されずに体内に蓄積することで起こります。一部の患者では、特に上腹部に腹痛が見られ、吐き気、嘔吐、食後の不快感を感じることがあります。
十二指腸側に向かって増殖する腫瘍は、腸内出血を引き起こす可能性があります。その結果、黒色便や血便、あるいは潜血(目に見えないものの貧血や倦怠感を引き起こす出血)が生じることがあります。場合によっては、膵管閉塞によって消化器系の問題や膵機能不全が生じることもあります。これらの症状の多くは顕著で懸念されるため、十二指腸乳頭部腫瘍は他の小腸がんよりも早期に発見されることが多いのです。
乳頭部腺癌に関連する危険因子は何ですか?
乳頭部腺がんのほとんどの患者では、明確な原因は特定されていません。しかし、リスクを高める要因がいくつか知られています。家族性大腸腺腫症(FAP)、リンチ症候群、ポイツ・イェガース症候群など、一部の遺伝性疾患は乳頭部がんの発症リスクを高めます。これらの疾患では、特定の遺伝子の遺伝的変異により、乳頭部を含む消化管に腫瘍が発生しやすくなります。
腸の慢性炎症性疾患、例えば クローン病 or セリアック病他の小腸がんの重要な危険因子である乳頭部腫瘍では、喫煙、飲酒、食事といった生活習慣がリスクに寄与する可能性はあるものの、乳頭部腺がんへの正確な影響は、他の消化器がんほど明確に解明されていません。
乳頭部腺癌と非乳頭部腺癌
乳頭部と 非膨大部 十二指腸内で腺癌が互いに近接して発生することもありますが、これらは別個の腫瘍とみなされます。乳頭部腺癌はファーター乳頭部から発生し、ほぼ常に胆管と膵管が腸管に流入する開口部を侵します。この部位に発生するため、早期段階で胆管閉塞や黄疸を引き起こすことがよくあります。
非乳頭部腺癌は、乳頭部から離れた十二指腸壁、あるいは小腸のさらに下方から発生します。これらの腫瘍は、出血や閉塞などの症状を引き起こす前に、かなり大きくなることがあります。病理医は手術標本を注意深く検査し、腫瘍の中心点が乳頭部にあるか、それとも他の場所にあるかを判断します。この区別は重要です。なぜなら、乳頭部腫瘍は非乳頭部腫瘍とは病期分類のルールや顕微鏡的パターンが異なり、予後も異なる場合があるからです。
この診断はどのように行われますか?
乳頭部腺癌の患者さんの多くは、まず血液検査で肝機能異常が示され、続いて超音波、CT、MRIなどの画像検査で胆管の閉塞が明らかになります。その後、内視鏡検査(多くの場合、上部内視鏡検査またはERCP(内視鏡検査と胆管のX線撮影を組み合わせた検査))を用いて、十二指腸内部から乳頭部を直接観察します。乳頭部は拡大、不規則な形状、または潰瘍を形成する場合があり、医師はこの部位から生検を行うことができます。
最初の診断は通常、 生検病理医は顕微鏡下で、異常な腺形成細胞、不規則な構造、そして腫大して密集した核の有無を検査し、腺癌の診断を下します。生検では病変のごく一部しか採取できないため、腫瘍の深達度や周囲組織への転移の有無など、重要な特徴がすべて明らかになるとは限りません。
より詳細な評価は、手術後に腫瘍全体と周囲の組織を切除することで可能になります。この手術は、多くの場合、膵頭十二指腸切除術(ホイップル手術)と呼ばれます。病理医は腫瘍を検査し、本当に乳頭部から発生したことを確認し、腫瘍の大きさを測定し、浸潤の深さを評価し、周囲の臓器や組織を調べます。また、リンパ節、血管、リンパ管、神経に転移の兆候がないか評価します。
免疫組織化学 乳頭部腺癌を腸型、膵胆道型、混合型に分類するために、この分類法が頻繁に用いられます。この分類法では、細胞内の特定のタンパク質に結合する抗体を用い、顕微鏡下で観察します。CDX2、MUC1、MUC2、MUC5ACなどのマーカーによる染色パターンから、いずれかの型を示唆することができます。この分類は予後予測や研究上の価値を持つ場合もありますが、患者にとって最も重要な情報は通常、腫瘍のステージ、グレード、そして転移の有無です。
組織学的グレード
グレードは、がん細胞が十二指腸や乳頭部の正常な腺形成細胞にどれほど類似しているかを表します。正常な腺は、消化液の移動と処理を担う円形または管状の構造です。高分化腫瘍では、がん細胞が多数の識別可能な腺を形成します。中分化腫瘍では、形成される腺の数が少なく、細胞の大きさと形状のばらつきが大きくなります。低分化腫瘍では、形成される腺の数が非常に少なく、より無秩序な外観を呈します。一方、未分化腫瘍では、腺形成が全く見られません。グレードの高い腫瘍は、より急速に増殖し、転移しやすい傾向があるため、グレードは予後において重要な要素となります。
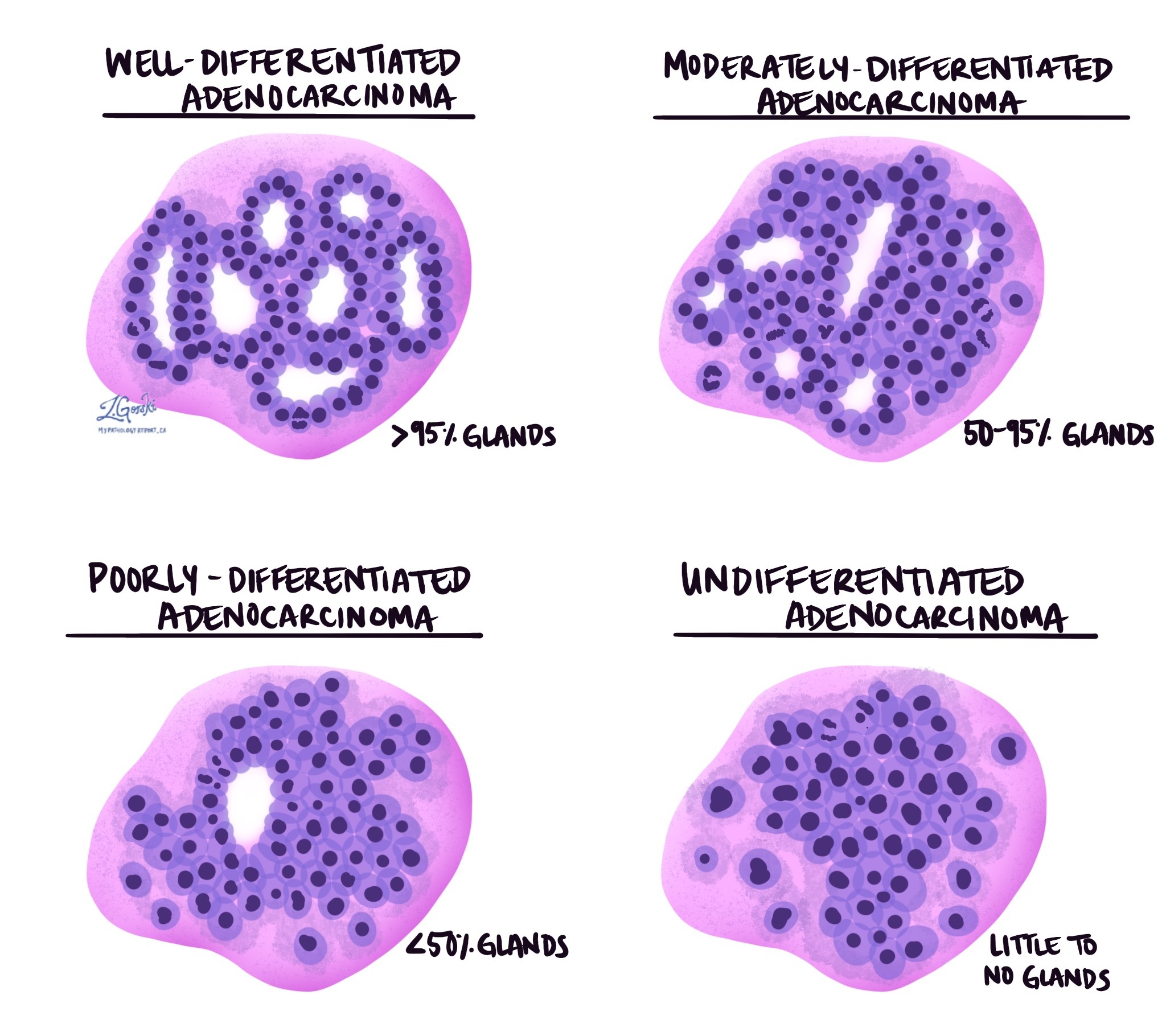
組織学的タイプ
乳頭部腺癌は、顕微鏡下での腫瘍の外観と癌細胞の配列状態を表す組織学的型に分けられます。これらの型は腫瘍の起源細胞を反映しており、癌の進行過程を予測するのに役立つ場合があります。多くの場合、病理医は報告書において、腫瘍が腸型、膵胆道型、混合型、あるいはよりまれないくつかのパターンのいずれかであるかを特定します。組織学的型は全体像の一部に過ぎませんが、予後に関する有用な情報を提供してくれます。
腸管型腺癌
腸型腺癌は、顕微鏡で見ると大腸に発生する癌と非常によく似ています。腫瘍細胞は腺(円形または管状の構造)を形成し、その周囲には背の高い円柱細胞が並び、多くの場合、細長く密集した核を有しています。病理医は、杯細胞(粘液を作る細胞)やパネート細胞(通常は小腸に見られる)といった特殊な細胞も観察することがあります。これらの腫瘍は、前癌状態のポリープ状の腫瘍である腸型腺腫から発生することがよくあります。
一般的に、腸管型乳頭部腺癌は、特に早期に発見され、完全に切除された場合、他のタイプに比べてやや悪性度が低い傾向があります。しかし、予後は主に病期、リンパ節転移、そしてリンパ血管浸潤や神経周囲浸潤などの他の特徴に依存します。
膵胆道型および胃腺癌
膵胆道系腺癌は、膵臓、胆嚢、または胆管に発生する癌に類似しています。これらの腺は通常、より小さく、線維形成性間質と呼ばれる緻密な瘢痕様組織によって広く隔てられています。細胞は立方体状から低円柱状を呈する傾向があり、腸管型腫瘍よりも不規則な外観を呈することがあります。胃のような特徴を示す腫瘍は、膵胆道系腫瘍と類似した挙動を示すため、しばしば一緒に分類されます。
膵胆道系乳頭部腺癌は、一般的に純粋腸型腫瘍よりも悪性度が高いと考えられています。深部浸潤やリンパ節転移を起こしやすい傾向があります。それでも、膵管腺癌よりも予後は良好であることが多く、これは患者と治療成績について話し合う際に重要です。
混合性特徴を伴う管状腺癌
多くの乳頭部腺癌は、腸管型と膵胆管型の混合型の特徴を示します。これらの腫瘍では、一部の領域は腸管型のように見え、他の領域は膵胆管型のように見えます。これらのパターンが混合しており、明確にいずれかのグループに分類できない場合、腫瘍は混合型管状腺癌として報告されることが多く、病理医はどちらのパターンが優勢であるかを指摘することがあります。
これらの腫瘍は両方の要素を含んでいるため、その挙動は純粋腸型と純粋膵胆型の間に位置する傾向があります。予後は、それぞれのパターンの正確な割合よりも、ステージやその他の高リスクの特徴によって左右されます。それでも、混合型の特徴に注目することで、腫瘍の生物学的特徴をより完全に把握するのに役立ちます。
粘液性腺癌
粘液性腺癌は、腫瘍の大部分が ムチンがん細胞によって産生されるゼリー状の物質です。顕微鏡で観察すると、腫瘍細胞と腺の細片または塊がムチンのプールの中に浮かんでいるように見えます。これらの腫瘍はしばしば腸のような外観を示し、乳頭部の腺腫と関連している場合があります。
粘液性変化が予後に与える影響は様々です。状況によっては、粘液性腫瘍は、特に高悪性度または進行期の場合、より悪性度の高い挙動を示すことがあります。しかし、特に乳頭部癌の場合、最も重要な因子は、浸潤の深さ、リンパ節転移の状態、そして切除断端の状態です。粘液性所見の存在は、医師が腫瘍を理解する上で役立つ情報の一つですが、それだけで予後が決まるわけではありません。
低凝集性細胞癌
低接着性細胞癌(印環細胞様細胞を含む場合もある)は、がん細胞が互いにうまく接着しない稀なタイプです。腺を形成する代わりに、細胞は単一細胞または小さな塊として組織中に広がります。この腫瘍は、より進行した段階で診断されることが多く、従来の腺形成性腺癌よりも悪性度が高い傾向があります。
低凝集性癌は浸潤性増殖パターンを示すため、完全に切除することが困難で、転移する可能性が高くなります。低凝集性癌の存在は通常、腫瘍のリスクが高いことを示唆しており、この情報は治療と経過観察の計画を立てる上で重要です。
髄様がん
髄様癌は、乳頭部および十二指腸に発生するまれなサブタイプです。顕微鏡下で観察すると、この腫瘍は、境界が押し上げられ、免疫細胞の浸潤が顕著な、大きな固形(シート状)の腫瘤を形成します。髄様癌は、時に恐ろしい外観と大きさを呈しますが、予想よりも悪性度が低い場合が多いです。
髄様癌は多くの場合、ミスマッチ修復欠損(dMMR)を伴い、免疫療法に影響を与える可能性があります。全体として、この領域の他の高悪性度腫瘍と比較すると、髄様癌は、特に早期発見・完全切除された場合、より良好な予後を示す可能性があります。
腺扁平上皮がん
腺扁平上皮癌は、腺形成部位(腺癌)と扁平上皮領域の両方を含む、非常にまれなタイプの乳頭部癌です。扁平上皮細胞は、食道の皮膚や粘膜に見られる細胞に似た扁平状の細胞です。病理医は、特殊染色と綿密な顕微鏡検査によって扁平上皮成分を確認します。
腺扁平上皮癌は2つの悪性度パターンを併せ持つため、典型的な管状腺癌よりも悪性度が高い傾向があり、一般的に高リスクのサブタイプと考えられています。しかし、腺扁平上皮癌は稀なため、個々の患者における病態予測は困難であり、病期やその他の標準的な予後因子は依然として重要です。
高悪性度神経内分泌癌および混合癌
高悪性度神経内分泌癌(NEC)は、ホルモンやシグナル伝達分子を放出する特殊な細胞である神経内分泌細胞から発生する、乳頭部に発生するまれな腫瘍です。これらの腫瘍は小細胞型または大細胞型のパターンを示し、通常は急速に増殖します。乳頭部腫瘍の中には、腺癌の要素と高悪性度神経内分泌の要素の両方を含むものがあり、これらはしばしば混合癌と呼ばれます。
高悪性度神経内分泌癌(NEC)および混合癌は通常、非常に悪性度が高く、リンパ節や遠隔臓器への早期転移の可能性が高くなります。これらの癌には、消化器系の他の部位に発生する高悪性度神経内分泌癌に用いられる治療戦略に近い、異なる治療戦略が必要となることがよくあります。病理学的報告書でこれらの癌が認められる場合、通常、より集中的な治療と経過観察が必要です。
未分化癌
未分化癌とは、腫瘍細胞が正常な腺組織との類似性を完全に失い、通常の組織学的分類に当てはまらない場合に用いられる用語です。一部の未分化乳頭部腫瘍は、巨細胞を含んだり、ラブドイド様外観(ピンク色の細胞質が豊富で核が偏在する大型細胞)を呈したりすることがあります。これらの腫瘍はしばしば明確な腺形成を欠いており、分類には追加の免疫組織化学的検査や分子生物学的検査が必要となる場合があります。
乳頭部の未分化癌はまれですが、非常に悪性度が高いです。進行期に発症する傾向があり、転移や再発のリスクが高くなります。非常にまれであるため、治療方針の決定は、他の高悪性度低分化癌に用いられる一般的な原則に基づいて行われることが多く、予後は不確実です。
腫瘍の進展(浸潤の深さ)
乳頭部腺癌はファーター乳頭部で始まりますが、成長するにつれて、この小さな組織を越えて周囲の組織や臓器に転移することがあります。この過程は浸潤と呼ばれ、病理学的腫瘍病期(pT)を決定する上で最も重要な要素の一つです。病理医は、手術で腫瘍全体を切除した後に、浸潤の深さを最も正確に評価できます。腫瘍が周囲の組織に深く浸潤しているほど、癌は進行しており、転移する可能性が高くなります。
乳頭部に限局した腫瘍
場合によっては、腫瘍がまだ乳頭部(胆管と膵管が腸と合流する小さな開口部)に限局していることがあります。腫瘍が乳頭部自体に限局している場合、腫瘍はまだ周囲の組織に浸潤していません。この早期段階で発見された腫瘍は、黄疸などの症状を呈することが多く、早期発見につながります。これらのがんは、まだ小さく明確な領域に収まっているため、一般的に予後は良好です。
オッディ括約筋への侵襲
腫瘍が大きくなると、胆管と膵管の末端を囲み、十二指腸への消化液の流れを調節する筋肉の輪であるオッディ括約筋を越えて増殖することがあります。腫瘍がこの筋肉の輪を越えると、周囲の軟部組織への浸潤が始まります。オッディ括約筋を越えて浸潤することは腫瘍の進行度が高いことを示していますが、この段階では通常、転移はまだ比較的局所的です。
十二指腸への浸潤
十二指腸乳頭部腺癌は、小腸の最初の部分である十二指腸に進展することもあります。十二指腸で最も早く到達する層は粘膜下層です。粘膜下層は、血管、神経、結合組織を含む表層の下にある支持層です。粘膜下層への浸潤は、腫瘍が十二指腸の内面を破っているものの、深部の筋層にはまだ達していないことを意味します。この段階の腫瘍は、中程度の進行を示します。
筋層浸潤
腫瘍が腸管内を食物を送る役割を担う厚い筋層である固有筋層に達すると、より深い浸潤レベルに達します。この筋層を浸潤した腫瘍はより悪性度が高く、近隣の臓器やリンパ節に転移するリスクが高まります。
膵臓への浸潤
乳頭部は膵臓の頭部に非常に近いため、一部の乳頭部腺癌は膵臓に直接浸潤することがあります。膵臓への浸潤は、腫瘍の進展度が著しく、膵臓機能に影響を及ぼす可能性があることを示します。膵臓に浸潤した腫瘍は、治療がより複雑になり、再発のリスクが高まるため、より進行した状態とみなされます。
周囲組織の浸潤
膵臓から癌が膵臓周囲の軟部組織(膵臓を取り囲む脂肪組織や結合組織など)に広がることもあります。この領域への腫瘍浸潤は、通常、腫瘍の進行度が高いことを示します。これらの癌は完全に切除するのがより困難であり、既に直近の領域を越えて転移している可能性が高いです。
場合によっては、腫瘍が十二指腸の薄い外側の層である漿膜に達することがあります。これは十二指腸浸潤の最も進行した段階の一つです。腫瘍が漿膜を突破すると、十二指腸の最外縁に位置するため、隣接する組織への転移の可能性が高まります。
近くの臓器への浸潤
非常に進行した腫瘍は、隣接する臓器に浸潤することがあります。腫瘍が上方に増殖すると、十二指腸のすぐ上にある胃に浸潤する可能性があります。肝臓や胆管への転移は、胆嚢への浸潤につながる可能性があります。まれではあるものの重篤な症例では、腫瘍が胃、膵臓、腸に血液を供給する上腸間膜動脈や腹腔動脈などの主要血管にまで増殖することがあります。腫瘍が主要動脈や近隣の臓器に浸潤する場合、病気は非常に進行した段階です。この段階では、手術は限られるか不可能になる可能性があり、治療の決定は病気のコントロールと症状の管理に重点が置かれます。
腫瘍の広がりを理解することは、医療チームが病理学的Tステージを決定し、最適な治療法を選択し、予後に関する情報を提供するのに役立ちます。浸潤深度は、乳頭部腺癌の治療方針を決定する上で最も重要な因子の一つです。
神経周囲への侵入
神経周囲浸潤(PNI) 神経周囲浸潤とは、腫瘍近傍の組織において、がん細胞が神経の周囲に増殖していることを意味します。神経は、痛みや温度などの信号を伝達する細い電線のような役割を果たします。腫瘍細胞がこれらの神経を取り囲んだり、神経に沿って移動したりすると、より深部の組織にまで広がり、手術で完全に除去することが困難になる場合があります。神経周囲浸潤は予後不良な所見とみなされ、通常、治療後のがん再発リスクの上昇と関連しています。この所見は、経過観察や治療方針の決定に役立つため、病理医によって定期的に報告されます。
リンパ管浸潤
リンパ管浸潤(LVI) 腫瘍近傍の血管またはリンパ管内にがん細胞が認められる場合、リンパ管浸潤が疑われます。血管は全身に血液を運び、リンパ管はリンパ液をリンパ節へ運びます。これらの血管に侵入したがん細胞は、リンパ節、肝臓、肺などの遠隔部位に転移する可能性があります。したがって、リンパ管浸潤は、がんが既に転移している、または将来転移するリスクが高いことを示しています。この情報は、病期と予後の総合的な評価の一部となります。
マージン
A マージン 手術で切除された組織の端のことです。腫瘍が切除された後、病理医は切除縁全体を検査し、切除縁にがん細胞がないか確認します。切除縁陰性は切除縁にがん細胞が見られないことを意味し、腫瘍が完全に切除されたことを示唆します。切除縁陽性は切除面にがん細胞が存在することを意味し、体内に腫瘍が残っている可能性があるという懸念が生じます。
乳頭部腺癌では、膵頸部マージン、胆管マージン、十二指腸マージン、後軟部組織マージンなど、複数のマージンが評価されることがあります。病理医は、可能であれば、マージンが陰性であっても、腫瘍から最も近いマージンまでの距離を測定します。マージンの状態は、化学療法や放射線療法などの追加治療を推奨するかどうかを決定する上で重要な要素となります。
リンパ節
リンパ節 膨大部付近のリンパ節は通常、手術中に切除され、がんの有無を検査します。がん細胞は膨大部からリンパ管へと広がり、さらに所属リンパ節へと転移する可能性があります。病理医は検査したリンパ節の数と転移(がんの沈着)のあるリンパ節の数を記録します。がん細胞がリンパ節の被膜を突き破って周囲の組織に広がる場合、これはリンパ節外進展と呼ばれ、高リスク所見とみなされます。
リンパ節転移は病理学的Nステージの主要な部分を占めます。リンパ節転移のない腫瘍は、複数のリンパ節転移を有する腫瘍よりも一般的に予後良好です。
病理学的病期(pTNM)
病理学的ステージは、原発腫瘍(T)、所属リンパ節(N)、遠隔転移(M)に関する情報を組み合わせます。乳頭部腺癌の場合、ステージ分類はこの領域の複雑な解剖学的構造を反映したシステムに従います。乳頭部に限局している、または近傍組織への進展が最小限である腫瘍は、Tステージが低くなります。膵臓、膵周囲軟部組織、または周辺臓器に進展している腫瘍は、Tステージが高くなります。
Nステージは転移リンパ節の数に基づいており、Mステージは肝臓や肺などの遠隔臓器への転移の有無を示します。T、N、Mの3つのカテゴリーを合わせて、ステージI、II、III、IVなどの総合ステージが算出されます。このステージは、治療方針の決定や予後予測において最も重要な情報の一つです。
バイオマーカー
バイオマーカー 検査は、腫瘍の挙動や特定の治療法の有効性を判断する上で医師の助けとなります。乳頭部腺癌において特に重要なバイオマーカー群は、ミスマッチ修復(MMR)タンパク質とHER2ですが、特定の症例では他のマーカーも評価される場合があります。
MMR検査では、DNA損傷の修復を助ける4つのタンパク質(MLH1、MSH2、MSH6、PMS2)を調べます。これらのタンパク質のうち1つ以上が欠損している場合、腫瘍はミスマッチ修復欠損(dMMR)と呼ばれ、多くの場合、マイクロサテライト不安定性(MSI)を示します。このプロファイルを持つ腫瘍は、免疫チェックポイント阻害剤(いくつかの種類の癌に使用できる免疫療法の一種)によく反応する可能性があります。dMMR/MSI高値の腫瘍が特定された場合、リンチ症候群などの遺伝性疾患が示唆される可能性もあるため、これらの結果は家族にも影響を与える可能性があります。
HER2は、一部の癌細胞の表面に存在するタンパク質です。HER2の発現増加または遺伝子増幅が認められる腫瘍は、HER2陽性と呼ばれます。HER2陽性癌には複数の標的療法があり、これらの治療法は当初乳がんと胃がんを対象に開発されましたが、進行性または転移性の乳頭部癌やその他の消化器癌への適用も検討されるようになっています。
病理医は、MMRタンパク質の発現とHER2の状態を評価するために、免疫組織化学染色を一般的に用います。場合によっては、MSIやその他の遺伝子変異を特定するために、PCRや次世代シークエンシングなどの追加の分子生物学的検査が用いられることもあります。病理報告書には、HER2に使用されたスコアリング基準や解釈基準も記載されることがあります。これらのバイオマーカーの結果は、医療チームが腫瘍に対して最適な治療法を選択する上で役立ちます。
予後
乳頭部腺癌の予後は、病期、グレード、リンパ節転移の有無、浸潤の深さ、切除断端の状態、神経周囲浸潤およびリンパ血管浸潤の有無など、多くの因子によって左右されます。乳頭部癌は一般的に膵管腺癌よりも予後良好ですが、特に進行期に診断された場合は、依然として悪性度が高い場合があります。
リンパ節や遠隔臓器への転移前に早期に発見された腫瘍は、長期生存率の向上と関連しています。リンパ節転移、切除断端陽性、神経周囲浸潤およびリンパ血管浸潤、進行T病期はすべて、再発リスクの上昇と関連する所見です。ミスマッチ修復状態や特定の遺伝子変異といった分子生物学的特徴やバイオマーカーの結果も、場合によっては追加の予後情報を提供することがあります。
診断後
病理学的検査で乳頭部腺癌と診断された後、医療チームは所見をあなたと確認し、今後の対応について話し合います。病変の転移の有無を確認するために、追加の画像検査が指示される場合もあります。多くの患者さんは、外科医、腫瘍内科医、消化器内科医、そして場合によっては放射線腫瘍医を含む多職種チームに紹介されます。
治療は多くの場合手術で行われ、腫瘍が切除可能で、患者が医学的に大手術を受けられる場合は、通常は膵頭十二指腸切除術が行われます。病期やその他のリスク因子に応じて、手術後に化学療法、免疫療法、または分子標的療法が推奨される場合があります。腫瘍を完全に切除できない場合は、病状のコントロール、症状(胆管閉塞など)の緩和、そして生活の質の維持に重点を置いた治療が行われます。再発のモニタリングのため、定期的なフォローアップ、画像検査、血液検査が推奨されることが多いです。
医師に尋ねるべき質問
- 私の乳頭部腺癌の種類とグレードは何ですか(腸管癌、胆膵管癌、または混合癌)?
-
腫瘍はどの程度成長しましたか?リンパ節や他の臓器に転移しましたか?
-
私の病理報告書には神経周囲またはリンパ管浸潤が見られましたか?
-
手術マージンはきれいでしたか?
-
私の腫瘍に対して MMR や HER2 などのバイオマーカー検査が実施されましたか? また、その結果は何を意味しますか?
-
どのような治療法をお勧めしますか? また、潜在的な利点とリスクは何ですか?
-
私の状況ではどのような予後が期待できますか?
-
治療後はどのようにモニタリングされますか?


