Jason Wasserman MD PhDFRCPCによる
2025 年 1 月 6 日
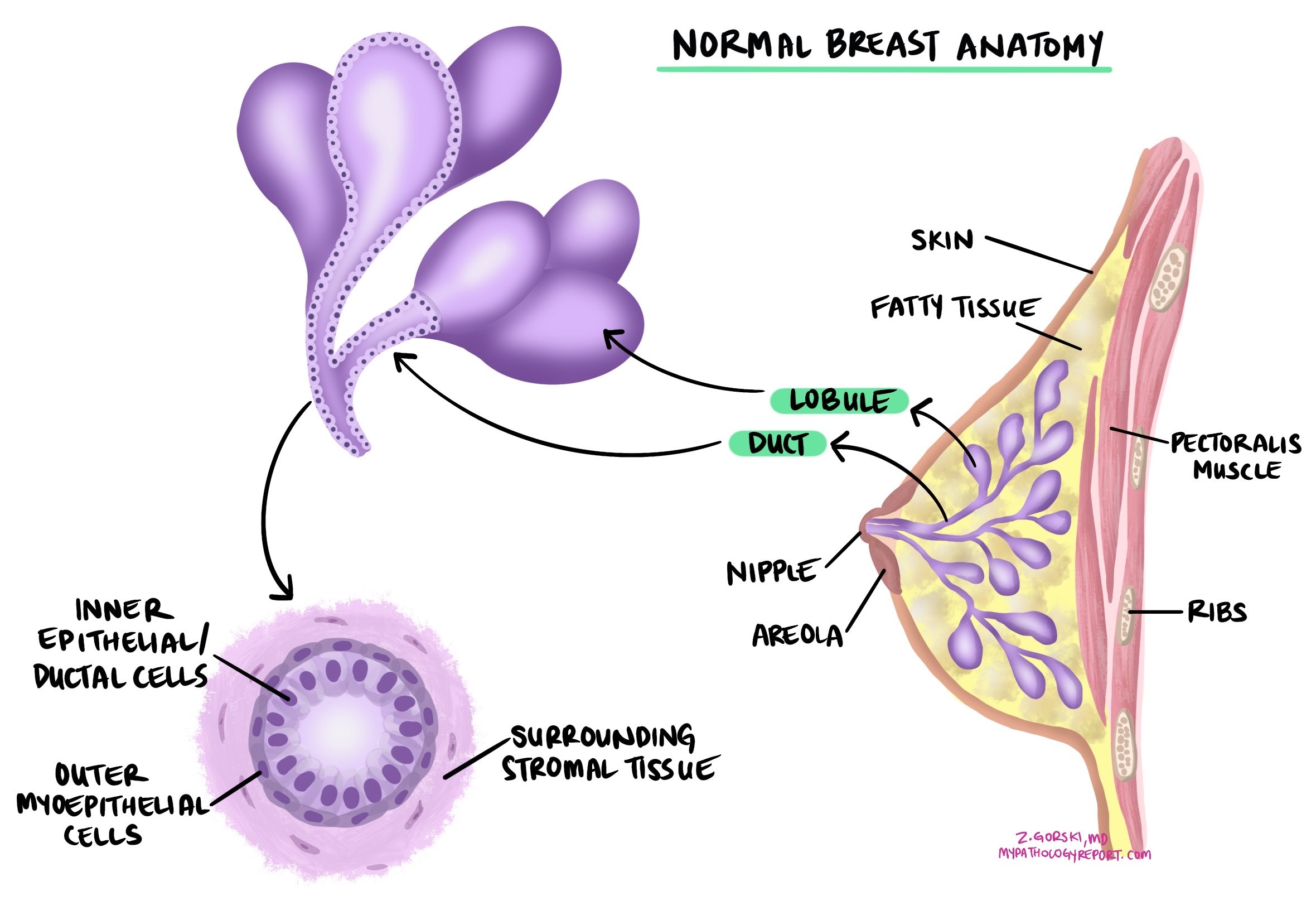
浸潤性乳がん (特に明記されていない)乳がんは、最も一般的なタイプの乳がんである。乳管の内壁細胞から発生し、周囲の乳腺組織に浸潤する。このタイプのがんは、しばしば浸潤性乳管がんと呼ばれる。乳がんの中で最も一般的なタイプである。
浸潤性乳がんの診断は、腫瘍が乳がんの特定のサブタイプの基準を満たさない場合に行われます。 浸潤性小葉癌、管状癌、篩状癌、粘液癌、粘液嚢胞腺癌、浸潤性微小乳頭癌、 アポクリン分化を伴う癌、または化生癌。
浸潤性乳がんの症状は何ですか?
浸潤性乳がんの症状はさまざまですが、一般的な症状は次のとおりです。
- しこりまたは塊最も一般的な症状は、乳房に新しいしこりや腫瘤ができることです。これらのしこりは硬く不規則な形をしていることが多いですが、柔らかいものや丸いものもあります。
- 乳房の形や大きさの変化: 乳房の大きさ、形、または外観の顕著な変化。
- スキンの変更: 乳房の皮膚のへこみ、しわ、または赤み。
- 乳首の変化: 乳首の陥没、分泌物(特に血が混じっている場合)、または乳首の外観の変化。
- 痛み乳房の痛みは良性の疾患に伴う場合が多いですが、浸潤性乳管がんを患う女性の中には、乳房の特定の領域に持続的な痛みを感じる人もいます。
- 腫れしこりが感じられない場合でも、乳房の一部または全体が腫れる。
- 拡大したリンパ節: 腫れやしこり リンパ節 脇の下または鎖骨の周囲。
浸潤性乳がんの原因は何ですか?
浸潤性乳がんの正確な原因は完全には解明されていませんが、リスクを高める要因はいくつか知られています。これには、ホルモン、食事、生殖、遺伝の影響が含まれます。
乳がんは、動物性脂肪やタンパク質を多く含む高カロリーの食事、運動不足、肥満などを含む「西洋的」なライフスタイルの社会でより一般的です。その他のリスク要因には、初潮が早い、閉経が遅い、妊娠回数が少ない、初産年齢が高い、授乳期間が短いなどがあります。閉経後のホルモン補充療法やアルコール摂取も、特にホルモン受容体陽性がんのリスク増加と関連しています。
遺伝も役割を果たします。特定の遺伝子の変異、例えば BRCA1 の三脚と BRCA2、乳がんを発症するリスクが大幅に高まります。これらの遺伝子変異は、多くの場合、乳がんの特定のサブタイプに関連しています。たとえば、BRCA1 変異はトリプルネガティブ乳がんとより一般的に関連していますが、BRCA2 変異はホルモン受容体陽性乳がんに関連しています。さらに、体重や身体活動などの要因は、さまざまな乳がんのサブタイプに対してリスクに異なる影響を与える可能性があります。
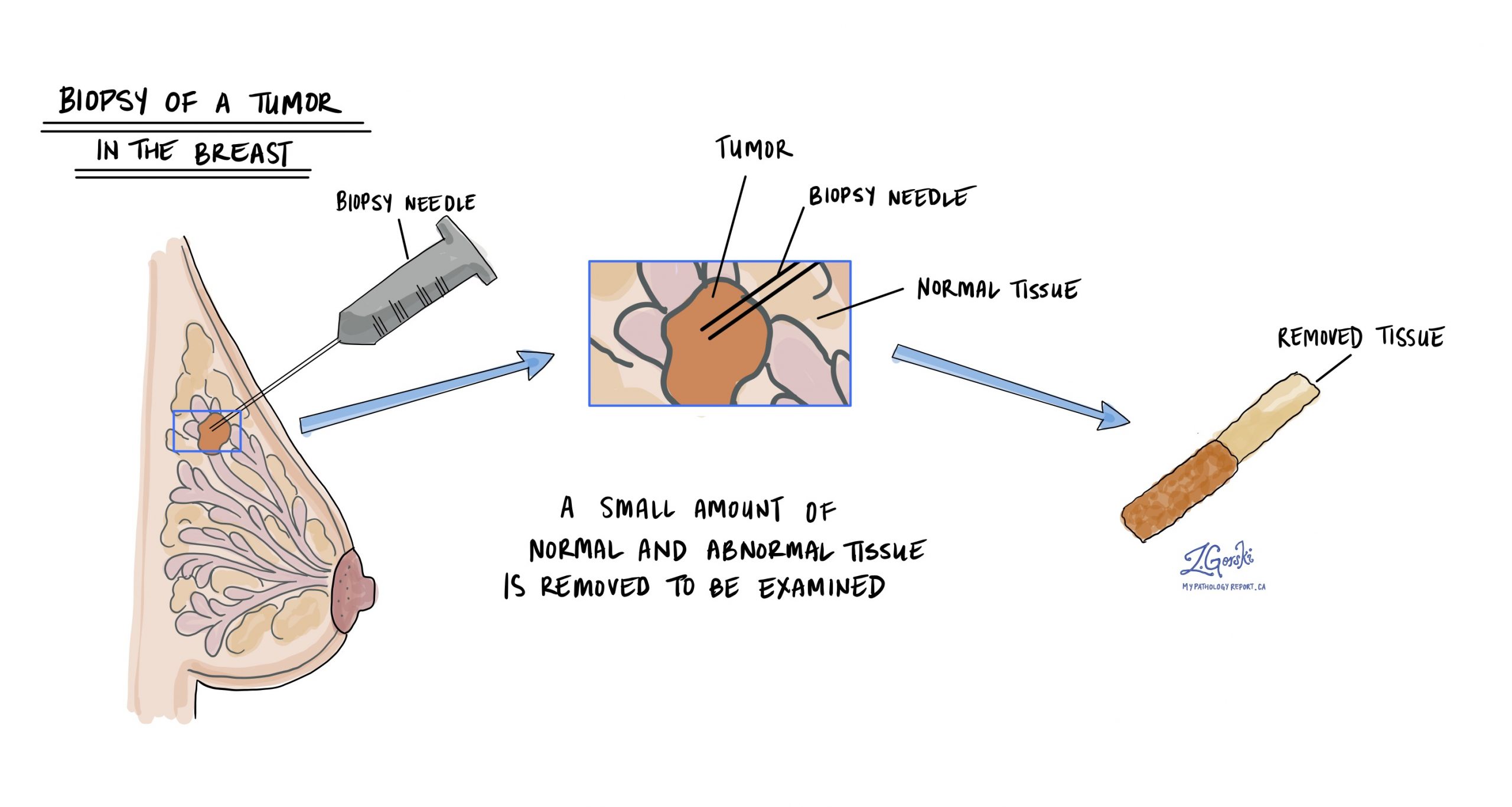
この診断はどのように行われますか?
浸潤性乳がんの診断は、通常、腫瘍の小さなサンプルを切除する手術(いわゆる「切除術」)で行われます。 生検その後、組織は病理医に送られ、顕微鏡で検査されます。その後、腫瘍を完全に除去するための追加手術が提案されることもあります。
ノッティンガムの組織学的グレード
ノッティンガム組織学的グレードは、顕微鏡下で癌細胞を検査して浸潤性乳癌の悪性度を評価するために使用されるシステムです。グレードは、次の 3 つの特定の特徴を見て決定されます。
- 尿細管の形成: これは、腫瘍が尿細管と呼ばれる丸い腺のような構造で構成されている割合を指します。尿細管の形成が多い腫瘍は、悪性度が低い傾向があります。
- 核多形性: これは、 癌細胞の 核 (DNAを含む細胞の部分) 正常細胞と比較してどの程度異常が見られるか、また細胞間にどの程度のばらつきがあるかを示します。異常が見られるほど、グレードが高くなります。
- 有糸分裂率: これは腫瘍内の細胞が分裂して新しい細胞を形成しているかどうかを測定するものです。 有糸分裂像 より悪性度の高い腫瘍を示唆します。
これらの各機能には 1 ~ 3 のスコアが付けられ、そのスコアを合計して最終的な成績が決定されます。
- グレード1(低グレード): これらの腫瘍はゆっくりと成長し、 転移する (広がる) に リンパ節.
- グレード2(中級レベル): これらの腫瘍は中程度に成長し、より攻撃的であり、 転移している 〜へ リンパ節.
- グレード3(高グレード): これらの腫瘍は急速に増殖する傾向があり、転移性疾患のリスクが高くなります。
腫瘍の大きさ
乳房腫瘍のサイズは、病理学的腫瘍ステージ (pT) を決定するために使用され、腫瘍が大きいほど転移 (拡散) する可能性が高いため、重要です。 リンパ節 そして体の他の部分。 腫瘍のサイズは、腫瘍全体を切除した後にのみ決定できます。 このため、検査後の病理レポートには含まれません。 生検.
乳がんの予後マーカー
予後マーカーは、がんなどの病気が時間の経過とともにどのように挙動し、治療にどのように反応するかを予測するために測定できるタンパク質またはその他の生物学的要素です。 乳房で最も一般的に検査される予後マーカーはホルモン受容体です。 エストロゲン受容体(ER) の三脚と プロゲステロン受容体(PR) と成長因子 HER2.
ホルモン受容体 – ER および PR
ER(エストロゲン受容体) の三脚と PR(プロゲステロン受容体) 一部の乳がん細胞に含まれるタンパク質です。これらの受容体は、それぞれエストロゲンとプロゲステロンというホルモンに結合します。これらのホルモンが受容体に結合すると、がん細胞の増殖を刺激します。これらの受容体の有無によって浸潤性乳がんを分類することができ、これは治療の選択肢や予後を決定する上で重要です。
ER と PR の評価が重要なのはなぜですか?
乳がん細胞に ER と PR が存在するということは、がんがホルモン受容体陽性であることを意味します。このタイプのがんは、がん細胞のホルモン利用能力を阻害するホルモン (内分泌) 療法で治療されることがよくあります。一般的なホルモン療法には、タモキシフェン、アロマターゼ阻害剤 (アナストロゾール、レトロゾール、エキセメスタンなど)、ホルモン レベルを下げるか受容体を阻害する薬剤などがあります。ホルモン受容体陽性のがんは、これらの療法によく反応することがよくあります。
ホルモン受容体陽性乳がんは、一般的に 予後 ホルモン受容体陽性のがんは、ホルモン受容体陰性のがんよりも進行が遅く、悪性度も低い傾向があります。さらに、ホルモン受容体陽性のがんはホルモン療法に反応する可能性が高く、再発のリスクを減らし、長期的な転帰を改善することができます。
ER と PR はどのように評価され、報告されますか?
ERとPRの状態は、 免疫組織化学(IHC)、から得られた腫瘍組織サンプルに対して実施される。 生検 または手術です。この検査では、がん細胞内のこれらのホルモン受容体の存在を測定します。
結果は通常、次のように報告されます。
- 陽性細胞の割合: レポートには、ER 受容体と PR 受容体を持つ癌細胞の割合が含まれる場合があります。たとえば、腫瘍細胞の 80% が ER 陽性で、70% が PR 陽性であるとレポートに記載される場合があります。
- 染色の強度: 染色の強さ(弱い、中程度、強い)は、細胞内に存在する受容体の数を反映しています。 核 がん細胞の。これはホルモン療法に対する反応の可能性を判断するのに役立ちます。
- Allred スコアまたは H スコア: 一部のレポートでは、陽性細胞の割合と染色の強度を組み合わせて総合スコアを算出した、オールレッド スコアや H スコアなどのスコアリング システムが使用されています。スコアが高いほど、ホルモン療法が効果的である可能性が高くなります。
HER2
HER2(ヒト上皮成長因子受容体2)は、一部の乳がん細胞の表面に存在するタンパク質です。細胞の成長と分裂に役割を果たします。一部の乳がんでは、HER2遺伝子が増幅され、HER2タンパク質の過剰産生を引き起こします。この状態は、HER2陽性乳がんと呼ばれます。
HER2 の評価が重要なのはなぜですか?
HER2 陽性乳がんは、一般的に HER2 陰性乳がんと予後が異なります。標的療法の登場以前は、HER2 陽性がんは予後が悪いとされていました。しかし、効果的な HER2 標的療法により、これらの患者の予後は大幅に改善されました。HER2 の状態を知ることは、病気の全体的な管理を計画するのにも役立ちます。たとえば、標的療法に加えて、HER2 陽性患者は、特定のがんプロファイルに合わせた化学療法とその他の治療の組み合わせを受ける場合があります。
浸潤性乳がんにおける HER2 はどのように評価されますか?
HER2 の状態は、生検または手術中に採取される腫瘍組織サンプルの検査によって評価されます。使用される主な XNUMX つの検査は次のとおりです。
- 免疫組織化学 (IHC): この検査では、がん細胞の表面にある HER2 タンパク質の量を測定します。結果は 0 から 3+ までのスコアで報告されます。スコア 0 または 1+ は HER2 陰性、2+ は境界、3+ は HER2 陽性とみなされます。
- 蛍光in situハイブリダイゼーション(FISH): この検査は、がん細胞内の HER2 遺伝子のコピー数を調べます。境界 IHC 結果を確認するためによく使用されます。FISH 検査で HER2 遺伝子のコピー数が正常値よりも多い場合、がんは HER2 陽性とみなされます。
腫瘍の拡大
浸潤性乳がんは乳房内で始まりますが、腫瘍は乳房を覆う皮膚や胸壁の筋肉に広がることがあります。腫瘍の広がりは、乳房の下の皮膚や筋肉に腫瘍細胞が見つかった場合に使用されます。腫瘍の広がりは、治療後に腫瘍が再び大きくなるリスク (局所再発) が高いことや、がん細胞が肺などの体の離れた部位に移動するリスクが高いことに関連しているため重要です。また、病理学的腫瘍ステージ (pT) を決定するためにも使用されます。
リンパ管浸潤
リンパ管浸潤(LVI) 浸潤性乳がんの場合、乳がんは腫瘍の近くのリンパ管または血管内のがん細胞を指します。これは、がんが体の循環器系を通じて元の場所を超えて広がる可能性があることを示しています。LVI は、病理医が顕微鏡で組織を検査した後にのみ特定できます。病理医は、リンパ管または血管の内腔内のがん細胞を探します。がん細胞は、血管壁を示す透明な空間に囲まれたクラスターまたは単一の細胞として現れる場合があります。
LVIの存在は乳がんの重要な予後因子であり、再発リスクの上昇と関連している。 転移がん細胞はリンパ系や血流を介して体の離れた部位に移動する可能性があるためです。この発見は、がんの全体的なステージ、ホルモン受容体の状態、HER2 の状態などの他の要因に応じて、追加の化学療法、放射線療法、または標的療法を含む、より積極的な治療アプローチを促すことがよくあります。

マージン
病理学では、マージンとは、体から腫瘍を取り除くときに切断される組織の端を指します。病理レポートに記載されるマージンは、腫瘍全体が取り除かれたか、腫瘍の一部が残されたかを示すため、非常に重要です。マージンの状態によって、どのような追加治療が必要か (必要であれば) が決まります。
ほとんどの病理レポートは、切除と呼ばれる外科手術後の余白のみを記述しています。 切除 or 切除 腫瘍全体を切除する手術が行われた。このため、切除後には通常、マージンが説明されない。 生検 腫瘍の一部のみを除去するために行われます。病理レポートに記載されるマージンの数は、除去される組織の種類と腫瘍の位置によって異なります。マージンのサイズ(腫瘍と切断端の間の正常組織の量)は、除去される腫瘍の種類と腫瘍の位置によって異なります。
病理学者は、組織の切断端に腫瘍細胞が存在するかどうかを調べるために、周縁部を注意深く検査します。組織の切断端に腫瘍細胞が見られる場合、その辺縁部は陽性と表現されます。組織の切断端に腫瘍細胞が見られない場合、マージンは陰性として説明されます。すべての断端が陰性であっても、一部の病理学レポートでは、組織の切断端に最も近い腫瘍細胞も測定されます。
陽性(または非常に近い)マージンが重要なのは、腫瘍を外科的に切除した際に腫瘍細胞が体内に残っている可能性があることを意味するためです。このため、陽性マージンを持つ患者には、残りの腫瘍を除去するための別の手術、または陽性マージンのある体の部位への放射線療法が提案される場合があります。

リンパ節
リンパ節 リンパ節は、免疫システムの一部である小さな豆の形をした構造物です。フィルターとして機能し、細菌、ウイルス、癌細胞を捕らえます。リンパ節には、体全体を循環するリンパ液に含まれる有害物質を攻撃して破壊できる免疫細胞が含まれています。

リンパ節の検査はなぜ重要なのですか?
リンパ節の検査は、浸潤性乳がんの広がりを理解する上で重要です。乳がんが広がると、体の他の部位に到達する前に、まず近くのリンパ節に移動することがよくあります。これらのリンパ節を検査することで、病理医はがんが乳房を超えて広がっているかどうかを判断できます。この情報は、がんのステージング、治療計画、および評価に使用されます。 予後リンパ節にがんが見つかった場合、再発のリスクが高くなり、より積極的な治療が必要になる可能性があります。
浸潤性乳がんの患者では、通常どのリンパ節が検査されますか?
浸潤性乳がんの患者の場合、通常検査されるリンパ節には以下のものがあります。
- 腋窩リンパ節: これらは脇の下にあり、乳がんで最も多く検査されるリンパ節です。胸筋に対する位置に基づいてレベル分けされています。
- センチネルリンパ節: これらは、原発腫瘍から癌細胞が広がる可能性が高い最初の数個のリンパ節です。センチネルリンパ節生検は、1 個または数個のリンパ節を切除して癌細胞の有無を検査する手順です。
- 内胸リンパ節: これらは胸骨の近くにあり、特にセンチネルリンパ節に癌が見つかった場合や、画像検査でセンチネルリンパ節への関与が示唆された場合に検査されることがあります。
リンパ節検査の結果はどのように報告されますか?
リンパ節検査の結果は病理レポートに詳しく記載されます。
レポートには以下の情報が含まれます。
- 検査したリンパ節の数: 切除され検査されたリンパ節の総数。
- 陽性リンパ節の数: がん細胞を含むリンパ節の数。
- 預金の規模: レポートには通常、リンパ節で見つかった最大の腫瘍沈着物のサイズが記載されます。
- その他の機能: 場合によっては、次のような追加機能も利用できます。 節外拡張 (リンパ節外への癌の転移)が記録されます。
単離された腫瘍細胞 (ITC) とは何ですか?
病理学者は、0.2mm以下の腫瘍細胞の集まりを「孤立した腫瘍細胞」と呼んでいます。 リンパ節。 単離された腫瘍細胞 (ITC) のみを含むリンパ節は、病理学的リンパ節段階 (pN) の「陽性」としてカウントされません。
微小転移とは何ですか?
「微小転移」とは、0.2mmから2mmの大きさの腫瘍細胞の集まりで、 リンパ節. 検査したすべてのリンパ節で微小転移のみが見つかった場合、病理学的なリンパ節の病期は pN1mi です。
マクロ転移とは何ですか?
「マクロ転移」とは、大きさが2mmを超える腫瘍細胞の集まりで、 リンパ節. マクロ転移は悪化と関連している 予後 追加の治療が必要な場合があります。
残存癌負荷指数
残存癌量(RCB)指数は、術前治療(手術前に行う治療)後に乳房および近くのリンパ節に残っている癌の量を測定する。この指数は、いくつかの病理学的特徴を1つのスコアに組み合わせ、癌の治療に対する反応を分類する。この指数は、テキサス大学MDアンダーソン癌センター(http://www.mdanderson.org/breastcancer_RCB).
インデックスの計算方法は次のとおりです。
RCBインデックスで使用される病理学的特徴
- 乳房内の腫瘍床の大きさ: 病理学者は、腫瘍が存在していた領域(腫瘍床と呼ばれる)の最大 2 次元を測定します。この領域には、正常組織、癌細胞、治療による瘢痕組織が混在している可能性があります。
- がん細胞密度: がん細胞密度は、腫瘍床にまだがん細胞が含まれている割合を推定します。これには、浸潤がん(周囲の組織に広がったがん)と原位がん(広がっていないがん細胞)の両方が含まれます。
- 原位置病変の割合: 病理学者は、腫瘍床内で癌が原位置にある割合も推定します。原位置にある割合とは、癌細胞が乳管または小葉に限定されており、周囲の組織に広がっていないことを意味します。
- リンパ節転移: がん細胞を含むリンパ節(陽性リンパ節)の数を数えるとともに、リンパ節内のがん細胞の最大の塊の大きさも測定します。
これらの特徴は標準化された式を使用して組み合わせられ、RCB インデックスが計算されます。
欠陥種類の識別
RCB 指数に基づいて、患者は次の 4 つのカテゴリに分類されます。
- RCB-0(病理学的完全奏効): 乳房やリンパ節に残存する浸潤癌は検出されません。
- RCB-I(最小負担): 残存癌はほとんど存在しません。
- RCB-II(中程度の負担): 中程度の癌が残っています。
- RCB-III(広範囲の負担): 乳房またはリンパ節に大量の癌が残っています。
無病生存率の予測
RCB 分類は、治療後に患者ががんを発症しない可能性を予測するのに役立ちます。RCB-0 分類の患者は、通常、最も良好な結果が得られ、再発のない長期生存の可能性が最も高くなります。RCB カテゴリが RCB-I から RCB-III に上がるにつれて、がんの再発リスクが高まり、このリスクを軽減するための追加治療が必要になる場合があります。
浸潤性乳癌の病理学的ステージ
浸潤性乳がんの病理学的ステージ分類システムは、がんがどの程度広がっているかを医師が理解し、最適な治療を計画するのに役立ちます。このシステムでは主に、腫瘍、リンパ節、転移を表す TNM ステージ分類が使用されます。早期段階のがん (T1 または N0 など) では、手術と場合によっては放射線治療のみが必要になる場合がありますが、より進行した段階 (T3 または N3 など) では、手術、放射線治療、化学療法、標的療法の組み合わせが必要になる場合があります。適切なステージ分類により、患者は病気の程度に基づいて最も効果的な治療を受けることができ、生存率と生活の質が向上します。
腫瘍の病期(pT)
この機能は、乳房腫瘍の大きさと範囲を調べます。腫瘍はセンチメートル単位で測定され、乳房組織を超えた腫瘍の成長が評価されます。
T0: 原発性腫瘍の証拠なし。乳房内に腫瘍が見つからないことを意味します。
T1: 腫瘍の最大径は 2 センチメートル以下です。この段階はさらに以下のように細分化されます。
- T1mi: 腫瘍の大きさは1ミリメートル以下です。
- T1a: 腫瘍の大きさは1ミリメートルより大きいが、5ミリメートル以下である。
- T1b: 腫瘍の大きさは5ミリメートルより大きいが、10ミリメートル以下である。
- T1c: 腫瘍の大きさは10ミリメートルより大きいが、20ミリメートルを超えない。
T2: 腫瘍の大きさは2センチメートルより大きいが、5センチメートル以下である。
T3: 腫瘍の大きさは5センチメートル以上です。
T4: 腫瘍は大きさに関係なく胸壁または皮膚に広がっています。この段階はさらに以下のように細分化されます。
- T4a: 腫瘍が胸壁に侵入しています。
- T4b: 腫瘍が皮膚に広がり、潰瘍や腫れを引き起こします。
- T4c: T4aとT4bの両方が存在します。
- T4d: 炎症性乳がんは、乳房の皮膚の赤みと腫れが特徴です。
ノーダルステージ(pN)
この機能は、がんが近くの組織に転移しているかどうかを調べます。 リンパ節体全体に見られる小さな豆の形をした構造です。
N0: 近くのリンパ節に癌は見つかりませんでした。
N1: がんは1~3個の腋窩リンパ節(脇の下)に転移しています。
N2: がんが転移している場所:
- N2a: 腋窩リンパ節が4~9個。
- N2b: 腋窩リンパ節への転移のない内胸リンパ節。
N3: がんが転移している場所:
- N3a: 腋窩リンパ節が 10 個以上、または鎖骨下リンパ節が XNUMX 個以上。
- N3b: 内胸リンパ節および腋窩リンパ節。
- N3c: 鎖骨上リンパ節(鎖骨の上)。
浸潤性乳がんと診断された人の予後はどうなるのでしょうか?
浸潤性乳がんの予後は、病気の進行度、腫瘍の特徴、治療の選択肢など、いくつかの要因によって決まります。以下は、結果に影響を与える最も重要な要因の一部です。
腫瘍のステージと大きさ
生存率を予測する最も重要な要素の 5 つは、がんがどの程度広がっているかを表すがんのステージです。早期の腫瘍は小さく、乳房内にとどまっているため、予後は良好です。たとえば、局所性乳がんの 95 年生存率は XNUMX% を超えています。ただし、がんがリンパ節や離れた臓器に広がっている場合は、生存率は低下します。
腫瘍グレード
腫瘍のグレードは、顕微鏡で見た癌細胞の異常性を表します。グレードの高い腫瘍はより速く成長し、広がり、予後があまり良くない可能性があります。
ホルモン受容体とHER2の状態
エストロゲンやプロゲステロンに反応して増殖するホルモン受容体陽性がんは、ホルモン療法で治療できるため、予後が良好であることが多いです。HER2 陽性がんはより悪性ですが、トラスツズマブなどの標的治療によく反応します。トリプルネガティブ乳がん (エストロゲン、プロゲステロン、HER2 受容体を欠く) は治療がより困難で、予後があまり良くない場合があります。
リンパ管浸潤
腫瘍の近くの血管やリンパ管内の癌細胞は癌の拡散のリスクを高め、治療の決定に影響を及ぼす可能性があります。
病理学的マージン
手術中の腫瘍の完全除去は再発リスクに影響します。手術標本の端に癌細胞が残らずに完全に除去された腫瘍は、局所再発のリスクが低くなります。
Ki-67 標識インデックス
その Ki-67 標識インデックス がん細胞が分裂する速さを測定します。Ki-67標識指数が高いほど腫瘍の悪性度が高いことを示唆し、化学療法の決定に影響を与える可能性があります。
遺伝子検査
患者によっては、再発リスクを予測するために腫瘍の遺伝子検査を受けることが有益となる場合があります。21 遺伝子再発スコアや 70 遺伝子シグネチャーなどの検査は、化学療法などの追加治療が有益となる可能性のある患者を特定するのに役立ちます。
アンドロゲン受容体(AR)の状態
アンドロゲン受容体 (AR) の発現は、早期乳がんの転帰改善と関連しています。研究により、腫瘍に AR が発現している患者は、無病生存率と全生存率が向上する可能性があることが示されています。しかし、乳がん、特にエストロゲン受容体 (ER) 陽性および ER 陰性腫瘍における AR の役割は複雑です。AR はホルモンまたはアンドロゲンベースの治療のターゲットとして有望である可能性がありますが、その証拠はまだ調査中です。そのため、AR 検査は日常的に行われることはありませんが、特定の臨床状況では検討されることがあります。
術前補助療法への反応
手術前に行われる治療である術前補助療法に対する反応は、重要な予後情報を提供することができます。病理学的完全奏効(治療後に残存癌が検出されない)の達成は、特に HER2 陽性およびトリプルネガティブ乳癌の場合、より良い結果の強力な予測因子です。術前補助療法後に残存病変がある患者の場合、残存癌負荷指数を使用して再発リスクを推定できます。この指数は、腫瘍の大きさ、リンパ節転移、残存癌の範囲などの要因を考慮し、その後の治療決定の指針となります。



