Por Jason Wasserman MD PhD FRCPC
9 de março de 2024
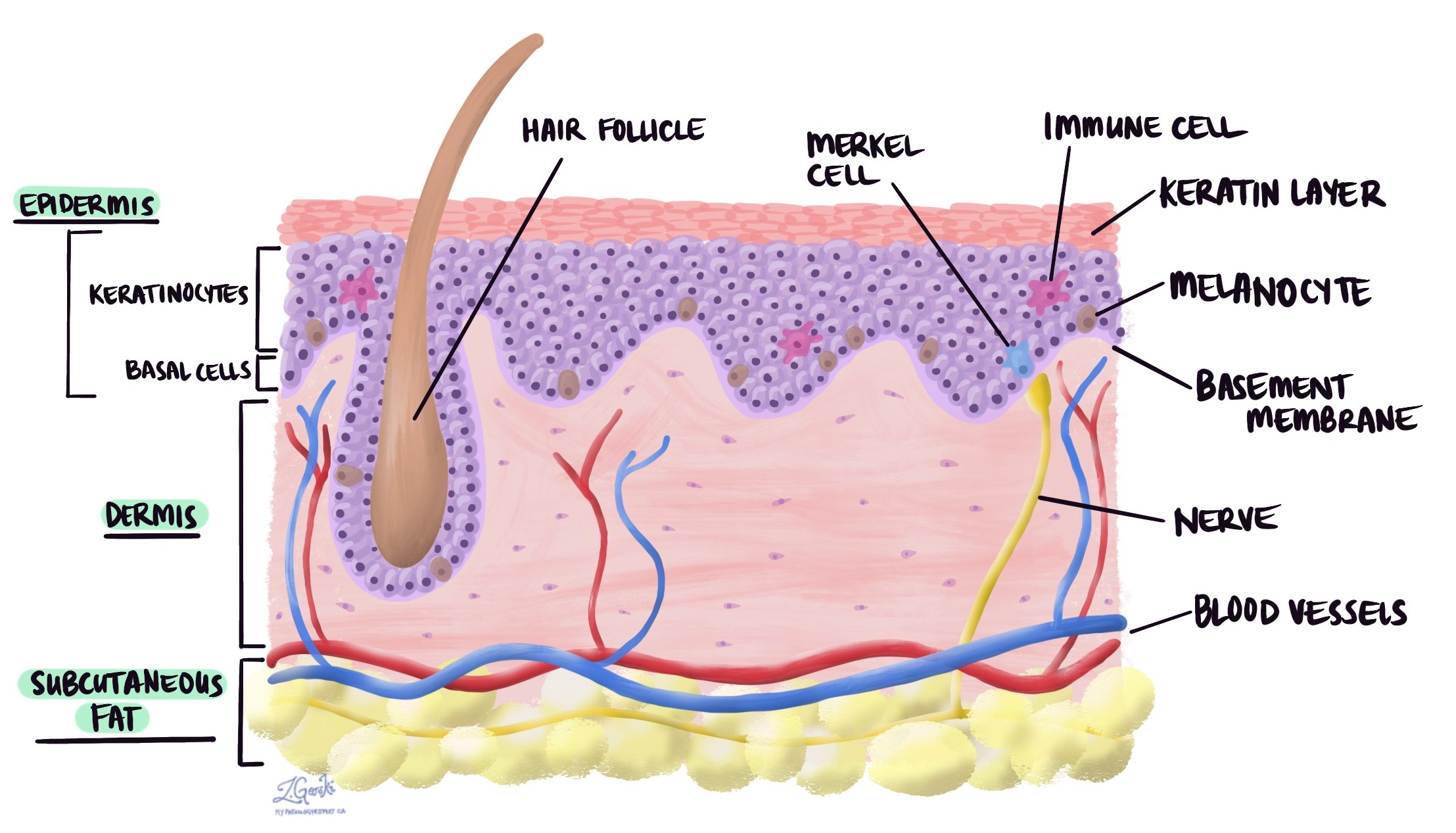
O melanoma invasivo é um tipo comum de câncer de pele composto por células chamadas melanócitos que normalmente são encontrados em uma parte da pele chamada epiderme. À medida que o tumor cresce, os melanócitos anormais se espalham por uma camada da pele chamada derme. Tumores grandes podem eventualmente se espalhar para camadas ainda mais profundas de tecido, como o tecido adiposo subcutâneo (gordura abaixo da pele) e os músculos. A disseminação de melanócitos anormais da epiderme para o tecido abaixo é chamada invasão. Este tipo de câncer de pele é mais comum em pessoas com tons de pele claros e com histórico de exposição solar prolongada. Este artigo irá ajudá-lo a ler e compreender o seu relatório de patologia para melanoma invasivo da pele.
O que causa o melanoma invasivo?
A maioria dos melanomas invasivos na pele é causada pela exposição prolongada à radiação ultravioleta, geralmente do sol, embora outras fontes de luz ultravioleta, como camas de bronzeamento, possam ter um efeito semelhante. A radiação ultravioleta causa alterações genéticas no melanócitos que leva ao desenvolvimento do câncer. Os melanomas não causados pela exposição prolongada ao sol, como os decorrentes de uma toupeira, são muito menos comuns.
Qual é a aparência do melanoma invasivo sem um microscópio?
Quando examinados sem microscópio, a maioria dos melanomas invasivos são pigmentados, o que significa que parecem mais escuros do que a pele circundante. Várias cores, incluindo marrom, preto, vermelho e azul, podem ser vistas. A borda do tumor costuma ser irregular, o que significa que pode ser difícil dizer onde termina o tumor e onde começa a pele normal. Alguns tipos de melanoma invasivo são planos e de crescimento lento, enquanto outros tipos são tumores elevados e de crescimento rápido. Com o tempo, o tumor pode começar a sangrar.
Tipos histológicos de melanoma invasivo
O melanoma invasivo da pele é dividido em tipos histológicos com base na forma como as células tumorais crescem e se espalham pela pele. Os tipos mais comuns de melanoma invasivo são melanoma de disseminação superficial, melanoma nodular e melanoma lentigo maligno.
Melanoma de disseminação superficial
No melanoma de disseminação superficial, as células tumorais se espalham ao longo da epiderme e nas partes mais superficiais da derme (a camada da pele logo abaixo da epiderme). A pele ao redor geralmente mostra alterações associadas a uma quantidade moderada de dano solar, incluindo elastose solar. Este tipo de melanoma invasivo geralmente começa a partir de um tipo não invasivo de câncer de pele chamado melanoma in situ.

Melanoma nodular
No melanoma nodular, a maioria das células tumorais são encontradas na derme (a camada da pele logo abaixo da epiderme). As células tumorais são frequentemente encontradas em grandes grupos que podem ser descritos como lençóis ou ninhos. As células tumorais também podem ser encontradas na epiderme que recobre os grandes grupos de células tumorais. Em comparação com os outros tipos de melanoma, o melanoma nodular cresce mais rapidamente e tem maior probabilidade de se espalhar para outras partes do corpo.

Lentigo maligno melanoma
No melanoma lentigo maligno, as células tumorais são encontradas principalmente ao longo da fronteira entre a epiderme e a derme, em uma área denominada junção derme-epidérmica. As células tumorais também serão encontradas na derme superficial (logo abaixo da epiderme). Em contraste com o tipo de melanoma de disseminação superficial, a pele ao redor do melanoma lentigo maligno mostrará alterações associadas à exposição solar severa, incluindo extensa elastose solar. Lentigo maligno melanoma muitas vezes começa a partir de um tipo não invasivo de câncer de pele chamado lentigo maligno (também conhecido como melanoma in situ).

Espessura do tumor
Todos os melanomas invasivos começam na epiderme, uma fina camada de tecido na superfície da pele. À medida que o tumor cresce, as células se espalham nas camadas de tecido abaixo da epiderme, incluindo a derme e o tecido adiposo subcutâneo. A disseminação das células tumorais dessa maneira é chamada invasão. A espessura do tumor (também conhecida como espessura de Breslow) é a distância da epiderme até o ponto mais profundo de invasão. A espessura do tumor é importante porque é usada para determinar o estágio patológico do tumor (pT) e porque os tumores mais espessos têm maior probabilidade de se espalhar para outras partes do corpo, como gânglios linfáticos e os pulmões.

Ulceração
Ulceração é um tipo de dano tecidual que resulta na perda de células na superfície de um tecido. Para tumores de pele, como o melanoma invasivo, a ulceração refere-se à perda de células da epiderme sobre o tumor. Melanomas invasivos que causam ulceração estão associados a pior prognóstico. A ulceração também é usada para determinar o estágio patológico do tumor (pT).
Taxa mitótica
A figura mitótica (ou mitose) é uma célula que está se dividindo para criar duas novas células. Para tumores como o melanoma invasivo, os patologistas contam o número de figuras mitóticas em uma área específica do tecido (por exemplo, 1 mm2) e a contagem é chamada de taxa mitótica. Para o melanoma invasivo, a taxa mitótica é importante porque os tumores com taxa mais alta crescem mais rapidamente e têm maior probabilidade de se espalhar para outras partes do corpo.
Microssatélites
Para o melanoma invasivo, um microssatélite é um grupo de células tumorais que se espalharam do tumor primário (o local onde o tumor começou) para uma área próxima da pele. Outro nome para um microssatélite é cutâneo metástase. Os microssatélites são importantes porque aumentam o estágio nodal patológico (pT).
Linfócitos infiltrantes de tumor (TILs)
O termo linfócitos infiltrantes tumorais (TILs) é usado para descrever células imunes especializadas chamadas linfócitos envolvendo ou se espalhando para dentro do tumor. As evidências atuais mostram que os TILs podem matar e remover células tumorais. Por esse motivo, quanto mais TILs vistos, melhor.
A maioria dos patologistas categorizará o número de linfócitos infiltrados no tumor da seguinte forma:
- Não foram identificados linfócitos infiltrantes do tumor.
- Não rápida (muito poucos linfócitos infiltrados no tumor)
- Vivo (muitos linfócitos infiltrados no tumor)
Invasão linfovascular
A invasão linfovascular significa que as células cancerosas foram vistas dentro de um vaso sanguíneo ou linfático. Os vasos sanguíneos são tubos longos e finos que transportam sangue pelo corpo. Os vasos linfáticos são semelhantes aos pequenos vasos sanguíneos, exceto que transportam um fluido chamado linfa em vez de sangue. Os vasos linfáticos se conectam com pequenos órgãos imunológicos chamados gânglios linfáticos que se encontram em todo o corpo. A invasão linfovascular é importante porque as células cancerígenas podem usar vasos sanguíneos ou vasos linfáticos para se espalhar para outras partes do corpo, como gânglios linfáticos ou os pulmões.

Invasão perineural
Neurotropismo (também conhecido como invasão perineural) é um termo que os patologistas usam para descrever as células cancerígenas ligadas ou dentro de um nervo. Os nervos são como longos fios formados por grupos de células chamadas neurônios. Os nervos são encontrados em todo o corpo e são responsáveis por enviar informações (como temperatura, pressão e dor) entre o corpo e o cérebro. O neurotropismo é importante porque as células cancerígenas podem usar o nervo para se espalhar para os órgãos e tecidos circundantes. Isso aumenta o risco de o tumor voltar a crescer após a cirurgia.
Regressão do tumor
A regressão tumoral é o desaparecimento gradual das células tumorais de uma área onde as células tumorais foram encontradas anteriormente. As células tumorais são frequentemente substituídas por células imunes ou por um tipo de tecido cicatricial chamado fibrose. Acredita-se que a regressão do tumor seja causada por células imunes que atacam e matam as células tumorais. O melanoma invasivo pode apresentar regressão tumoral parcial ou completa.
Gânglios linfáticos
Gânglios linfáticos são pequenos órgãos imunológicos encontrados em todo o corpo. As células cancerosas podem se espalhar de um tumor para os linfonodos através de pequenos vasos chamados linfáticos. Por esse motivo, os gânglios linfáticos são comumente removidos e examinados ao microscópio para procurar células cancerígenas. O movimento das células cancerosas do tumor para outra parte do corpo, como um linfonodo, é chamado de metástase.
As células cancerosas geralmente se espalham primeiro para os linfonodos próximos ao tumor, embora os linfonodos distantes do tumor também possam estar envolvidos. Por esse motivo, os primeiros linfonodos removidos geralmente estão próximos ao tumor. Os linfonodos mais distantes do tumor geralmente são removidos apenas se estiverem aumentados e houver uma alta suspeita clínica de que pode haver células cancerígenas no linfonodo.
Se algum linfonodo for removido do seu corpo, ele será examinado ao microscópio por um patologista e os resultados desse exame serão descritos em seu relatório. A maioria dos relatórios incluirá o número total de linfonodos examinados, onde no corpo os linfonodos foram encontrados e o número (se houver) que contém células cancerígenas. Se as células cancerosas foram vistas em um linfonodo, o tamanho do maior grupo de células cancerosas (muitas vezes descrito como “foco” ou “depósito”) também será incluído.
O exame dos gânglios linfáticos é importante por duas razões. Primeiro, essa informação é usada para determinar o estágio nodal patológico (pN). Em segundo lugar, encontrar células cancerosas em um linfonodo aumenta o risco de que as células cancerosas sejam encontradas em outras partes do corpo no futuro. Como resultado, seu médico usará essas informações ao decidir se é necessário tratamento adicional, como quimioterapia, radioterapia ou imunoterapia.

O que é um linfonodo sentinela?
A linfonodo sentinela é o primeiro gânglio linfático na cadeia de gânglios linfáticos que drena o líquido da pele envolvida pelo tumor. A localização do linfonodo sentinela depende da localização do tumor.
O que é um linfonodo não sentinela?
Um não-sentinela linfonodo está localizado após o linfonodo sentinela. As células cancerígenas geralmente se espalham para esses gânglios linfáticos após passarem pelo linfonodo sentinela.
O que significa extensão extranodal?
Todos os Produtos gânglios linfáticos são cercados por uma fina camada de tecido chamada cápsula. A extensão extranodal significa que as células cancerosas dentro do linfonodo romperam a cápsula e se espalharam para o tecido fora do linfonodo. A extensão extranodal é importante porque aumenta o risco de o tumor voltar a crescer no mesmo local após a cirurgia. Para alguns tipos de câncer, a extensão extranodal também é uma razão para considerar o tratamento adicional, como quimioterapia ou radioterapia.

margens
Na patologia, uma margem é a borda de um tecido que é cortado ao remover um tumor do corpo. As margens descritas em um relatório de patologia são muito importantes porque informam se todo o tumor foi removido ou se parte do tumor foi deixada para trás. O status da margem determinará qual tratamento adicional (se houver) você pode precisar.
Os patologistas examinam cuidadosamente as margens em busca de células tumorais na borda cortada do tecido. Se células tumorais forem vistas na borda cortada do tecido, a margem será descrita como positiva. Se nenhuma célula tumoral for observada na borda cortada do tecido, uma margem será descrita como negativa. Mesmo que todas as margens sejam negativas, alguns relatórios patológicos também medirão as células tumorais mais próximas da borda cortada do tecido.
Uma margem positiva (ou muito próxima) é importante porque significa que as células tumorais podem ter sido deixadas para trás em seu corpo quando o tumor foi removido cirurgicamente. Por esta razão, os pacientes que têm uma margem positiva podem ser oferecidos outra cirurgia para remover o resto do tumor ou radioterapia para a área do corpo com margem positiva.



