por Jason Wasserman MD PhD FRCPC y Zuzanna Gorski MD
9 de agosto de 2025
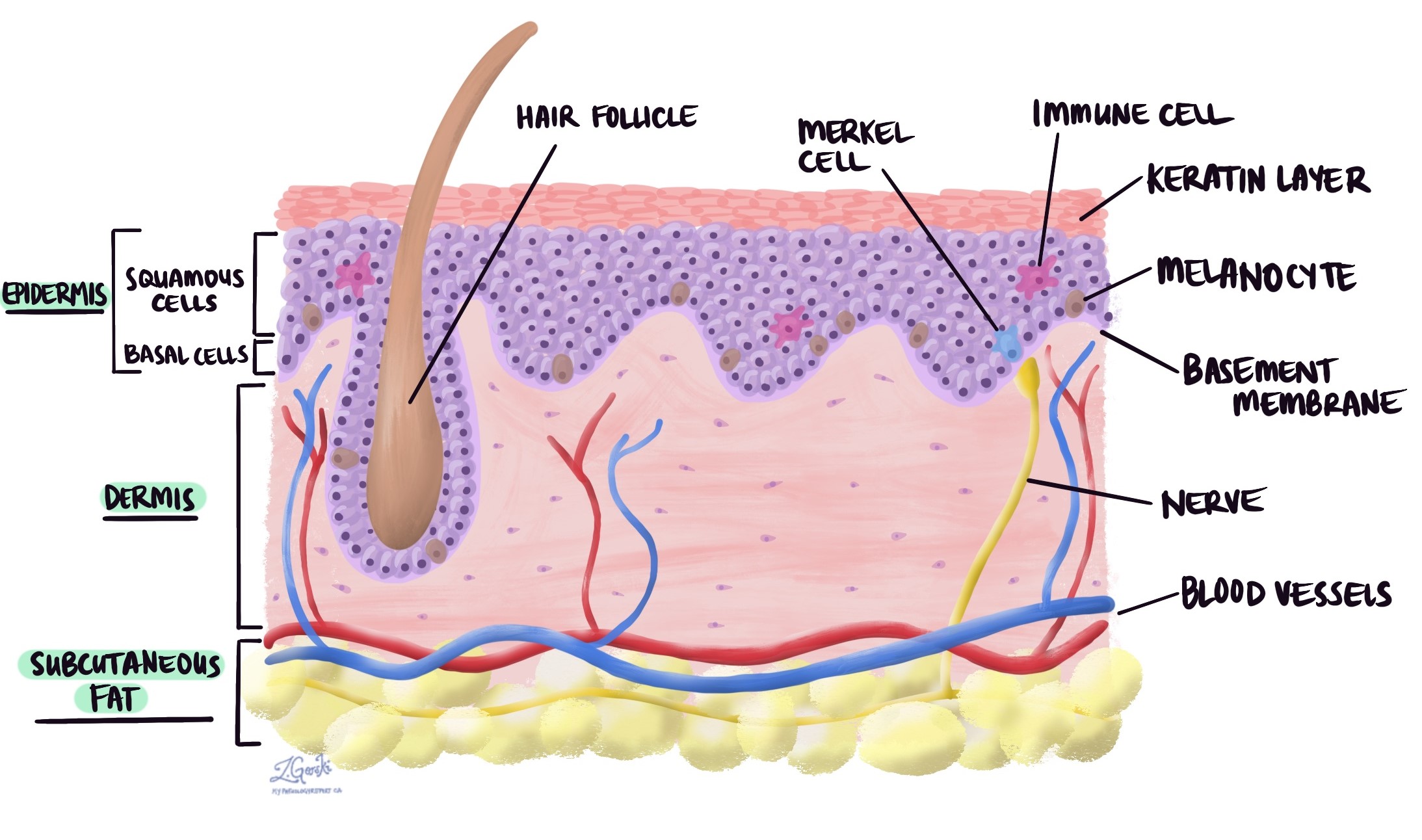
Carcinoma de células escamosas (SCC) Es uno de los tipos más comunes de cáncer de piel. Comienza a partir de... células escamosas, que son las células planas que normalmente forman la capa más externa de la piel (la epidermis).
El carcinoma escamocelular (CCE) se produce cuando las células escamosas cancerosas crecen más allá de la epidermis hacia las capas más profundas de la piel. Los patólogos lo describen como... invasiónEste crecimiento más profundo aumenta el riesgo de que el cáncer se propague a otras partes del cuerpo, como los ganglios linfáticos u órganos distantes.
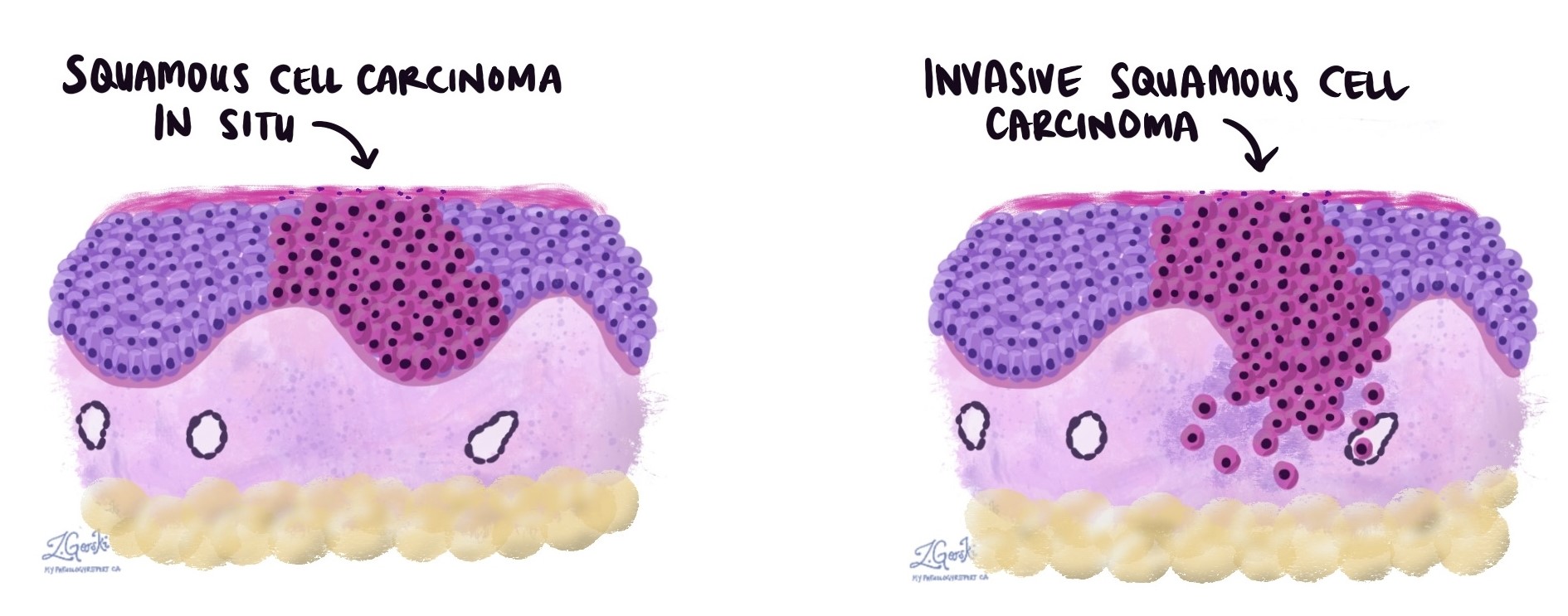
En muchos casos, el CCE se desarrolla a partir de una condición precancerosa como carcinoma de células escamosas in situ or queratosis actínica que está confinado a la capa superficial y aún no ha invadido tejido más profundo.
¿Cuáles son los síntomas del carcinoma de células escamosas invasivo de la piel?
La apariencia y los síntomas del carcinoma escamocelular pueden variar según el lugar donde se presente, la profundidad a la que haya crecido y si está cerca de nervios o vasos sanguíneos.
Los signos y síntomas comunes incluyen:
-
Un bulto o nódulo firme que puede sentirse áspero o escamoso en la superficie.
-
Una llaga o úlcera abierta que no cicatriza o que cicatriza y vuelve a aparecer.
-
Un crecimiento similar a una verruga con una superficie elevada.
-
Formación de costras o sangrado, incluso después de una lesión menor.
-
Dolor, sensibilidad o entumecimiento, especialmente si el cáncer está creciendo alrededor de un nervio.
Dado que el carcinoma espinocelular (CSC) se presenta con mayor frecuencia en la piel expuesta al sol, como la cara, las orejas, el cuello, el cuero cabelludo y las manos, cualquier lesión nueva o cambiante en estas zonas debe evaluarse de inmediato. Sin embargo, también puede desarrollarse en piel que no se expone regularmente al sol.
¿Qué causa el carcinoma de células escamosas de la piel?
La causa principal es el daño a largo plazo que la radiación ultravioleta (UV) solar causa a las células cutáneas. Las fuentes artificiales de UV, como las camas de bronceado, pueden causar daños similares.
Otros factores de riesgo incluyen:
-
Sistema inmunológico debilitado (por ejemplo, debido a medicamentos antirrechazo después de un trasplante de órgano o por infección por VIH).
-
Inflamación crónica o cicatrización en la piel.
-
Radioterapia previa en la zona.
Comprender la causa es importante, ya que puede influir en el seguimiento. Por ejemplo, las personas con inmunosupresión tienen mayor probabilidad de desarrollar cánceres de piel adicionales y requieren revisiones cutáneas más frecuentes.
¿Cómo se hace este diagnóstico?
El diagnóstico se realiza mediante la extracción de una pequeña muestra del tumor en un biopsia o todo el tumor y examinarlo bajo el microscopio. El patólogo busca anormal células escamosas que han crecido a las capas más profundas de la piel. El informe incluirá detalles como el grado del tumor, su grosor, su profundidad, el estado de los márgenes y si existe invasión perineural o linfovascular.
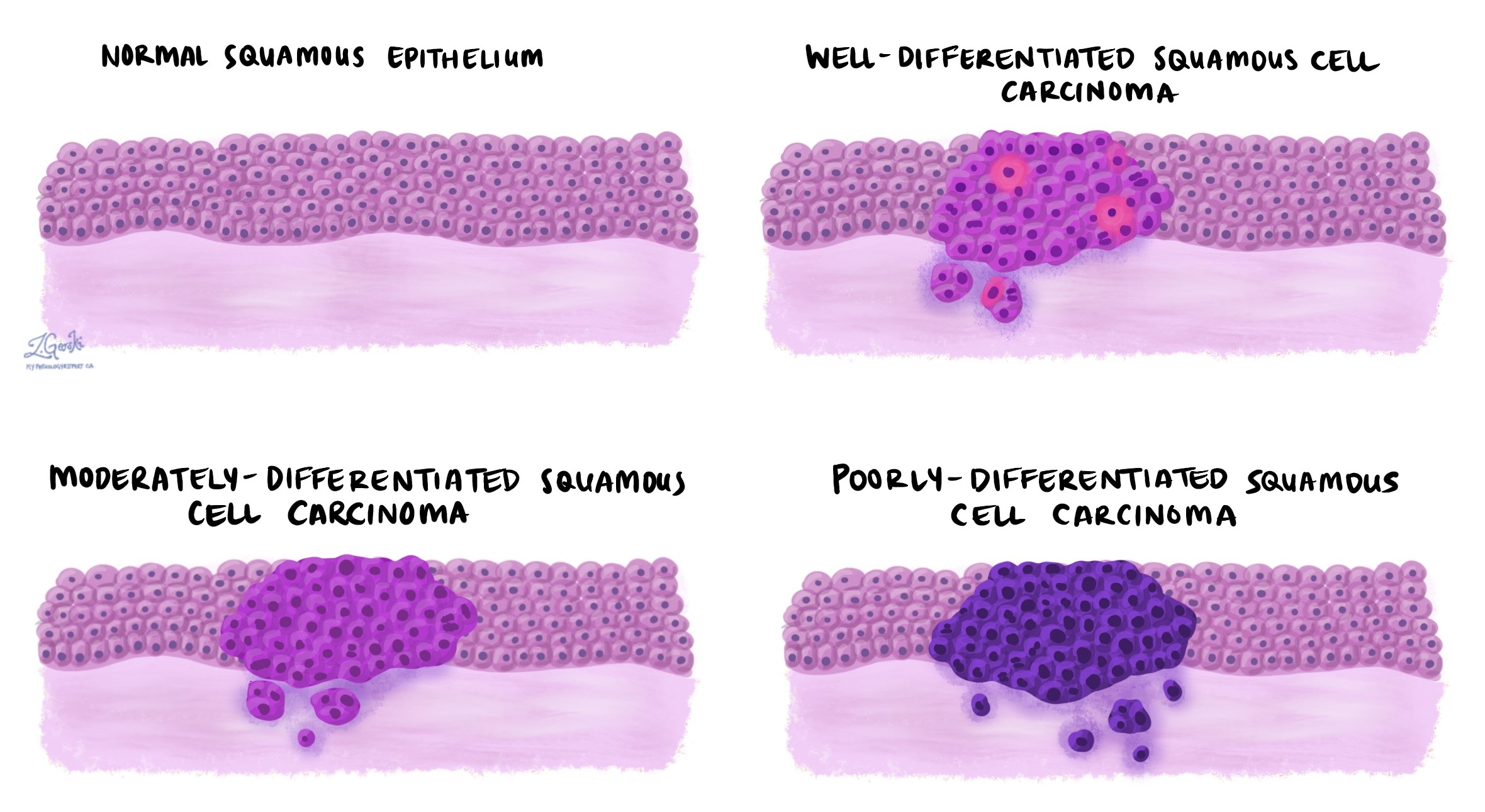
Grado del tumor
El grado del tumor describe qué tan anormales se ven las células cancerosas en comparación con las normales. células escamosas. También refleja la rapidez con la que es probable que el cáncer crezca y se propague.
-
Bien diferenciado (grado 1): Las células son muy similares a las células escamosas normales. Estos tumores tienden a crecer más lentamente y presentan un menor riesgo de diseminación.
-
Moderadamente diferenciado (grado 2): Las células tienen un aspecto diferente al normal, pero aún presentan características de las células escamosas. Estas presentan una tasa de crecimiento moderada y un riesgo moderado de recurrencia o propagación.
-
Pobremente diferenciado (grado 3): Las células presentan un aspecto muy anormal y pueden no parecerse en absoluto a las células escamosas. Estos tumores son más agresivos, tienen mayor probabilidad de diseminarse y, a menudo, requieren un seguimiento más estrecho y un tratamiento más agresivo.
El grado es importante para el pronóstico y ayuda a orientar las decisiones de tratamiento. Los tumores de mayor grado tienen mayor probabilidad de requerir terapia adicional, como radioterapia, después de la cirugía.
Carcinoma de células escamosas similar al queratoacantoma
Algunos CCE invasivos se parecen queratoacantomas, que son crecimientos en forma de cúpula que a veces pueden reducirse sin tratamiento. Sin embargo, el carcinoma espinocelular (CSE) similar al queratoacantoma se comporta como un cáncer y puede invadir tejidos más profundos. Debido a la imposibilidad de predecir su comportamiento, estos tumores se tratan como CSE y suelen extirparse quirúrgicamente.
Espesor del tumor y nivel de Clark
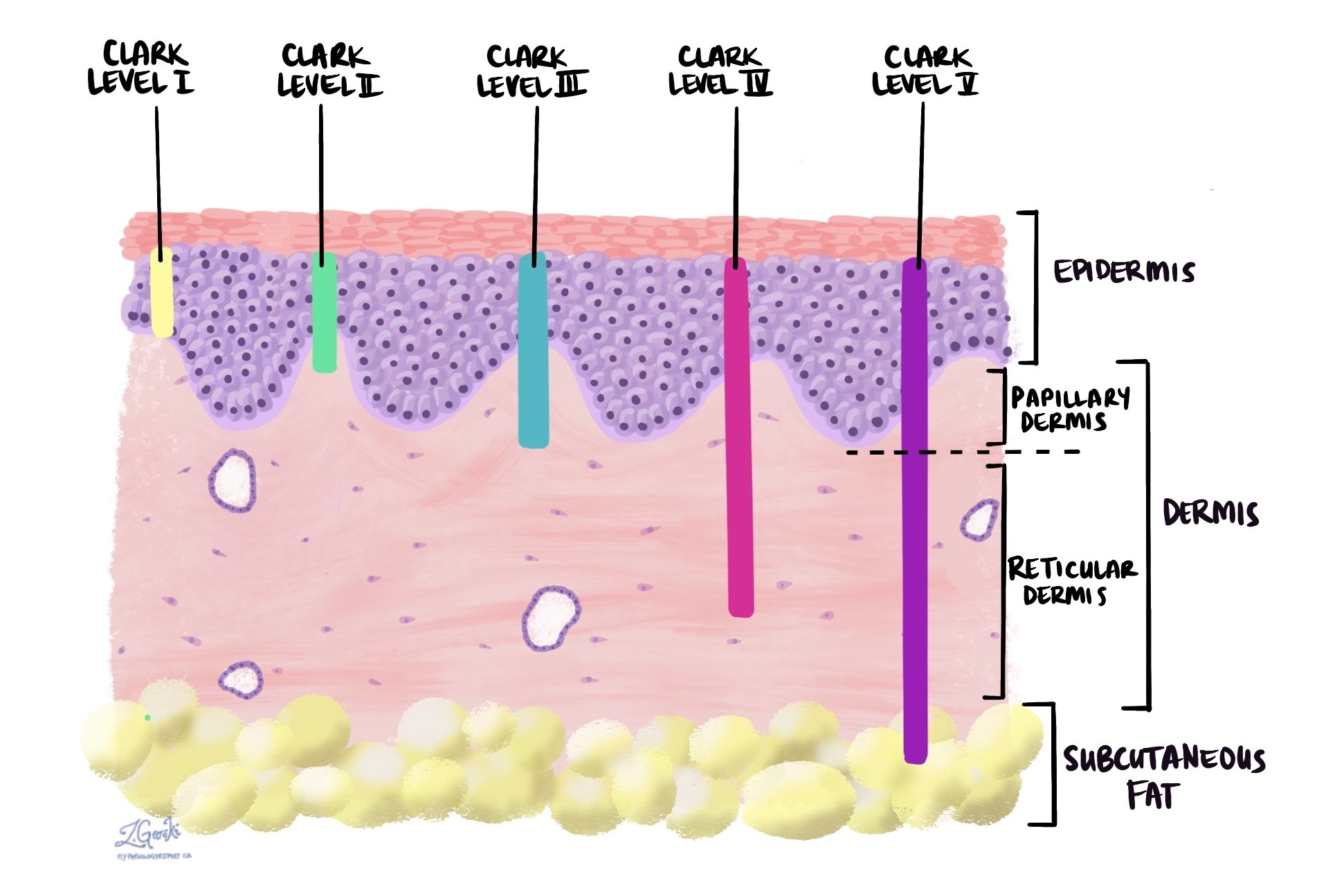
El grosor del tumor mide la extensión del cáncer desde la superficie de la piel hacia las capas más profundas. Un tumor con un grosor superior a 2 mm tiene mayor probabilidad de propagarse a los ganglios linfáticos o reaparecer después del tratamiento, por lo que se considera de mayor riesgo.

El nivel de Clark es otra forma de describir qué tan profundo ha crecido el tumor, utilizando las capas de la piel como puntos de referencia:
-
Nivel I: Sólo en la epidermis (in situ).
-
Nivel II: En la dermis superior (dermis papilar).
-
Nivel III: A través de la dermis papilar.
-
Nivel IV: Hacia la dermis inferior (dermis reticular).
-
Nivel V: En la grasa debajo de la piel (tejido subcutáneo).
Tanto el grosor del tumor como el nivel de Clark son importantes porque los tumores más profundos tienen mayores probabilidades de propagarse y pueden requerir una cirugía más extensa o tratamientos adicionales.
Invasión perineural
Invasión perineural (PNI) Significa que las células cancerosas crecen a lo largo o dentro de un nervio. Esto puede permitir que el cáncer se extienda más dentro del cuerpo y dificulta su extirpación completa con cirugía. Se asocia con un mayor riesgo de recurrencia y propagación, especialmente a estructuras críticas cercanas como el cerebro o la médula espinal cuando el cáncer se localiza en la cabeza o el cuello.
Cuando se detecta invasión perineural, el médico puede recomendar cirugía adicional o radioterapia.

Invasión linfovascular
Invasión linfovascular (LVI) significa que las células cancerosas han entrado en un vaso sanguíneo o canal linfático. Esto es importante porque le da al cáncer una ruta directa para propagarse a... ganglios linfáticos u órganos distantes.
Cuando hay invasión linfovascular, existe un mayor riesgo de metástasis y puede recomendarse un seguimiento más estrecho o un tratamiento adicional.

Márgenes
A margen Es el borde del tejido extirpado durante la cirugía. Los patólogos examinan los márgenes para ver si hay células cancerosas en el borde cortado.
-
Margen negativo: No hay células cancerosas en el borde. Es probable que el tumor se haya extirpado por completo, lo que reduce el riesgo de recurrencia.
-
Margen positivo: Las células cancerosas se encuentran en el borde. Esto significa que puede quedar algo de tumor y que suele ser necesario un tratamiento adicional, a menudo más cirugía.
El estado del margen es fundamental para determinar si la cirugía fue exitosa y si es necesario más tratamiento.

Extirpado completamente vs. extirpado de forma incompleta
Un tumor se extirpa por completo cuando se elimina todo el cáncer visible y los márgenes son negativos.
Un tumor se extirpa de forma incompleta cuando aún quedan células cancerosas en el borde del tejido extirpado. Esto aumenta el riesgo de recurrencia y suele requerir más cirugía u otros tratamientos.
Ganglios linfaticos
Ganglios linfaticos Son pequeños órganos inmunitarios que ayudan a filtrar sustancias nocivas. Las células cancerosas pueden llegar a los ganglios linfáticos a través de los canales linfáticos.
Si se extirpan los ganglios linfáticos, el informe patológico incluirá:
-
El número de nodos examinados.
-
El número que contenía células cancerosas.
-
El tamaño del grupo más grande de células cancerosas. Estos grupos a menudo se describen como depósitos tumorales.
Detectar cáncer en un ganglio linfático significa que el cáncer ha comenzado a propagarse. Esto puede cambiar el estadio del cáncer y afectar las recomendaciones de tratamiento.

Preguntas para hacerle a su médico
-
¿Me extirparon el tumor por completo?
-
¿Cuál fue el grado y grosor de mi tumor y cómo afecta eso a mi riesgo?
-
¿Hubo signos de invasión perineural o linfovascular?
-
¿Los márgenes contenían células cancerosas?
-
¿Necesito más cirugía o tratamiento adicional como radioterapia?
- ¿Con qué frecuencia debo regresar para controles de la piel?
-
¿Qué medidas puedo tomar para reducir el riesgo de sufrir cáncer de piel en el futuro?