di Jason Wasserman Dottore in Medicina e Chirurgia FRCPC
20 Giugno 2025
Adenocarcinoma mini-invasivo (MIA) L'adenocarcinoma minimamente invasivo è una forma precoce di tumore polmonare che si colloca al confine tra la forma non invasiva e quella invasiva. Viene definito "minimamente invasivo" perché, sebbene un piccolo numero di cellule tumorali abbia iniziato a crescere nel tessuto di supporto del polmone, l'area di invasione è molto limitata, non superiore a 5 millimetri. Il tumore deve avere una dimensione complessiva di 3 centimetri o inferiore. Oltre questo piccolo focolaio invasivo, le cellule tumorali crescono lungo le superfici interne degli alveoli polmonari con una crescita lepidica, senza distruggere la struttura polmonare sottostante. Se completamente rimosso chirurgicamente, l'adenocarcinoma minimamente invasivo è associato a un'ottima prognosi. Questo articolo vi aiuterà a comprendere i risultati del vostro referto istologico: cosa significa ogni termine e perché è importante per la vostra cura.
Quali sono le cause dell'adenocarcinoma minimamente invasivo?
La causa principale dell'adenocarcinoma minimamente invasivo è il fumo di tabacco. Il fumo espone i polmoni a sostanze chimiche nocive che danneggiano il DNA all'interno delle cellule polmonari, il che può eventualmente portare allo sviluppo del cancro. Tuttavia, l'adenocarcinoma minimamente invasivo si manifesta anche in persone che non hanno mai fumato; infatti, come altri adenocarcinomi polmonari in fase iniziale, è proporzionalmente più comune nei non fumatori rispetto ai tumori polmonari in stadio più avanzato.
Altri fattori di rischio includono:
- Esposizione al gas radon — Il radon è un gas radioattivo presente in natura che può accumularsi nelle case e negli edifici. L'esposizione prolungata è una causa riconosciuta di cancro ai polmoni.
- Rischi professionali — Il contatto prolungato con sostanze come amianto, polvere di silice o gas di scarico diesel in determinati ambienti di lavoro aumenta il rischio di sviluppare il cancro ai polmoni.
- Inquinamento atmosferico — L'esposizione prolungata all'inquinamento atmosferico esterno è associata a un modesto aumento del rischio di cancro ai polmoni.
- Fattori genetici — Alcune persone sono portatrici di alterazioni genetiche ereditarie che aumentano il rischio di sviluppare adenocarcinoma polmonare, sebbene ciò sia raro.
Quali sono i sintomi dell'adenocarcinoma mini-invasivo?
La maggior parte delle persone con adenocarcinoma minimamente invasivo non presenta sintomi al momento della diagnosi. Poiché il tumore è di piccole dimensioni e causa un danno minimo al tessuto polmonare circostante, in genere non ostruisce le vie aeree né provoca cambiamenti evidenti nella respirazione. La maggior parte dei casi viene scoperta incidentalmente, ovvero durante esami di diagnostica per immagini eseguiti per altri motivi, come una TAC toracica per una patologia non correlata, oppure identificata tramite screening per il tumore al polmone.
Raramente, possono manifestarsi sintomi come tosse persistente, lieve difficoltà respiratoria o fastidio al petto, soprattutto se il tumore si trova in prossimità delle vie aeree.
Quali sono le condizioni associate all'adenocarcinoma minimamente invasivo?
L'adenocarcinoma minimamente invasivo rientra in uno spettro ben definito di adenocarcinoma polmonare in fase iniziale, che progredisce attraverso stadi distinti. Comprendere questo spettro aiuta a spiegare come si sviluppa l'adenocarcinoma minimamente invasivo e perché la diagnosi precoce è importante.
- Iperplasia adenomatosa atipica (AAH) — Un agglomerato microscopico di cellule leggermente anomale che rivestono gli alveoli. L'AAH è considerata una lesione precancerosa in fase molto precoce e non è ancora un tumore.
- Adenocarcinoma in situ (AIS) — Si tratta di un tumore non invasivo in cui le cellule anomale sono confinate esclusivamente al rivestimento alveolare, senza invasione del tessuto polmonare circostante. L'AIS (adenoma alveolare invasivo) ha dimensioni pari o inferiori a 3 centimetri. Scopri di più sull'adenocarcinoma in situ del polmone.
- Adenocarcinoma minimamente invasivo (MIA) — Il passo successivo nello spettro. Il tumore è prevalentemente lepidico ma ora contiene un piccolo focolaio di invasione stromale: una minuscola area (5 millimetri o meno) in cui le cellule cancerose hanno perforato il rivestimento alveolare e hanno iniziato a crescere nel tessuto di supporto del polmone.
- Adenocarcinoma invasivo — Quando il focolaio invasivo supera i 5 millimetri o il tumore nel suo complesso supera i 3 centimetri, il cancro viene classificato come completamente invasivo. Scopri di più sull'adenocarcinoma invasivo del polmone.
La progressione lungo questo spettro non è inevitabile né rapida: molte lesioni iniziali rimangono stabili per anni, ma riconoscere e trattare l'MIA prima che progredisca in adenocarcinoma invasivo è l'obiettivo della diagnosi precoce e dello screening per il cancro al polmone.
Come viene fatta la diagnosi?
La diagnosi di adenocarcinoma minimamente invasivo può essere fatta solo dopo che l'intero tumore è stato rimosso chirurgicamente ed esaminato completamente. Un piccolo biopsia preso prima dell'intervento chirurgico — o un campione citologico di singole cellule — non è sufficiente per stabilire questa diagnosi, perché la conferma di MIA richiede il patologo per misurare l'intera estensione di qualsiasi invasione nell'intero tumore. Una biopsia pre-operatoria può mostrare caratteristiche sospette per adenocarcinoma in fase iniziale, ma la distinzione definitiva tra AIS, MIA e adenocarcinoma invasivo viene fatta solo sul campione chirurgico completo.
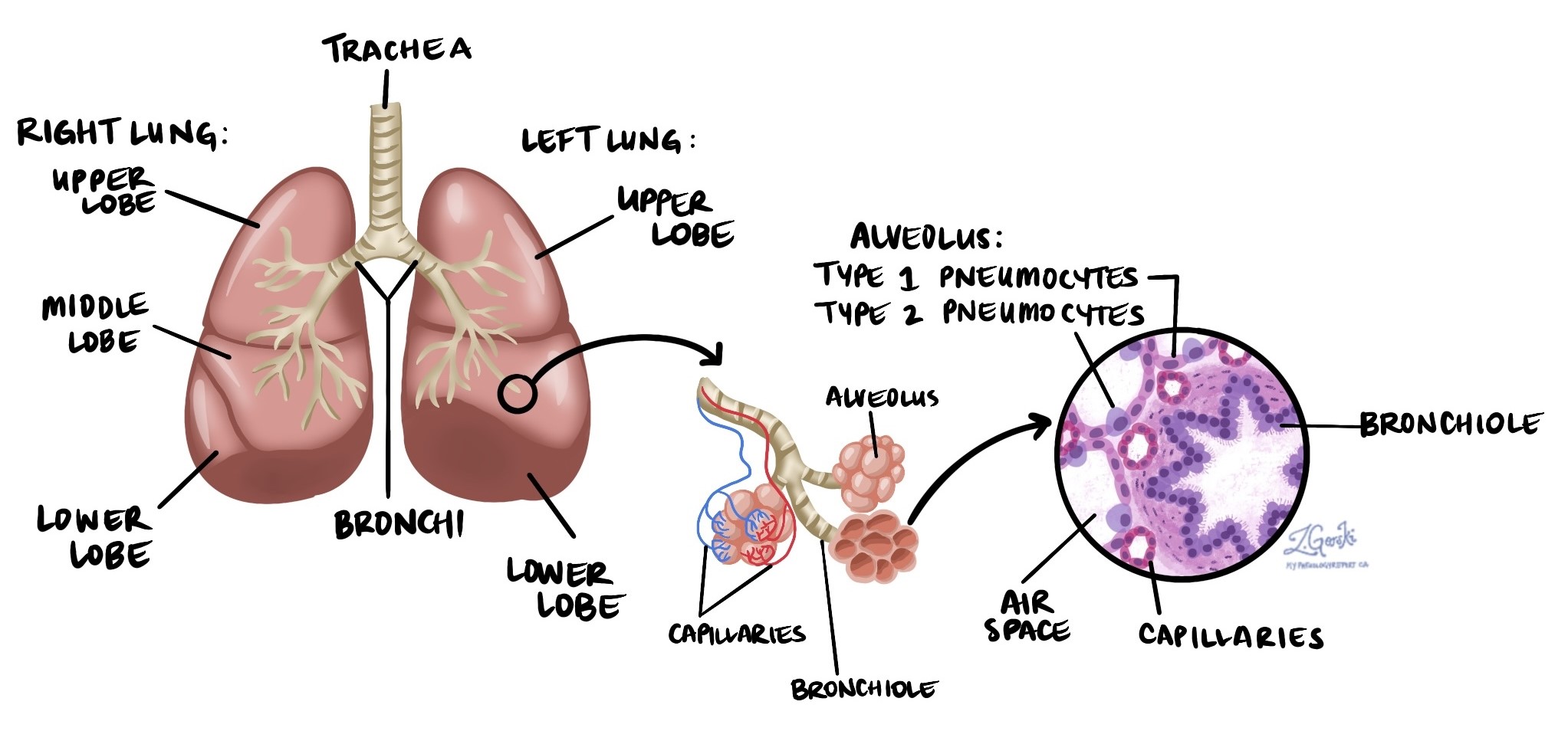
All'imaging, l'MIA si presenta tipicamente come un nodulo a vetro smerigliato, un'area sfumata e parzialmente opaca alla TC, spesso con una piccola componente solida al centro. La componente a vetro smerigliato corrisponde al pattern di crescita lepidico, mentre la componente solida corrisponde all'area di invasione. Un nodulo con un nucleo solido piccolo ma misurabile alla TC solleva il sospetto di MIA ed è uno dei motivi principali per cui i noduli polmonari in fase iniziale vengono monitorati attentamente o indirizzati alla resezione.
Al microscopio, il patologo identifica il caratteristico pattern di crescita lepidico – cellule tumorali che si diffondono lungo la superficie degli alveoli senza distruggere la struttura sottostante – e ricerca attentamente le aree in cui le cellule tumorali hanno invaso il tessuto polmonare circostante (denominata invasione stromale). Il patologo misura la dimensione maggiore di ogni focolaio invasivo utilizzando un oculare calibrato. Affinché la diagnosi di MIA sia applicabile, la dimensione totale del tumore deve essere pari o inferiore a 3 centimetri e la componente invasiva deve misurare pari o inferiore a 5 millimetri. Se sono presenti più focolai invasivi distinti, le loro misurazioni vengono sommate. L'immunoistochimica Le colorazioni – test di laboratorio che utilizzano anticorpi per rilevare proteine specifiche nelle cellule – possono essere utilizzate per confermare che le cellule sono di origine polmonare (in genere positive per TTF-1) e per aiutare a distinguere la MIA da altre condizioni che possono apparire simili al microscopio.
Una volta confermata la diagnosi, il medico disporrà degli esami di imaging di controllo per monitorare il tessuto polmonare rimanente e individuare eventuali nuove lesioni.
Grado istologico
L'adenocarcinoma minimamente invasivo è classificato come Grado 1 (ben differenziato) Secondo la classificazione WHO 2021 dei tumori toracici, questo riflette il suo modello di crescita prevalentemente lepidico, il modello meno aggressivo osservato nell'adenocarcinoma polmonare, combinato con un minimo focolaio di invasione. I tumori di grado 1 crescono lentamente e sono associati agli esiti più favorevoli tra gli adenocarcinomi polmonari. Poiché l'infiltrazione minima invasiva (MIA) è definita in parte dalla presenza di un'invasione limitata e di un modello prevalentemente lepidico, tutti i tumori che per definizione rientrano in questa categoria di grado più basso sono classificati come MIA.
Invasione linfovascolare
L'invasione linfovascolare (LVI) significa che le cellule tumorali sono state riscontrate all'interno dei vasi sanguigni o linfatici – i piccoli canali che trasportano la linfa – all'interno o in prossimità del tumore. Questi vasi possono fungere da vie di diffusione per le cellule tumorali verso altre parti del corpo.
- Invasione linfovascolare non identificata — Non si osservano cellule tumorali nei vasi sanguigni o linfatici in prossimità del tumore. Questo è un riscontro atteso e favorevole nella MIA.
- Invasione linfovascolare presente — Le cellule tumorali sono state riscontrate all'interno dei vasi sanguigni. Questo riscontro è estremamente insolito nel MIA (tumore invasivo minimamente invasivo): la sua presenza dovrebbe indurre l'anatomopatologo a riconsiderare se il tumore possa essere effettivamente classificato come minimamente invasivo o se giustifichi ulteriori prelievi. Se confermato, è associato a un rischio maggiore di metastasi.
Margini chirurgici
I margini chirurgici sono i bordi di taglio del tessuto rimosso durante l'intervento. L'anatomopatologo esamina tutti i margini al microscopio per determinare se il tumore è stato completamente asportato.
- Margine negativo — Non si osservano cellule cancerose sul margine di resezione del tessuto. Questo è il risultato più favorevole e indica che il tumore è stato asportato completamente.
- Margine ristretto — Le cellule tumorali sono presenti molto vicino al margine di resezione, ma non lo raggiungono. A seconda della distanza e del margine specifico interessato, potrebbe essere raccomandato o meno un ulteriore trattamento.
- Margine positivo — Sono presenti cellule tumorali sul bordo del taglio. Ciò solleva il sospetto che del tumore sia ancora presente e in genere porta a valutare la possibilità di un ulteriore intervento chirurgico o di radioterapia.
Linfonodi
Linfonodi I linfonodi sono piccole strutture che fanno parte del sistema immunitario e sono distribuite in tutto il torace. Durante un intervento chirurgico per il tumore al polmone, il chirurgo in genere rimuove i linfonodi da specifiche aree del polmone e della parte centrale del torace (chiamate stazioni linfonodali) e li invia separatamente all'anatomopatologo.
Il referto istologico descriverà il numero totale di linfonodi esaminati, la loro localizzazione e l'eventuale presenza di cellule tumorali. Nell'adenocarcinoma minimamente invasivo, il coinvolgimento dei linfonodi è estremamente raro: per definizione, se si riscontra la presenza di cellule tumorali nei linfonodi, il tumore non può essere classificato come minimamente invasivo e deve essere stadificato come un tumore in stadio più avanzato. Ciononostante, il prelievo di campioni linfonodali viene eseguito di routine durante l'intervento chirurgico per confermare l'assenza di metastasi e garantire una stadiazione accurata.
Stadio patologico (pTNM)
L'adenocarcinoma minimamente invasivo viene classificato utilizzando il sistema TNM, basato sui criteri dell'ottava edizione dell'AJCC. La categoria T descrive il tumore stesso, la categoria N descrive se sono coinvolti i linfonodi e la categoria M descrive se il tumore si è diffuso ad organi distanti. Lo stadio M viene determinato mediante diagnostica per immagini piuttosto che tramite l'esame istologico del campione e in genere non viene riportato nel referto istologico post-operatorio.
Stadio del tumore (pT)
- pT1mi — Il tumore ha dimensioni pari o inferiori a 3 centimetri e presenta un modello di crescita prevalentemente lepidico con una componente invasiva di 5 millimetri o inferiore. Tutti gli adenocarcinomi minimamente invasivi sono classificati come pT1mi per definizione.
Stadio nodale (pN)
- pNX — I linfonodi non sono stati esaminati.
- pN0 — Non sono state riscontrate cellule tumorali in nessuno dei linfonodi esaminati. Questo è il risultato atteso nella MIA.
- pN1 — Cellule tumorali riscontrate nei linfonodi all'interno del polmone o in prossimità delle vie aeree principali sullo stesso lato del torace (stazioni 10-14).
- pN2 — Cellule tumorali riscontrate nei linfonodi della parte centrale del torace, dallo stesso lato (stazioni 4-9).
- pN3 — La presenza di cellule tumorali nei linfonodi del lato opposto del torace o nella parte inferiore del collo indica una malattia linfonodale in stadio avanzato.
Il riscontro di pN1, pN2 o pN3 in un tumore che altrimenti appare MIA dovrebbe indurre a una revisione della diagnosi, poiché il coinvolgimento linfonodale è incompatibile con la classificazione MIA.
Qual è la prognosi?
Migliori prognosi Per l'adenocarcinoma minimamente invasivo, la prognosi è eccellente. Quando il tumore viene completamente rimosso con margini chirurgici negativi, il tasso di sopravvivenza a cinque anni specifico per la malattia è praticamente del 100%, il che significa che quasi nessun paziente muore a causa dell'adenocarcinoma minimamente invasivo dopo una resezione riuscita. Questo risultato è paragonabile a quello dell'adenocarcinoma in situ e riflette il potenziale invasivo molto limitato dell'adenocarcinoma minimamente invasivo.
I fattori importanti per la prognosi includono:
- Rimozione chirurgica completa — Il raggiungimento di margini negativi su tutti i bordi di resezione è il fattore più importante. Un margine positivo o molto vicino può portare alla raccomandazione di un ulteriore intervento chirurgico o di radioterapia.
- Conferma della classificazione di disperso in azione — La prognosi eccellente si applica in particolare quando la componente invasiva misura 5 millimetri o meno e il tumore è di 3 centimetri o meno. I tumori che superano queste soglie vengono riclassificati come adenocarcinomi invasivi e comportano un rischio maggiore di recidiva.
- Assenza di invasione linfovascolare e di malattia linfonodale — La presenza di uno qualsiasi di questi elementi sarebbe insolita in un caso di MIA reale e modificherebbe la prognosi e la stadiazione.
- Rischio di ulteriori tumori polmonari — I pazienti che sviluppano MIA presentano un rischio leggermente maggiore di sviluppare ulteriori adenocarcinomi polmonari in fase iniziale nel tempo, motivo per cui è importante sottoporsi a controlli di imaging periodici dopo il trattamento.
Cosa succede dopo la diagnosi?
L'intervento chirurgico per la rimozione completa del tumore è il trattamento primario e solitamente l'unico necessario per l'adenocarcinoma minimamente invasivo. La chemioterapia e la radioterapia non sono indicate per l'adenocarcinoma minimamente invasivo una volta che questo è stato completamente asportato.
Il tipo di intervento chirurgico dipende dalle dimensioni del tumore, dalla sua localizzazione e dalla funzionalità polmonare generale del paziente. Per i tumori piccoli e periferici, di solito è sufficiente una resezione a cuneo (rimozione di un segmento di polmone a forma di cuneo contenente il tumore) o una segmentectomia (rimozione di un segmento anatomico definito di polmone). Per i tumori in posizioni meno favorevoli, può essere preferibile una lobectomia (rimozione di un intero lobo polmonare) per ottenere margini adeguati. Le tecniche chirurgiche mini-invasive, tra cui la chirurgia toracoscopica video-assistita (VATS), sono comunemente utilizzate e sono associate a tempi di recupero più brevi rispetto alla chirurgia a cielo aperto. La scelta dell'approccio chirurgico viene effettuata dal chirurgo toracico in consultazione con l'équipe medica che si occupa del paziente.
Dopo l'intervento chirurgico, si raccomanda in genere una TAC toracica periodica, solitamente annuale, per monitorare il polmone rimanente e individuare la comparsa di nuovi noduli a vetro smerigliato o altre anomalie. Poiché i pazienti con MIA presentano un certo rischio di sviluppare ulteriori tumori polmonari in fase iniziale, la sorveglianza a lungo termine è considerata importante anche dopo un trattamento efficace. La durata e la frequenza dei controlli saranno stabilite dal team medico in base alle specifiche esigenze del paziente.
I test sui biomarcatori molecolari, come ad esempio la ricerca di mutazioni del gene EGFR o di riarrangiamenti del gene ALK, non vengono eseguiti di routine nell'adenocarcinoma minimamente invasivo, poiché in questa fase non è indicata alcuna terapia mirata adiuvante o immunoterapia. Un'eccezione si verifica quando un paziente presenta tumori polmonari multipli contemporaneamente: in tal caso, il confronto dei profili molecolari di ciascun tumore può aiutare l'anatomopatologo e l'oncologo a determinare se i tumori si sono sviluppati indipendentemente o rappresentano una metastasi da un singolo tumore, il che influisce sulla stadiazione e sulle decisioni terapeutiche.
Si raccomanda vivamente di smettere di fumare, ove possibile. Smettere di fumare riduce il rischio di sviluppare ulteriori tumori polmonari e migliora la salute cardiovascolare e respiratoria in generale.
Domande da porre al medico
- Il tumore è stato rimosso completamente? E quali erano i margini chirurgici?
- È stata misurata la componente invasiva e, in tal caso, quali erano le sue dimensioni?
- La diagnosi è confermata come adenocarcinoma minimamente invasivo, oppure potrebbe essere riclassificata come adenocarcinoma invasivo?
- Sono stati esaminati i linfonodi? Qualcuno di essi conteneva cellule tumorali?
- Il mio referto istologico ha evidenziato un'invasione linfovascolare?
- Qual è il mio stadio patologico e cosa significa pT1mi?
- Sono necessari trattamenti aggiuntivi dopo l'intervento?
- Che tipo di esami di imaging di controllo sono raccomandati e per quanto tempo?
- Sono a rischio di sviluppare altri tumori polmonari e quali sintomi dovrebbero indurmi a contattarvi?
- Dovrei essere iscritto a un programma ufficiale di sorveglianza per il tumore al polmone?
- Smettere di fumare influisce sul rischio di sviluppare un nuovo tumore al polmone? Potete indicarmi delle risorse che possano aiutarmi?


