di Jason Wasserman Dottore in Medicina e Chirurgia FRCPC
25 Febbraio 2026
Melanoma della mucosa della cavità nasale e dei seni paranasali è un cancro raro e aggressivo che deriva da melanociti, le cellule che producono il pigmento (melanina), che rivestono il naso e i seni paranasali.
La cavità nasale è lo spazio dietro il naso attraverso il quale l'aria passa nei polmoni. I seni paranasali sono spazi pieni d'aria nelle ossa intorno al naso, inclusi i seni mascellari, etmoidali, frontali e sfenoidali.
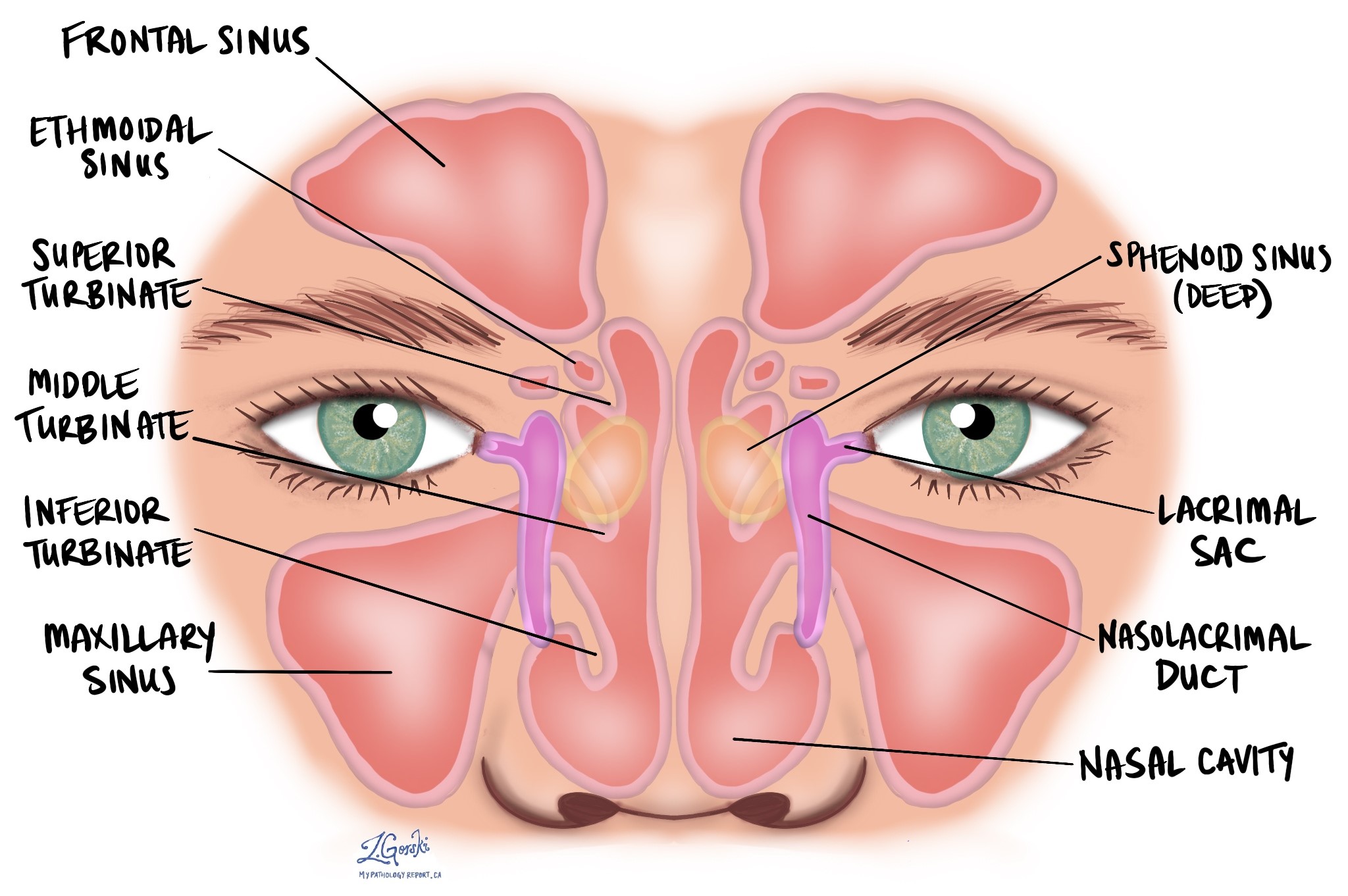
I melanociti sono normalmente presenti in piccole quantità all'interno del rivestimento mucoso di queste aree. Quando queste cellule crescono in modo incontrollato e formano un maligno tumore, la condizione è chiamata melanoma mucoso.
a differenza di melanoma cutaneo, il melanoma delle mucose non è associato all'esposizione al sole.
Quanto è comune il melanoma delle mucose in questa sede?
Il melanoma delle mucose della testa e del collo è raro. Circa l'80% dei melanomi delle mucose della testa e del collo si sviluppa nella cavità nasale o nel seno mascellare. Tuttavia, nel complesso, questo tumore rappresenta meno dell'1% di tutti i melanomi.
Colpisce più comunemente gli anziani ed è rara nei giovani. Non ci sono prove concrete che colpisca un sesso o una razza più di un altro.
Quali sono le cause del melanoma della mucosa?
La causa esatta del melanoma mucoso della cavità nasale e dei seni paranasali non è del tutto chiara. A differenza del melanoma cutaneo, il melanoma mucoso non è associato alle radiazioni ultraviolette. Non esiste inoltre alcuna correlazione comprovata con il consumo di tabacco, l'alcol, l'esposizione a sostanze chimiche o le infezioni virali.
Alcuni tumori possono insorgere in aree di pigmentazione mucosale preesistente (melanosi mucosale), ma molti si sviluppano senza un chiaro precursore. Il melanoma mucosale ha un profilo genetico distinto che differisce dal melanoma cutaneo.
Quali sintomi possono manifestarsi?
I sintomi del melanoma mucoso nella cavità nasale e nei seni paranasali sono spesso aspecifici e possono assomigliare a infezioni dei seni paranasali o condizioni infiammatorie. Questo può ritardare la diagnosi.
I sintomi comuni includono:
-
Ostruzione o congestione nasale.
-
Epistassi ricorrenti.
-
Secrezione nasale, che può essere macchiata di sangue.
-
Pressione facciale o fastidio ai seni paranasali.
All'esame endoscopico, il tumore può apparire come una massa carnosa, simile a un polipo. Può essere pigmentato di scuro, ma fino alla metà dei tumori non presenta pigmento visibile e può apparire rosa o grigio.
In alcuni casi, al momento della diagnosi, i pazienti possono presentare linfonodi ingrossati. Può essere presente anche una diffusione a distanza.
Come si fa questa diagnosi?
Il processo diagnostico di solito inizia quando una massa sospetta viene identificata durante l'endoscopia nasale o l'imaging. biopsia del tessuto anomalo viene eseguito e la diagnosi viene fatta dopo l'esame microscopico da un patologo.
La diagnosi è confermata quando le cellule maligne mostrano evidenza di differenziazione melanocitaria, ovvero producono melanina o esprimono proteine correlate ai melanociti.
Caratteristiche microscopiche
Al microscopio, il melanoma mucoso mostra cellule tumorali altamente atipiche, la cui forma può variare. Le cellule possono essere epitelioidi (grandi e poligonali), fusiformi, rotonde, trasparenti, plasmacitoidi o indifferenziate. Spesso nello stesso tumore sono presenti più tipi cellulari.
Il tumore può crescere in strati, nidi o fasci di cellule allungate. L'invasione del tessuto connettivo sottostante è comune. I tumori in stadio avanzato possono invadere la cartilagine o l'osso.
Il rivestimento superficiale può mostrare melanociti anomali che si diffondono verso l'alto nell'epitelio (diffusione pagetoide) o disposti lungo lo strato basale (crescita lentigginosa). Le figure mitotiche sono solitamente numerose e possono apparire anomale. Sono comuni le aree di necrosi.
Fino al 50% dei tumori può non avere pigmento visibile (melanoma amelanotico), rendendo la diagnosi più difficile.
L'immunoistochimica
L'immunoistochimica è un test di laboratorio che utilizza anticorpi per rilevare proteine specifiche all'interno delle cellule tumorali. Questo test è particolarmente importante nei tumori amelanotici.
Le cellule tumorali del melanoma delle mucose esprimono tipicamente marcatori melanocitari, tra cui S100, SOX10, HMB45, Melan-A (MART1), tirosinasi e MITF. Poiché nessun singolo marcatore è completamente sensibile, viene utilizzato un pannello di marcatori. Questi test aiutano a distinguere il melanoma delle mucose da altri tumori che possono apparire simili.
Studi di imaging
Gli studi di diagnostica per immagini vengono utilizzati per determinare fino a che punto il tumore si è diffuso localmente e se si è diffuso ai linfonodi o ad organi distanti.
La TAC aiuta a individuare la distruzione ossea ed è importante per la pianificazione chirurgica.
La risonanza magnetica (RM) fornisce una migliore visualizzazione dei tessuti molli ed è particolarmente utile per valutare l'invasione dell'orbita (orbita oculare), del cervello o delle strutture circostanti. La risonanza magnetica con mezzo di contrasto è il metodo di imaging preferito per rilevare metastasi cerebrali.
La PET-TC può essere eseguita per valutare i linfonodi e rilevare metastasi a distanza. I melanomi delle mucose sono spesso molto attivi alla PET.
I risultati delle indagini di diagnostica per immagini vengono combinati con i risultati dell'esame istologico per determinare lo stadio del tumore e orientare la pianificazione del trattamento.
Sottotipi di melanoma delle mucose
Un sottotipo è una forma specifica di tumore che condivide le caratteristiche principali della malattia nel suo complesso, ma presenta caratteristiche microscopiche distinte. L'identificazione di un sottotipo può fornire informazioni aggiuntive sul comportamento del tumore.
Melanoma lentigginoso mucoso
Questo sottotipo presenta melanociti anomali che si diffondono linearmente lungo lo strato basale dell'epitelio. Questo modello di crescita è comune nel melanoma nasosinusale.
Melanoma nodulare
Questo sottotipo forma una massa nodulare più compatta e può mostrare un coinvolgimento superficiale minimo (in situ). Spesso è profondamente invasivo al momento della diagnosi.
Melanoma mucoso desmoplastico
Questo raro sottotipo è costituito principalmente da cellule tumorali fusiformi all'interno di tessuto fibroso denso. Può essere privo di pigmento visibile e può assomigliare ad altri tumori a cellule fusiformi. L'invasione perineurale è spesso presente. Per la diagnosi sono spesso necessari test immunoistochimici approfonditi.
Profondità di invasione
La profondità dell'invasione descrive fino a che punto il tumore si è diffuso nei tessuti circostanti.
Al microscopio, i patologi valutano la profondità di estensione del tumore sotto il rivestimento superficiale e se invade la cartilagine, l'osso o le strutture adiacenti. Anche gli esami di diagnostica per immagini come la TC e la RM aiutano a valutare l'estensione dell'invasione locale.
Tuttavia, a differenza del melanoma cutaneo, spessore del tumore (profondità di Breslow) non viene utilizzata per la stadiazione del melanoma delle mucose. La maggior parte dei melanomi delle mucose della testa e del collo è considerata avanzata (T3 o T4) al momento della diagnosi secondo gli attuali sistemi di stadiazione a causa del suo comportamento aggressivo.
Pertanto, sebbene la profondità dell'invasione sia documentata, lo stadio complessivo dipende maggiormente dall'estensione locale e dalla diffusione ai linfonodi o agli organi distanti.
Linfonodi e stadio nodale
Linfonodi sono piccoli organi immunitari collegati da vasi linfatici. Le cellule tumorali possono diffondersi ai linfonodi attraverso questi vasi.
I linfonodi possono essere valutati mediante imaging, biopsia o asportazione chirurgica. Nel referto istologico, i linfonodi sono descritti come:
-
Positivo, se sono presenti cellule cancerose.
-
Negativo, se non vengono trovate cellule cancerose.
Il numero di linfonodi positivi aiuta a determinare lo stadio linfonodale. Il coinvolgimento dei linfonodi è associato a un rischio maggiore di diffusione a distanza e a una prognosi peggiore.
Al momento della diagnosi, circa il 20% dei pazienti può presentare metastasi linfonodali.
Invasione perineurale
Invasione perineurale (PNI) significa che le cellule tumorali crescono lungo o attorno a un nervo. Questo è comune nel melanoma delle mucose ed è considerato un segno ad alto rischio perché indica una diffusione locale aggressiva.
biomarkers
I biomarcatori sono proteine o alterazioni genetiche presenti nelle cellule tumorali che possono aiutare a orientare le decisioni terapeutiche. Nel melanoma mucoso della cavità nasale e dei seni paranasali, il test dei biomarcatori viene spesso eseguito in caso di malattia avanzata o metastatica per identificare potenziali opzioni di terapia mirata o immunoterapia.
KIT
KIT è un gene che regola la crescita cellulare. Le mutazioni di KIT sono più comuni nel melanoma delle mucose rispetto al melanoma cutaneo. Se una mutazione di KIT viene identificata tramite test molecolari, può essere presa in considerazione una terapia mirata mirata a KIT.
Le mutazioni KIT vengono rilevate mediante test genetici molecolari su tessuto tumorale. I risultati vengono riportati come mutazione rilevabile o nessuna mutazione identificata. La mutazione specifica può essere descritta.
FRATELLO
BRAF è un gene coinvolto nella segnalazione cellulare. Le mutazioni di BRAF sono meno comuni nel melanoma delle mucose rispetto al melanoma cutaneo. Se presenti, alcune terapie mirate potrebbero essere efficaci.
Le mutazioni di BRAF vengono identificate mediante test molecolari. Il referto indicherà se la mutazione è presente e potrebbe specificarne il tipo.
PD-L1
PD-L1 è una proteina che aiuta le cellule tumorali a sfuggire al sistema immunitario. I tumori che esprimono PD-L1 potrebbero rispondere meglio all'immunoterapia.
Il PD-L1 viene testato mediante immunoistochimica. I risultati sono generalmente riportati come percentuale di cellule tumorali che presentano colorazione o utilizzando un sistema di punteggio. Un'espressione più elevata può aumentare la probabilità di risposta agli inibitori dei checkpoint immunitari.
Prognosi
Il melanoma delle mucose nasali e dei seni paranasali è un tumore aggressivo. Il tasso di sopravvivenza globale a 5 anni varia dal 20% al 50% circa.
La prognosi dipende dalle dimensioni del tumore, dall'estensione dell'invasione locale, dal coinvolgimento linfonodale e dalla presenza di metastasi a distanza. I tumori confinati alla cavità nasale possono avere esiti migliori rispetto a quelli che coinvolgono strutture più profonde dei seni paranasali.
L'asportazione chirurgica è il trattamento primario. La radioterapia può migliorare il controllo locale. Nei casi avanzati, possono essere prese in considerazione la terapia mirata e l'immunoterapia.
Domande da porre al medico
-
Il tumore si è diffuso ai linfonodi o ad organi distanti?
-
Ha invaso strutture vicine come l'osso o l'orbita?
-
Sono stati eseguiti test sui biomarcatori?
-
Sono un candidato per la terapia mirata o l'immunoterapia?
-
In che fase mi trovo e cosa significa questo per il mio trattamento?


