ジェイソン・ワッサーマン医学博士(FRCPC)とズザンナ・ゴルスキー医学博士(FRCPC)
2026 年 5 月 14 日
高悪性度扁平上皮内病変(HSIL) 子宮頸がんは、感染によって引き起こされる前がん状態です。 ヒトパピローマウイルス(HPV)これは、ウイルスに感染して変化した扁平上皮細胞で構成されています。これらの異常な細胞は、 変換ゾーン子宮頸部では、腺細胞が徐々に扁平上皮細胞に置き換わる部分です。HSILは癌ではありませんが、時間の経過とともに子宮頸癌の一種に進行する可能性があるため、深刻な前癌病変とみなされています。 HPV関連扁平上皮がん 治療しなければ。
HSILの別名は 子宮頸部上皮内腫瘍(CIN)CINは重症度に基づいてCIN1、CIN2、CIN3の3つのレベルに分けられます。HSILはCIN2とCIN3に相当し、これらは高度変化とみなされます。低グレードのCIN1は 低悪性度扁平上皮内病変(LSIL) そして、全く異なる挙動を示します。この記事では、病理報告書に記載されている所見を理解するのに役立ちます。各用語の意味と、それがあなたの治療にとってなぜ重要なのかを説明します。
HSIL の原因は何ですか?
HSILは持続感染によって引き起こされる 高リスク型のHPVHPVは、性行為を含む皮膚接触によって感染する非常に一般的なウイルスです。HSILや子宮頸がんに最も関連が深い高リスク型には、HPV16とHPV18のほか、HPV31、33、45、52、58などがあります。これらのウイルスは、正常な細胞増殖を制御するシステムを阻害するタンパク質を産生し、時間の経過とともに扁平上皮細胞の異常増殖を引き起こす可能性があります。
ほとんどのHPV感染はHSIL(高度扁平上皮内病変)には至りません。大多数の人では、免疫系が1~2年以内にウイルスを排除し、細胞の変化もそれに伴って解消します。感染が子宮頸部に長期間持続し、前癌病変を引き起こすのはごく一部のケースのみです。持続感染とHSILへの進行を起こりやすくする要因はいくつかあります。
- 高リスク型HPVの持続感染 — 2年以上続く感染症は、HSIL(高度扁平上皮内病変)の最も重要な危険因子である。
- 免疫力の低下 — HIV感染、臓器移植、長期免疫抑制療法などの病状は、体内からウイルスを排除することをより困難にする。
- 喫煙 — 喫煙は子宮頸部細胞を損傷し、HPV関連の変化を受けやすくする。
- 経口避妊薬の長期使用 — いくつかの研究では、わずかなリスク増加との関連が指摘されている。
- 定期的な子宮頸がん検診の欠如 — スクリーニング検査を受けなければ、前がん病変は何年も発見されないままになる可能性がある。
症状は何ですか?
HSIL(高度扁平上皮内病変)のほとんどの人は無症状です。HSILの異常細胞は子宮頸部の表面粘膜に限局しており、深部組織に浸潤しないため、通常は出血、痛み、おりものなどの症状は現れません。そのため、HSILはほとんどの場合、症状によるものではなく、定期的な子宮頸がん検診で発見されます。
症状が現れる場合、異常な膣出血(性交後や生理期間以外の出血など)、水っぽいまたは血の混じった異常な膣分泌物、骨盤の不快感などが含まれることがありますが、骨盤痛はまれです。これらの症状はHSILに特有のものではなく、他の多くの軽度の疾患でも起こり得ます。HSIL自体は目立った症状を引き起こすことはまれであるため、定期的な検査が重要です。 パップテスト そして、HPV検査は、病気が進行する前に発見するための最も信頼できる方法であり続けている。
診断はどのように行われますか?
HSILは、パップテストで扁平上皮細胞に異常が見られた場合、または HPV検査 高リスク型の場合は陽性です。どちらの結果が出ても、次のステップは通常コルポスコピーです。コルポスコープと呼ばれる拡大鏡を使って子宮頸部を検査し、医師が子宮頸部の表面を詳しく観察します。コルポスコピーでは、小さな組織サンプルが採取されます。 生検 異常が疑われる部位から採取した検体を検査のために検査室に送ります。また、子宮頸管内から子宮頸管掻爬と呼ばれる2つ目の検体を採取し、コルポスコープでは完全には確認できない変化を調べることもあります。
顕微鏡で見ると、 病理学者 子宮頸部の表面の内膜( 上皮)は異常な扁平上皮細胞に置き換わっています。HSILでは、異常細胞は上皮の厚さの少なくとも3分の2にまで広がり、健康な扁平上皮細胞に見られる正常な成熟を欠いています。
診断を裏付けるために、追加の検査が行われることがよくあります。タンパク質染色と呼ばれる p16、 によって演奏された 免疫組織化学高リスクHPVに感染した細胞はこのタンパク質を大量に産生するため、HSILではほぼ常に強く連続した「ブロック型」染色が見られます。この染色パターンはHSILの診断を裏付け、顕微鏡下で類似した外観を示すLSILやその他の病態との鑑別に役立ちます。診断が不確かな場合は、 in situ ハイブリダイゼーション (ISH) また、細胞内部のHPV遺伝物質を直接検出するためにも使用でき、異常細胞がHPVによって引き起こされているかどうかを確認し、場合によっては特定のHPV型を特定することもできます。
HSIL は顕微鏡で見るとどのように見えるでしょうか?
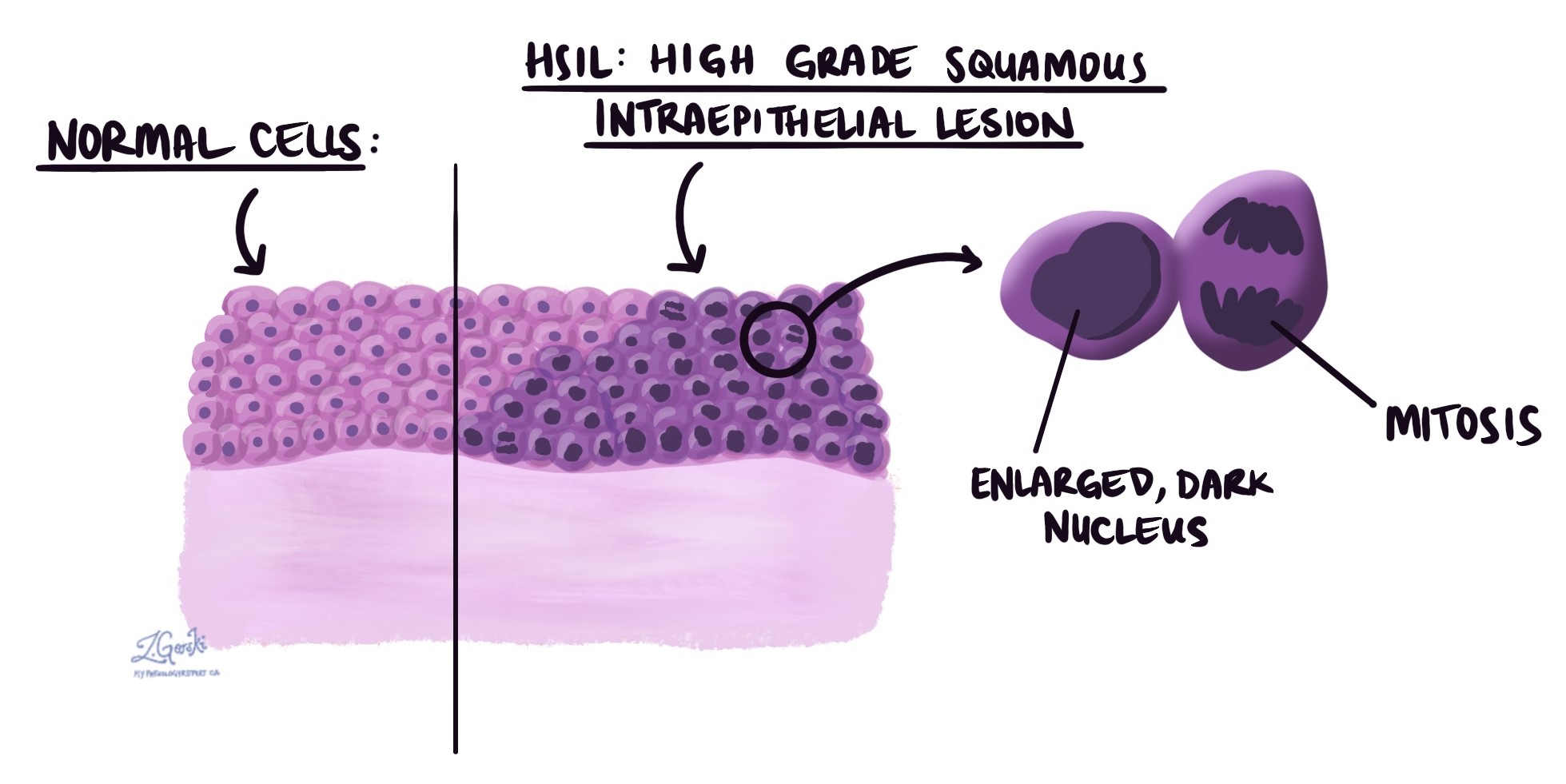
顕微鏡下では、HSILは正常よりも暗く大きい異常な扁平上皮細胞で構成され、子宮頸部表面上皮の上部3分の2または全層を占めています。これらの細胞は上皮内に留まり、より深い組織に浸潤していないため、HSILは癌ではなく前癌病変とみなされます。病理医がHSILを認識するのに役立つ特徴がいくつかあります。
- 暗く肥大した核 — 細胞核(遺伝物質を含む細胞の部分)が通常よりも濃く見える現象で、これを過染性と呼ばれる。
- 正常な成熟の喪失 — 健康な扁平上皮細胞は、表面に向かうにつれて次第に扁平化し、成熟していく。HSIL(高度扁平上皮内病変)では、この秩序だった成熟過程が失われ、未熟な細胞が上皮の奥深くまで伸びてしまう。
- 核と細胞質の比率が高い — 細胞は核の大きさに比べて細胞質(細胞体)が少ないため、全体的に暗く、密集した印象を与える。
- 多くの有糸分裂像 — 有糸分裂像 (分裂中の細胞)は多数存在し、しばしば異型分裂像と呼ばれる異常な形態も含まれる。これらの分裂細胞の多くは、本来分裂細胞が存在するべき上皮の下部3分の1より上部に見られる。
- 時折見られるコイロサイト — コイロサイト 核の形状が不規則で、核の周囲に透明な空間(または「ハロー」)が見られる細胞は、HPV感染によって引き起こされます。これらはLSILに典型的ですが、HSILにも見られることがあります。
HSILとLSILの違いは何ですか?
HSILとLSILはどちらも子宮頸部のHPV感染によって引き起こされますが、顕微鏡下での細胞の外観、自然治癒の可能性、および治療法が異なります。
LSIL(CIN1に相当)は、異常な扁平上皮細胞が上皮の下部3分の1に限局している軽度の変化です。LSILが癌に進行するリスクは低く、ほとんどの場合、免疫系が基礎疾患であるHPV感染を排除するにつれて自然に治癒します。そのため、LSILは通常、即時治療ではなく、綿密な経過観察によって管理されます。
HSIL(CIN2およびCIN3に相当)は、異常細胞が上皮の少なくとも3分の2に及ぶ高度変化です。HSILは自然治癒する可能性がはるかに低く、放置すると時間とともに子宮頸がんへと進行するリスクが非常に高くなります。このようなリスクがあるため、生検でHSILが確認された場合、異常部位を切除するのが標準的な治療法となります。
手術マージン
A マージン 切除縁とは、切除手術中に除去された組織の切断端のことです。手術後、病理医は顕微鏡で切除縁を検査し、HSIL細胞が切除縁に存在するかどうかを判定します。切除縁は、ループ電気外科切除術(LEEP)や円錐切除などの切除検体でのみ報告されます。病変全体を切除することを目的としていないパップテストや小生検では報告されません。
- マイナスマージン — 組織の切断端にはHSIL細胞は認められません。この結果は、異常部位が完全に除去されたことを示唆しており、最も安心できる結果です。
- プラスのマージン — HSIL細胞は切除縁に存在します。これは、異常細胞が子宮頸部に残存している可能性があり、HSILの再発リスクが高まることを意味し、婦人科チームは再切除またはより綿密な経過観察について検討する必要があります。
子宮頸部切除標本では、3つの切除縁部位が評価される。
- 子宮頸管内縁 — 検体の内側の縁、子宮に最も近い部分。この縁に異常細胞が存在すると、子宮頸管の奥深くに残存し、その後のスクリーニング検査で検出が困難になる可能性があるため、異常細胞の存在は特に重要である。
- 外頸部縁 — 検体の外縁部、膣に最も近い部分。
- 間質縁 — 切除された組織の下にある子宮頸部の壁に相当する、深縁。
予後とは何ですか?
治療を行えば、HSILの予後はほとんどの場合良好です。大多数の患者は1回の切除手術で治癒し、異常組織が除去されると子宮頸がんへの進行リスクは大幅に低下します。病理報告書には、再発または進行の可能性に影響を与えるいくつかの特徴があります。
- 切除後のマージン状態 — 切除断端陰性の場合、再発率は低く、治療後数年間で一般的に5~10%程度です。切除断端陽性、特に子宮頸管内縁部における陽性の場合、残存病変または再発のリスクが著しく高くなります。
- 治療後のHPVの消失 — 治療後6~12ヶ月後のHPV検査で陰性となることは、基礎疾患であるHPV感染が治癒し、再発リスクが低いことを示す最も有力な指標の一つです。治療後もHPV感染が持続することは、再発の最も重要な予測因子となります。
- 病変のグレード — 治療を受けない場合、CIN3はCIN2よりも癌への進行リスクが著しく高い。しかし、治療を受ければ、両者とも同様の方法で管理され、予後もほぼ同じである。
- 免疫状態 — 免疫力が低下している人(HIV感染、臓器移植、長期免疫抑制療法を受けている人など)は再発リスクが高く、より綿密な経過観察が必要となる場合があります。
- 治療を受けない場合の進行リスク — HSILが治療されない場合、研究によると、CIN3病変のかなりの割合が数年から数十年の期間を経て浸潤性子宮頸がんへと進行することが示されています。CIN2の進行率はHSILより低いものの、それでも無視できない割合であり、特に若い患者では、CIN2病変のかなりの割合が自然に消失します。
この診断後はどうなりますか?
生検でHSIL(高度扁平上皮内病変)が確定診断された場合、婦人科チームは異常部位の治療方針について話し合います。HSILは時間の経過とともに子宮頸がんへと進行するリスクが高いため、標準的な治療法は異常組織の切除です。手術方法は、病変の大きさや位置、年齢、妊孕性温存の希望、および既往歴などを考慮して決定されます。
チームが検討する可能性のある選択肢は以下のとおりです。
- ループ電気外科切除術(LEEP)— 電流で加熱された細いワイヤーループを用いて、子宮頸部組織(移行帯を含む)の層を除去します。LEEPはHSILに対する最も一般的な手術法であり、異常部位を除去すると同時に、病理医が切除縁の状態や予期せぬ所見を十分に検査できる組織も採取できます。
- 冷刀円錐切除術(円錐切除)— 手術室で、子宮頸部の円錐状の部分を外科的に切除します。この方法は、より大きな検体やより深い検体が必要な場合、異常部位が子宮頸管の奥深くまで及んでいる場合、または早期癌の可能性が懸念される場合によく検討されます。
- 切除処置(凍結療法、レーザー切除)— これらは異常組織を除去するのではなく破壊する。HSIL(高度扁平上皮内病変)に対してはあまり用いられない。なぜなら、病理検査用の組織が得られないため、切除縁の状態を評価できず、小さな潜在性癌を見逃す可能性があるからである。
- 即時治療を行わない厳重な経過観察 — 特定の症例、特に妊孕性を温存したい若いCIN2患者においては、即時切除ではなく、パップテストとHPV検査を繰り返し行う経過観察が検討される場合がある。この選択肢が検討される理由の一つは、特に25歳未満の患者において、CIN2病変のかなりの割合が自然に消失することである。
治療後、再発を早期に発見するためには、継続的な経過観察が不可欠です。標準的な経過観察スケジュールには、治療後6ヶ月のパップテストとHPV検査が含まれ、さらに12ヶ月後と24ヶ月後にも検査を行います。2回連続で陰性であれば、ほとんどの患者は通常の検査間隔に戻ることができます。担当医または婦人科専門医は、患者個々の病理検査結果、切除断端の状態、HPV検査結果、および既往歴に基づいて、このスケジュールを調整します。
医師に尋ねるべき質問
- 生検の結果、HSIL(高度扁平上皮内病変)と診断されましたか?また、CIN2(扁平上皮内腫瘍2期)またはCIN3(扁平上皮内腫瘍3期)のどちらに分類されましたか?
- 私の検体はp16の検査を受けましたか?また、その結果はどうでしたか?
- 私の検体は高リスク型HPVに陽性反応を示しましたか?もしそうなら、どの型ですか?
- どのような治療法について説明していただけますか?また、それぞれの治療法のメリットとデメリットは何ですか?
- 私は妊娠能力を維持したいのですが、それは手術方法の選択にどのような影響を与えますか?
- もし私にとって厳重な監視が選択肢となる場合、監視スケジュールはどのようなものになるのでしょうか?
- 手術を受けた場合、切除縁は陰性だったのでしょうか?また、切除縁の検査結果は今後の治療方針にどのような影響を与えるのでしょうか?
- 治療後、HSILが再発する可能性はどれくらいですか?
- 子宮頸がん検診とHPV検査は、どのくらいの頻度で、どのくらいの期間受ける必要がありますか?
- いつから定期的な子宮頸がん検診を再開できますか?
- まだHPVワクチンを接種していない場合、接種を検討すべきでしょうか?
- 診察と診察の間に、どのような症状が現れたら連絡すべきでしょうか?