di Jason Wasserman Dottore in Medicina e Chirurgia FRCPC
4 Novembre 2024
Il carcinoma del dotto salivare è un cancro che ha origine nelle ghiandole salivari. Le ghiandole salivari sono piccoli organi che producono saliva per aiutare a masticare, deglutire e digerire il cibo. Questo cancro è considerato raro e tende a crescere in modo più aggressivo rispetto ad altri tipi di cancro delle ghiandole salivari. Il carcinoma del dotto salivare colpisce comunemente la ghiandola parotide, la ghiandola salivare più grande, situata vicino alla mascella e davanti all'orecchio.

Quali sono i sintomi del carcinoma del dotto salivare?
Il carcinoma del dotto salivare spesso si presenta come un nodulo o un gonfiore a crescita rapida, solitamente vicino alla mascella o davanti all'orecchio. Può causare debolezza o paralisi in alcune parti del viso, rendendo difficile muovere determinati muscoli. Dolore attorno al nodulo e gonfiore del linfonodi nel collo sono anche segni comuni. Se il cancro si sviluppa da un benigno Un tumore presente da molto tempo può improvvisamente iniziare a crescere molto più velocemente di prima.
Che cosa causa il carcinoma del dotto salivare?
La causa esatta del carcinoma del dotto salivare non è nota. Tuttavia, si pensa che cambiamenti o mutazioni nelle cellule delle ghiandole salivari possano causarne una crescita incontrollata, formando infine un tumore. I fattori di rischio possono includere l'età (è più comune negli anziani) e forse alcune condizioni ereditarie, sebbene la ricerca sia ancora in corso per comprendere meglio questi fattori.
Come si fa questa diagnosi?
Per diagnosticare il carcinoma del dotto salivare, il medico inizierà in genere con un esame di imaging, come un'ecografia, una TAC o una risonanza magnetica, per valutare le dimensioni e la posizione del tumore. Se viene individuata un'area sospetta, un biopsia verrà eseguito per prelevare un piccolo campione di tessuto. patologo esaminerà quindi questo campione al microscopio per confermare la diagnosi. A volte, vengono eseguiti test aggiuntivi per aiutare a confermare che il tumore è un carcinoma del dotto salivare e per escludere altri tipi di tumori delle ghiandole salivari.
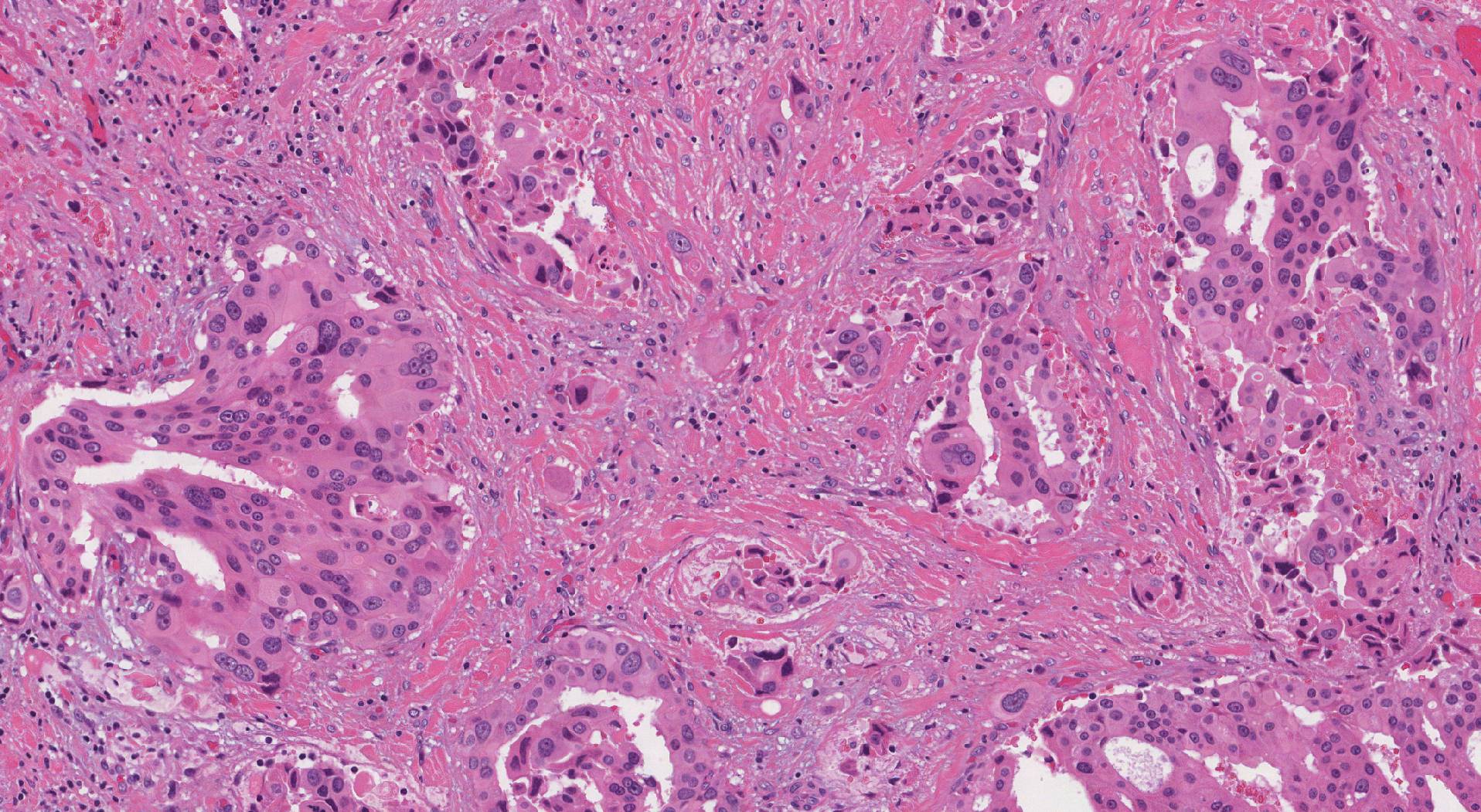
Caratteristiche microscopiche di questo tumore
Al microscopio, il carcinoma del dotto salivare mostra strutture complesse, spesso disposte in gruppi solidi o modelli simili cribriforme (con piccoli spazi simili a setacci) e papillare- formazioni cistiche (proiezioni simili a dita in uno spazio cistico). In molti casi, nel tumore si trovano cellule morte, una caratteristica nota come comedonecrosi, che è comune in questo tipo di cancro.
Le cellule tendono ad essere grandi e ad avere notevoli variazioni di dimensione e forma. Hanno anche visibili nucleoli (piccoli punti densi all'interno del nucleo), e il loro citoplasma (il fluido all'interno della cellula) è spesso rosa, descritto come eosinofilo. Ha caratteristiche simili alle ghiandole apocrine (ghiandole che producono sudore). Le cellule cancerose possono essere spesso trovate mentre invadono piccoli vasi sanguigni e nervi. A volte, un nodulo di un benigno (non canceroso) tumore chiamato adenoma pleomorfo si trova nelle vicinanze. In rari casi, il carcinoma del dotto salivare può essere presente solo all'interno dei dotti, noto come "on-site” carcinoma.
Dimensione del tumore
Dopo che il tumore è stato completamente rimosso, verrà misurato e le sue dimensioni saranno descritte nel tuo referto. Le dimensioni del tumore sono importanti perché determinano lo stadio patologico del tumore (pT).
Estensione extraparenchimale
Nel contesto di un tumore della ghiandola salivare come il carcinoma del dotto salivare, l'estensione extraparenchimale (EPE) è la diffusione del tumore oltre la ghiandola salivare nei tessuti circostanti. Questa condizione è spesso associata a una forma più aggressiva di cancro, indicando che il tumore può invadere oltre il suo sito originale. La presenza di estensione extraparenchimale è associata a tumori più aggressivi e a un peggioramento prognosi.
Extraparenchima, l'estensione influisce sullo stadio patologico ma solo per i tumori che originano da una delle ghiandole salivari maggiori (parotide, sottomandibolare e sublinguale). I tumori con estensione extraparenchimale sono generalmente classificati a uno stadio più elevato, riflettendo la loro natura avanzata e le sfide associate nel trattamento e nella gestione.
Invasione linfovascolare
L’invasione linfovascolare si verifica quando le cellule tumorali invadono un vaso sanguigno o un vaso linfatico. I vasi sanguigni sono tubi sottili che trasportano il sangue in tutto il corpo, a differenza dei vasi linfatici, che trasportano un fluido chiamato linfa invece del sangue. Questi vasi linfatici si collegano a piccoli organi immunitari noti come linfonodi sparsi in tutto il corpo. L’invasione linfovascolare è importante perché diffonde le cellule tumorali ad altre parti del corpo, compresi i linfonodi o il fegato, attraverso i vasi sanguigni o linfatici.

Invasione perineurale
I patologi usano il termine “invasione perineurale” per descrivere una situazione in cui le cellule tumorali si attaccano o invadono un nervo. “Invasione intraneurale” è un termine correlato che si riferisce specificamente alle cellule tumorali all’interno di un nervo. I nervi, simili a lunghi fili, sono costituiti da gruppi di cellule conosciute come neuroni. Questi nervi, presenti in tutto il corpo, trasmettono informazioni come temperatura, pressione e dolore tra il corpo e il cervello. L’invasione perineurale è importante perché consente alle cellule tumorali di viaggiare lungo il nervo negli organi e nei tessuti vicini, aumentando il rischio di recidiva del tumore dopo l’intervento chirurgico.

Margini
In patologia, un margine è il bordo del tessuto rimosso durante la chirurgia del tumore. Lo stato del margine in un referto patologico è importante in quanto indica se l'intero tumore è stato rimosso o se ne è stato lasciato una parte. Queste informazioni aiutano a determinare la necessità di ulteriori trattamenti.
I patologi in genere valutano i margini dopo una procedura chirurgica, come un escissione or resezione, che rimuove l'intero tumore. I margini solitamente non vengono valutati dopo a biopsia, che rimuove solo una parte del tumore. Il numero di margini riportati e la loro dimensione (quanto tessuto normale si trova tra il tumore e il bordo tagliato) variano in base al tipo di tessuto e alla posizione del tumore.
I patologi esaminano i margini per verificare se le cellule tumorali si trovano sul bordo tagliato del tessuto. Un margine positivo, dove si trovano le cellule tumorali, suggerisce che parte del cancro potrebbe rimanere nel corpo. Al contrario, un margine negativo, senza cellule tumorali sul bordo, suggerisce che il tumore sia stato completamente rimosso. Alcuni studi misurano anche la distanza tra le cellule tumorali più vicine e il margine, anche se tutti i margini sono negativi.

Linfonodi
Linfonodi sono piccoli organi immunitari situati in tutto il corpo. Le cellule cancerose possono viaggiare da un tumore a questi linfonodi tramite minuscoli vasi linfatici. Per questo motivo, i medici spesso rimuovono ed esaminano al microscopio i linfonodi per cercare cellule cancerose. Questo processo, in cui le cellule cancerose si spostano dal tumore originale a un'altra parte del corpo, come un linfonodo, è definito metastasi.
Le cellule tumorali di solito migrano prima verso i linfonodi vicini al tumore, sebbene possano essere colpiti anche i linfonodi distanti. Di conseguenza, i chirurghi in genere rimuovono prima i linfonodi più vicini al tumore. Potrebbero rimuovere i linfonodi più lontani dal tumore se sono ingranditi e c’è il forte sospetto che contengano cellule tumorali.

I patologi esamineranno tutti i linfonodi rimossi al microscopio e i risultati saranno dettagliati nel rapporto. Un risultato “positivo” indica la presenza di cellule tumorali nel linfonodo, mentre un risultato “negativo” significa che non sono state trovate cellule tumorali. Se il rapporto rileva cellule tumorali in un linfonodo, potrebbe anche specificare la dimensione del cluster più grande di queste cellule, spesso definito “focale” o “deposito”. Estensione extranodale si verifica quando le cellule tumorali penetrano nella capsula esterna del linfonodo e si diffondono nel tessuto adiacente.

L’esame dei linfonodi è importante per due motivi. Innanzitutto, aiuta a determinare lo stadio nodale patologico (pN). In secondo luogo, la scoperta di cellule tumorali in un linfonodo suggerisce un aumento del rischio di trovare successivamente cellule tumorali in altre parti del corpo. Queste informazioni guidano il medico nel decidere se sono necessari trattamenti aggiuntivi, come la chemioterapia, la radioterapia o l'immunoterapia.
Stadio patologico
La stadiazione patologica è un sistema che i medici usano per descrivere le dimensioni e la diffusione di un tumore. Ciò aiuta a determinare quanto è avanzato il cancro e guida le decisioni terapeutiche. La fase patologica viene solitamente determinata dopo che il tumore è stato rimosso ed esaminato da un patologo, che analizza il tessuto al microscopio. Per il carcinoma del dotto salivare, la stadiazione si basa sul sistema "TNM", dove "T" sta per le dimensioni e l'estensione del tumore primario, "N" si riferisce al coinvolgimento dei linfonodi e "M" indica se il cancro si è diffuso ad altre parti del corpo.
Stadio del tumore (pT)
Lo stadio del tumore descrive le dimensioni del tumore nella ghiandola salivare e se si è diffuso nei tessuti circostanti.
- T0 significa che non vi è alcuna prova di un tumore primario nella ghiandola salivare.
- Tis si riferisce al carcinoma "in situ", il che significa che le cellule cancerose sono limitate al punto di origine e non hanno invaso i tessuti più profondi.
- T1 significa che il tumore è grande 2 cm o più piccolo e non si è diffuso oltre la ghiandola salivare.
- T2 si riferisce a un tumore più grande di 2 cm ma non più grande di 4 cm, ancora confinato alla ghiandola salivare.
- T3 significa che il tumore è più grande di 4 cm o si è diffuso ai tessuti molli circostanti.
- T4 descrive tumori più avanzati. T4a significa che il tumore si è diffuso alla pelle, alla mascella, al condotto uditivo o al nervo facciale. T4b indica un cancro molto avanzato che si è diffuso alla base del cranio, alle ossa vicine o ai vasi sanguigni principali.
Stadio nodale (pN)
Lo stadio nodale indica se il cancro si è diffuso al linfonodi, che sono piccole ghiandole che aiutano il corpo a combattere le infezioni. Il coinvolgimento dei linfonodi può aumentare il rischio di ulteriore diffusione del cancro.
- N0 significa che non c'è diffusione ai linfonodi vicini.
- N1 indica che il cancro si è diffuso a un singolo linfonodo sullo stesso lato del collo, di dimensioni pari o inferiori a 3 cm.
- N2 descrive un coinvolgimento linfonodale più esteso:
- N2a: È interessato un singolo linfonodo sullo stesso lato del collo, di dimensioni fino a 6 cm, oppure linfonodi più piccoli che mostrano segni di cancro all'esterno del linfonodo.
- N2b: Sono interessati più linfonodi sullo stesso lato del collo, nessuno più grande di 6 cm.
- N2c: Il cancro si è diffuso ai linfonodi su entrambi i lati del collo o sul lato opposto, nessuno più grande di 6 cm.
- N3 indica un coinvolgimento linfonodale più avanzato. N3a significa che è interessato un linfonodo più grande di 6 cm. N3b coinvolge più linfonodi o qualsiasi linfonodo in cui il cancro si è diffuso al di fuori del linfonodo nei tessuti circostanti.
Quali fattori patologici sono associati alla prognosi?
Migliori prognosi, o probabile risultato, per il carcinoma del dotto salivare dipende da diversi fattori patologici. I fattori chiave includono le dimensioni del tumore, la misura in cui è cresciuto nei tessuti circostanti e se si è diffuso nelle vicinanze linfonodi o altre parti del corpo. I tumori più piccoli e confinati alla ghiandola salivare hanno generalmente una prognosi migliore rispetto a quelli che si sono diffusi oltre la ghiandola. Altre caratteristiche importanti includono invasione linfovascolare (cellule cancerose all'interno dei vasi sanguigni o dei vasi linfatici) e invasione perineurale (cellule cancerose che circondano i nervi). Entrambi i fattori possono indicare un rischio più elevato di diffusione del tumore ad altre aree, peggiorando la prognosi.


