di Jason Wasserman Dottore in Medicina e Chirurgia FRCPC
24 Novembre 2023
L’adenocarcinoma è un tipo di cancro cervicale. Si sviluppa da cellule colonnari normalmente presenti sulla superficie dell'endocervice. La maggior parte dei tumori inizia da un tipo di cancro non invasivo chiamato adenocarcinoma in situ endocervicale (AIS).
Quali sono i sintomi dell'adenocarcinoma della cervice?
Il sintomo più comune di adenocarcinoma della cervice è il sanguinamento uterino anormale. Sintomi meno comuni includono dolore pelvico e pressione.
Quali sono le cause dell'adenocarcinoma della cervice?
La causa più comune di adenocarcinoma della cervice è l'infezione con tipi ad alto rischio di papillomavirus umano (HPV), in particolare i tipi 16, 18 e 45. Questi tumori rappresentano circa l'80-85% dei casi in tutto il mondo. Al momento, i medici non sanno cosa causi l'altro 15-20% dei casi che non sono associati all'HPV.
Il tuo referto patologico per l'adenocarcinoma della cervice
Le informazioni trovate nel referto patologico per l'adenocarcinoma della cervice dipenderanno dalla procedura eseguita. Per piccole procedure come a Pap test, il rapporto potrebbe includere solo la diagnosi. UN biopsia il rapporto può includere anche il tumore grado and immunoistochimica può essere eseguita per cercare p16 nelle cellule tumorali. Per procedure più grandi come un escissione or resezione eseguita per rimuovere l'intero tumore, informazioni aggiuntive come la dimensione del tumore, la profondità dell'invasione e la valutazione di margini può anche essere descritto. Per ulteriori dettagli, consultare le sezioni seguenti.
Che cos'è p16 e perché è importante?
Cellule infettate con tipi di ad alto rischio HPV in genere producono grandi quantità di una proteina chiamata p16. I patologi possono vedere questa proteina all'interno delle cellule eseguendo un test chiamato immunoistochimica. Quando viene eseguita l'immunoistochimica, la maggior parte degli adenocarcinomi della cervice è positiva per p16. Di conseguenza, questo test viene utilizzato per confermare la diagnosi di adenocarcinoma ed escludere altre condizioni che possono apparire come adenocarcinoma al microscopio.
Cosa significa se l'adenocarcinoma della cervice è descritto come ben differenziato, moderatamente differenziato o scarsamente differenziato?
I patologi dividono l'adenocarcinoma della cervice in tre griglie in base alla quantità di tumore che sta producendo ghiandole simili a quelli normalmente presenti nella cervice. I tre gradi sono chiamati ben differenziato, moderatamente differenziato e scarsamente differenziato. La differenziazione del tumore è importante perché i tumori meno differenziati (ad esempio, quelli scarsamente differenziati) tendono a crescere più velocemente e hanno maggiori probabilità di svilupparsi metastasi (diffusione) ad altre parti del corpo come linfonodi.
In che modo i patologi determinano la dimensione del tumore per l'adenocarcinoma della cervice e perché è importante?
Dopo che il tumore è stato rimosso chirurgicamente, verrà misurato in tre dimensioni: lunghezza, larghezza e profondità di invasione. Sono più probabili i tumori con una profondità di invasione superiore a 5 mm e una larghezza superiore a 7 mm metastasi (diffusione) ad altre parti del corpo come linfonodi. Queste misurazioni vengono utilizzate anche per determinare lo stadio patologico del tumore (pT).
- Lunghezza – Il tumore viene misurato dall'alto verso il basso.
- Larghezza – Il tumore viene misurato da un lato all'altro.
- Profondità di invasione – Il tumore viene misurato dal epitelio sulla superficie della cervice alle cellule tumorali nel punto più profondo di invasione.
Cosa significa estensione del tumore e perché è importante?
L'adenocarcinoma inizia all'interno della cervice, tuttavia i tumori più grandi possono crescere fino a coinvolgere organi vicini come l'endometrio, la vagina, la vescica o il retto o tessuti di supporto come il parametrio. I patologi usano il termine estensione del tumore per descrivere fino a che punto le cellule tumorali si sono diffuse dal loro punto di partenza nella cervice negli organi e nei tessuti circostanti. L'estensione del tumore in altri organi o nel parametrio attorno alla cervice è importante perché è associata a un peggioramento prognosi e viene utilizzato per determinare lo stadio patologico del tumore (pT).
Cosa significa invasione stromale e perché è importante?
Il tessuto che ricopre la superficie interna della cervice è chiamato epitelio mentre il tessuto appena sotto l'epitelio è chiamato il stroma. L'adenocarcinoma della cervice inizia nell'epitelio ma man mano che il tumore cresce, le cellule si diffondono nello stroma. Questo è chiamato stromale invasione. La quantità di invasione stromale non è la stessa della dimensione del tumore perché anche la dimensione del tumore ne include qualsiasi AIS che potrebbe trovarsi al di sopra dell'area di invasione. Per questo motivo, la dimensione del tumore può essere maggiore dell’entità dell’invasione stromale.
La maggior parte dei rapporti patologici descriverà la quantità di invasione stromale in due direzioni:
- Profondità di invasione – Questa è la quantità di invasione misurata dalla superficie del tumore al punto più profondo di invasione.
- Estensione orizzontale dell'invasione – Questa è la quantità di invasione misurata da un lato all'altro del tumore.
La quantità di invasione stromale è importante perché viene utilizzata per determinare lo stadio patologico del tumore (pT). In generale, una minore invasione stromale è associata a una migliore prognosi mentre una maggiore invasione è associata a una prognosi peggiore.
Cosa significa invasione linfovascolare e perché è importante?
Invasione linfovascolare significa che le cellule tumorali sono state viste all'interno di un vaso sanguigno o di un vaso linfatico. I vasi sanguigni sono tubi lunghi e sottili che trasportano il sangue in tutto il corpo. I vasi linfatici sono simili ai piccoli vasi sanguigni, tranne per il fatto che trasportano un fluido chiamato linfa anziché sangue. I vasi linfatici si connettono con piccoli organi immunitari chiamati linfonodi che si trovano in tutto il corpo. L'invasione linfovascolare è importante perché le cellule tumorali possono utilizzare vasi sanguigni o vasi linfatici per diffondersi in altre parti del corpo come i linfonodi oi polmoni.

Cosa sono i linfonodi e perché sono importanti?
Linfonodi sono piccoli organi immunitari presenti in tutto il corpo. Le cellule tumorali possono diffondersi da un tumore ai linfonodi attraverso piccoli vasi chiamati linfatici. Per questo motivo, i linfonodi vengono comunemente rimossi ed esaminati al microscopio per cercare le cellule tumorali. Il movimento delle cellule tumorali dal tumore a un'altra parte del corpo come un linfonodo è chiamato a metastasi.

I linfonodi esaminati sono generalmente divisi in quelli che si trovano nella pelvi e quelli che si trovano intorno a un grande vaso sanguigno nell'addome chiamato aorta. I linfonodi che si trovano intorno all'aorta sono chiamati para-aortici. I linfonodi sullo stesso lato del tumore sono chiamati ipsilaterali mentre quelli sul lato opposto del tumore sono chiamati controlaterali.
Se sono stati rimossi dei linfonodi dal tuo corpo, saranno esaminati al microscopio da un patologo e i risultati di questo esame saranno descritti nel tuo referto. La maggior parte dei rapporti includerà il numero totale di linfonodi esaminati, dove nel corpo sono stati trovati i linfonodi e il numero (se presente) che contiene cellule tumorali.
Se vengono trovate cellule cancerose in un linfonodo, la dimensione dell'area interessata dal cancro sarà misurata e descritta nel tuo rapporto.
- Cellule tumorali isolate – L'area all'interno del linfonodo con le cellule tumorali ha una dimensione inferiore a 0.2 millimetri.
- Micrometastasi – L'area all'interno del linfonodo con le cellule tumorali è superiore a 0.2 millimetri ma di dimensioni inferiori a 2 millimetri.
- Macrometastasi – L'area all'interno del linfonodo con le cellule tumorali ha una dimensione superiore a 2 millimetri.
L'esame dei linfonodi è importante per due motivi. Innanzitutto, queste informazioni determinano lo stadio nodale patologico (pN). In secondo luogo, trovare cellule tumorali in un linfonodo aumenta il rischio che le cellule tumorali vengano trovate in altre parti del corpo in futuro. Di conseguenza, il medico utilizzerà queste informazioni per decidere se è necessario un trattamento aggiuntivo come la chemioterapia, la radioterapia o l'immunoterapia.
Cosa significa se un linfonodo è descritto come positivo?
I patologi usano spesso il termine "positivo" per descrivere un linfonodo che contiene cellule tumorali. Ad esempio, un linfonodo che contiene cellule tumorali può essere definito "positivo per tumore maligno" o "positivo per carcinoma metastatico".
Cosa significa se un linfonodo è descritto come negativo?
I patologi usano spesso il termine "negativo" per descrivere un linfonodo che non contiene cellule tumorali. Ad esempio, un linfonodo che non contiene cellule tumorali può essere definito “negativo per malignità” o “negativo per carcinoma metastatico”.
Cos'è un margine e perché i margini sono importanti?
A margine è qualsiasi tessuto che deve essere tagliato dal chirurgo per rimuovere il tumore dal tuo corpo. Se hai subito una procedura chirurgica per rimuovere l'intero tumore dal tuo corpo, il tuo patologo esaminerà attentamente il margine per assicurarsi che non ci siano cellule tumorali sul bordo tagliato del tessuto. Un margine è considerato positivo quando le cellule tumorali sono visibili sul bordo del tessuto tagliato. Se AIS è visibile al margine che sarà anche descritto nel tuo rapporto. Trovare cellule cancerose al margine aumenta il rischio che il tumore ricresca in quella posizione.
Il numero e il tipo di margini descritti nel tuo referto dipenderanno dal tipo di procedura eseguita per rimuovere il tumore dal tuo corpo. I pap test non hanno margini.
I margini tipici includono:
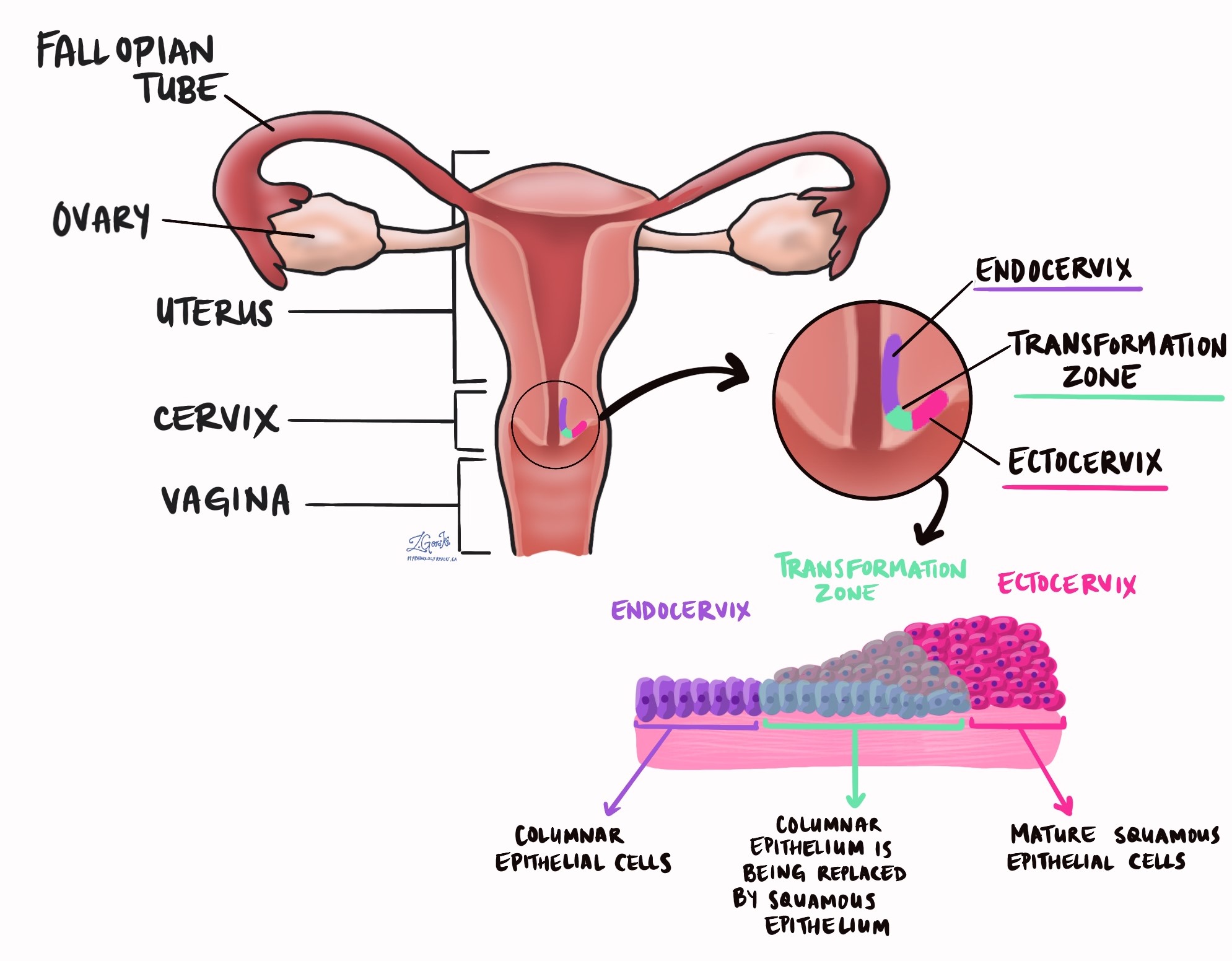
- Margine endocervicale - Qui è dove la cervice incontra l'interno dell'utero.
- Margine ectocervicale – Questo è il fondo della cervice, più vicino alla vagina.
- Margine profondo – Questo è il tessuto all'interno della parete della cervice.
- Margine radiale – Questo è il tessuto molle che circonda la cervice. Il margine radiale sarà descritto nel tuo rapporto solo se hai rimosso l'intera cervice e l'utero contemporaneamente.

Quali informazioni vengono utilizzate per determinare lo stadio patologico dell'adenocarcinoma della cervice?
Lo stadio patologico dell'adenocarcinoma della cervice si basa sul sistema di stadiazione TNM, un sistema riconosciuto a livello internazionale originariamente creato dal Comitato misto americano sul cancro. Questo sistema utilizza le informazioni sul tumore primario (T), linfonodi (N), e distante metastatico malattia (M) per determinare lo stadio patologico completo (pTNM). Il tuo patologo esaminerà il tessuto inviato e assegnerà un numero a ciascuna parte. In generale, un numero più alto significa una malattia più avanzata e una peggiore prognosi.
Stadio del tumore (pT) per l'adenocarcinoma della cervice
Lo stadio patologico del tumore per l'adenocarcinoma della cervice si basa su tre fattori: l'entità dell'invasione stromale, la dimensione del tumore e l'estensione del tumore agli organi o ai tessuti circostanti.
- T1a – I tumori di questa categoria sono stati riscontrati solo dopo che il tessuto è stato esaminato al microscopio. Questi tumori hanno anche una profondità di invasione di 5 millimetri o meno and e una diffusione orizzontale di 7 millimetri o meno.
- T1b – Il tuo dottore ha visto il tumore durante il tuo esame fisico OR la profondità di invasione è maggiore di 5 millimetri OR lo spread orizzontale è maggiore di 7 millimetri.
- T2a – Il tumore si estende all'esterno dell'utero ma non nel parametrio.
- T2b – Il tumore si estende nel parametrio.
- T3a – Il tumore si estende alla parte inferiore della vagina.
- T3b – Il tumore si estende nella parete del bacino OR il tumore ha causato lesioni al rene.
- T4 – Il tumore si estende nella vescica o nel retto OR il tumore si estende al di fuori del bacino nell'addome.
Stadio nodale (pN) per adenocarcinoma della cervice
Lo stadio nodale patologico (pN) si basa sull'esame dei linfonodi per le cellule tumorali.
- NX – Nessun linfonodo è stato inviato a patologia per esame.
- N0 – Non sono state trovate cellule cancerose in nessuno dei linfonodi esaminati.
- N0(i+) – In un linfonodo sono state trovate solo cellule tumorali isolate.
- N1 – In almeno un linfonodo è stato trovato un gruppo di cellule cancerose di dimensioni superiori a 0.2 millimetri.
Stadio metastatico (pM) per adenocarcinoma della cervice
All'adenocarcinoma della cervice viene assegnato uno stadio metastatico di 0 o 1 in base alla presenza di cellule tumorali in un sito distante nel corpo (ad esempio i polmoni). Lo stadio metastatico può essere assegnato solo se il tessuto proveniente da un sito distante viene sottoposto a esame patologico. Poiché questo tessuto è raramente presente, lo stadio metastatico non può essere determinato ed è elencato come MX.
A proposito di questo articolo
Questo articolo è stato scritto da medici per aiutarti a leggere e comprendere il tuo referto patologico. Contattaci se hai domande su questo articolo o sul tuo rapporto patologico. Leggere Questo articolo per un'introduzione più generale alle parti di un tipico referto patologico.


