Av Jason Wasserman MD PhD FRCPC
December 5, 2024
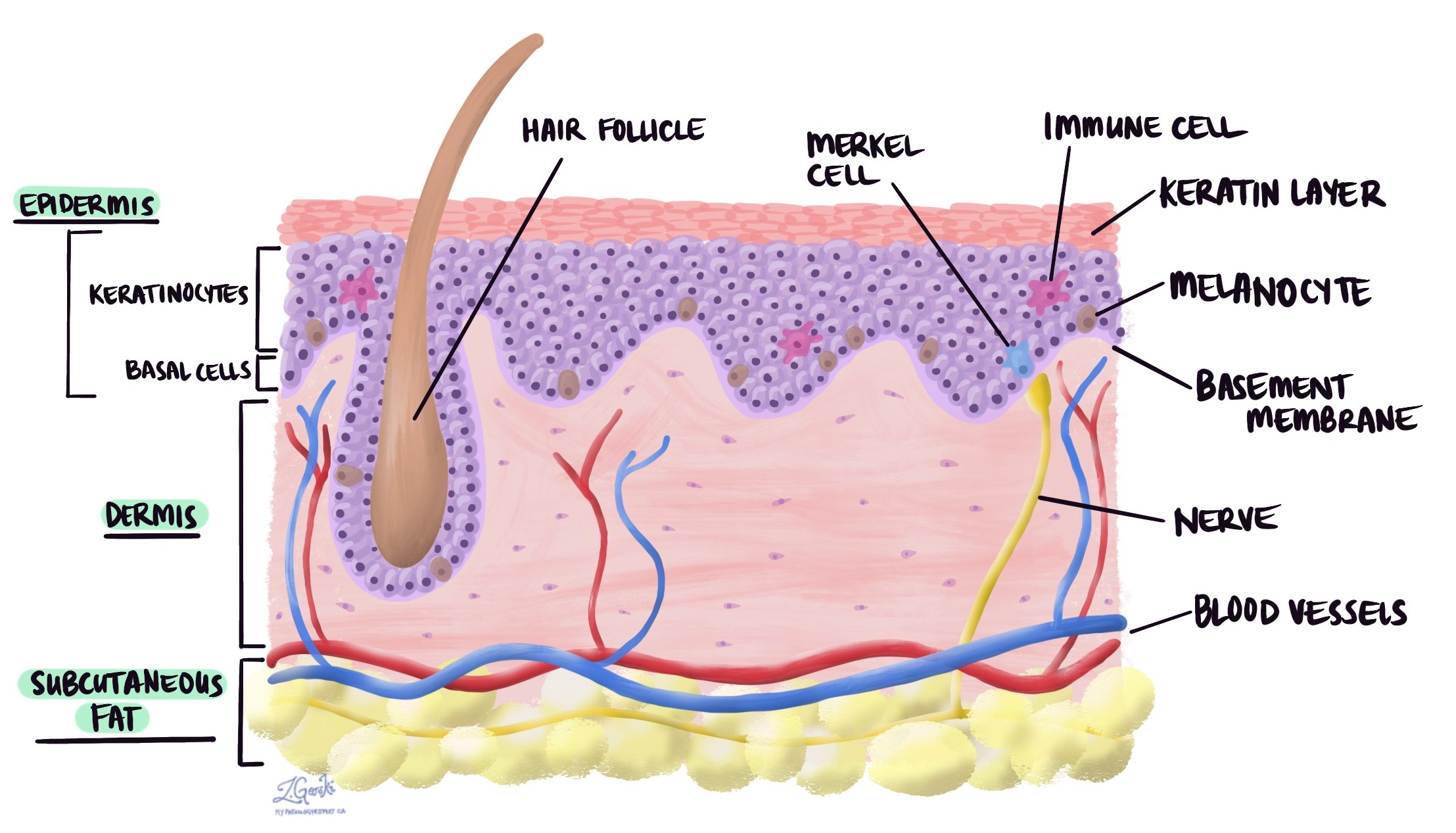
Invasivt melanom är en typ av hudcancer som börjar i melanocyter, cellerna som är ansvariga för att producera pigment i huden. Till skillnad från vissa andra former av hudcancer kan invasivt melanom växa djupare in i huden och spridas till andra delar av kroppen om det inte behandlas tidigt. Det är den allvarligaste formen av hudcancer, men när den upptäcks och behandlas tidigt kan resultatet bli mycket bra.
Melanom uppträder ofta som ovanliga fläckar på huden som kan förändras i storlek, form eller färg med tiden. De kan uppstå i vilken kroppsdel som helst men är vanligast i områden som utsätts för solen, såsom rygg, ben, armar och ansikte. Tidig upptäckt och behandling är avgörande för att förhindra att cancern sprids.
Vad orsakar invasivt melanom?
De flesta invasiva melanom i huden orsakas av långvarig exponering för UV-strålning, vanligtvis från solen. Andra UV-ljuskällor, som solarier, kan dock ha en liknande effekt. UV-strålning orsakar genetiska förändringar i melanocyter, vilket leder till cancerutveckling. Melanom som inte orsakas av långvarig solexponering, såsom de som härrör från en mullvad, är mycket mindre vanliga.
Hur ställs diagnosen invasivt melanom?
Diagnosen invasivt melanom börjar med en noggrann hudundersökning av en vårdpersonal. Nästa steg är vanligtvis a biopsi om en misstänkt skada identifieras. Under en biopsi tas en liten bit vävnad bort från lesionen så a patolog kan undersöka det i mikroskop.
Patologen letar efter specifika egenskaper i vävnaden som indikerar melanom, såsom oregelbundna cellformer, ovanliga tillväxtmönster och invasion i djupare hudlager. Om melanom bekräftas ger patologen också ytterligare information i patologirapporten, inklusive tumörens tjocklek, sårbildning och om melanomet har invaderat närliggande strukturer som lymfkärl eller nerver. Dessa funktioner förklaras mer i detalj i avsnitten nedan.
Specialprov som t.ex immunohistokemi kan ibland utföras på vävnadsprovet. Dessa tester använder antikroppar för att upptäcka proteiner som vanligtvis finns i melanomceller, vilket kan hjälpa till att bekräfta diagnosen och skilja melanom från andra typer av hudtillväxter.
Om det finns oro för att melanomet har spridit sig utanför huden, kan avbildningstester som CT- eller PET-skanningar utföras för att kontrollera om inblandning av lymfkörtlar eller andra organ. Dessutom kan en sentinel lymfkörtelbiopsi göras för att avgöra om cancerceller har spridit sig till närliggande lymfkörtlar.
Histologiska typer av invasivt melanom
Invasivt melanom i huden delas in i histologiska typer baserat på hur tumörcellerna växer och sprids genom huden. De vanligaste typerna av invasivt melanom är ytligt spridande melanom, nodulärt melanom och lentigo maligna melanom.
Ytligt spridande melanom
Vid ytligt spridande melanom sprider sig tumörcellerna längs epidermis och i de ytligaste delarna av dermis (hudlagret strax under epidermis). Den omgivande huden visar ofta förändringar i samband med måttliga solskador, inklusive solelastos. Denna typ av invasivt melanom börjar vanligtvis från en icke-invasiv typ av hudcancer som kallas melanom in situ.

Nodulärt melanom
Vid nodulärt melanom finns de flesta tumörceller i dermis (hudlagret strax under epidermis). De finns ofta i stora grupper som kan beskrivas som lakan eller bon. Tumörceller kan också hittas i epidermis, som ligger över de stora grupperna av tumörceller. Till skillnad från andra typer av melanom växer nodulärt melanom snabbare och är mer benägna att sprida sig till andra kroppsdelar.

Lentigo maligna melanom
Vid lentigo maligna melanom finns tumörcellerna främst längs gränsen mellan epidermis och dermis i ett område som kallas den dermal-epidermala korsningen. Tumörceller kommer också att finnas i den ytliga dermis (strax under epidermis). I motsats till den ytliga spridande typen av melanom kommer huden som omger lentigo maligna melanom att visa förändringar i samband med allvarlig solexponering, inklusive omfattande solelastos. Lentigo maligna melanom börjar ofta från en icke-invasiv typ av hudcancer som kallas lentigo maligna (även känt som melanom in situ).

immunohistokemi
immunohistokemi är ett speciellt test som hjälper patologer identifiera specifika proteiner i tumörceller. Detta test är särskilt användbart för att bekräfta diagnosen invasivt melanom och särskilja det från liknande tumörer som kan uppstå i huden. Vid invasivt melanom testar tumörceller vanligtvis positivt för markörer som vanligtvis finns i melanocyter, de pigmentproducerande cellerna i huden.
Markörer som t.ex SOX10 och MITF är vanligtvis positiva vid invasivt melanom och hjälper till att bekräfta att tumören härrör från melanocyter. Andra markörer, inklusive HMB-45, MelanA, och MART1, framhäver också tumörcellerna, men de kan ibland också färga normal hudstruktur.
Vissa av dessa markörer kanske inte uttrycks i mer aggressiva delar av tumören, vilket gör det svårare att identifiera tumörcellerna. I sådana fall, en dubbelfärgning med hjälp av Ki67 (en markör för celltillväxt) och MelanA kan hjälpa till att lokalisera områden där tumören aktivt växer, även i tumörer med betydande inflammation.
Vissa invasiva melanom kan också testa positivt för en markör som kallas PRAME, som kan stödja diagnosen. I vissa fall kan immunhistokemi upptäcka mutationer i BRAF-gen (p.V600E), vilket är viktigt eftersom dessa mutationer kan styra riktad terapi. Dessutom kallas förlust av ett protein p16 ses ofta vid invasivt melanom, särskilt i områden där tumören växer djupare in i huden.
Tumörtjocklek
Alla invasiva melanom börjar i epidermis, ett tunt lager av vävnad på hudens yta. När tumören växer sprids cellerna in i vävnadslagren under epidermis, inklusive dermis och subkutan fettvävnad. Spridningen av tumörceller på detta sätt kallas invasion. Tumörtjocklek (även känd som Breslows tjocklek) är avståndet från epidermis till den djupaste punkten för invasionen. Tumörtjockleken är viktig eftersom den bestämmer det patologiska tumörstadiet (pT) och eftersom tjockare tumörer är mer benägna att sprida sig till andra kroppsdelar, som t.ex. lymfkörtlar och lungorna.

Sårbildning
Sårbildning är en typ av vävnadsskada som resulterar i förlust av celler på ytan av en vävnad. För hudtumörer som invasivt melanom avser sårbildning förlust av celler i epidermis över tumören. Invasiva melanom som orsakar sårbildning är förknippade med ett värre prognos. Sårbildning används också för att bestämma det patologiska tumörstadiet (pT).
Mitotisk hastighet
A mitotisk figur (eller mitos) är en cell som delar sig för att skapa två nya celler. För tumörer som invasivt melanom räknar patologer antalet mitotiska figurer i ett specificerat vävnadsområde (till exempel 1 mm2), och räkningen kallas mitotisk frekvens. Den mitotiska hastigheten är viktig eftersom tumörer med en högre hastighet växer snabbare och är mer benägna att sprida sig till andra delar av kroppen.
mikrosatelliter
För invasivt melanom är en mikrosatellit en grupp tumörceller som har spridit sig från den primära tumören (där tumören startade) till ett närliggande hudområde. Ett annat namn för en mikrosatellit är kutan metastas. Mikrosatelliter är viktiga eftersom de ökar det patologiska nodalstadiet (pT).
Tumörinfiltrerande lymfocyter (TIL)
Termen tumörinfiltrerande lymfocyter (TIL) beskriver specialiserade immunceller som kallas lymfocyter omger eller sprider sig in i tumören. Aktuella bevis visar att TIL kan döda och ta bort tumörceller. Av denna anledning, ju fler TILs som ses, desto bättre.
De flesta patologer kommer att kategorisera antalet tumörinfiltrerande lymfocyter enligt följande:
- Inga tumörinfiltrerande lymfocyter identifierades.
- Ej livlig (mycket få tumörinfiltrerande lymfocyter)
- Brisk (många tumörinfiltrerande lymfocyter)
Lymfovaskulär invasion
Lymfovaskulär invasion innebär att cancerceller ses inuti ett blodkärl eller lymfkärl. Blodkärl är långa, tunna rör som transporterar blod runt i kroppen. Lymfatiska kärl liknar små blodkärl förutom att de bär en vätska som kallas lymf istället för blod. Lymfkärlen ansluter till små immunorgan som kallas lymfkörtlar i hela kroppen. Lymfovaskulär invasion är viktig eftersom cancerceller kan använda blodkärl eller lymfkärl för att spridas till andra kroppsdelar, som t.ex. lymfkörtlar eller lungorna.

Neurotropism
Neurotropism (även känd som perineural invasion) är en term som patologer använder för att beskriva cancerceller fästa vid eller inuti en nerv. Nerver är som långa trådar som består av grupper av celler som kallas neuroner. De finns över hela kroppen och är ansvariga för att skicka information (som temperatur, tryck och smärta) mellan kroppen och hjärnan. Neurotropism är viktigt eftersom cancerceller kan använda nerven för att sprida sig till omgivande organ och vävnader. Detta ökar risken för att tumören växer ut igen efter operationen.
Tumörregression
Tumörregression är det gradvisa försvinnandet av tumörceller från ett område där tumörceller tidigare hittades. Tumörcellerna ersätts ofta av immunceller eller ärrvävnad som kallas fibros. Tumörregression tros orsakas av immunceller som attackerar och dödar tumörcellerna. Invasivt melanom kan visa partiell eller fullständig tumörregression.
Lymfkörtlar
Lymfkörtlar är små immunorgan placerade i hela kroppen som hjälper till att bekämpa infektioner och filtrera bort skadliga ämnen. Cancerceller kan spridas från en tumör till närliggande lymfkörtlar genom små lymfkärl. När detta händer kallas det för a metastas.

Lymfkörtelborttagning och undersökning: Lymfkörtlar nära tumören tas ofta bort och undersöks i mikroskop för att kontrollera om det finns cancerceller. Dessa är vanligtvis de första lymfkörtlarna som drabbas, men om det finns oro för att cancer sprids ytterligare kan lymfkörtlar längre bort också tas bort, särskilt om de är förstorade.
Om lymfkörtlar tas bort kommer patologen att undersöka dem och inkludera följande detaljer i patologirapporten:
- Det totala antalet undersökta lymfkörtlar.
- Där lymfkörtlarna var belägna.
- Antalet lymfkörtlar som innehåller cancerceller (om några).
- Storleken på det största fokuset eller depositionen av cancerceller
Denna information är viktig för att fastställa patologiskt nodalstadium (pN) och bedöma risken för cancerspridning till andra kroppsdelar. Att hitta cancer i en lymfkörtel kan påverka beslut om ytterligare behandling, såsom immunterapi, kemoterapi eller strålbehandling.
Sentinel lymfkörtel: Den sentinel lymfkörtel är den första lymfkörteln som får vätskedränering från tumören. Det är vanligtvis den första platsen där cancerceller sprids.
Icke-sentinel lymfkörtlar: Non-sentinel lymfkörtlar är de lymfkörtlar som ligger efter sentinel lymfkörteln. Cancerceller sprids vanligtvis till dessa lymfkörtlar först efter att ha passerat genom vaktpostlymfkörteln.
Extranodal förlängning: Lymfkörtlar är omgivna av en tunn vävnadskapsel. Extranodal förlängning uppstår när cancerceller bryter igenom kapseln och sprids in i den omgivande vävnaden. Detta är betydelsefullt eftersom det ökar risken för att cancern återväxer i samma område efter operationen och kan leda till rekommendationer för ytterligare behandlingar.

Undersökningen av lymfkörtlar ger viktig information om omfattningen av melanom och hjälper till att styra behandlingsbeslut. Om du har frågor om din patologirapport eller vad lymfkörtelfynden betyder, kan din läkare förklara hur denna information gäller din vård.
Marginaler
I patologi, a marginal är kanten på ett vävnadssnitt när man tar bort en tumör från kroppen. Marginalerna som beskrivs i en patologirapport är mycket viktiga eftersom de talar om för dig om hela tumören togs bort eller om en del av tumören lämnades kvar. Marginalstatusen avgör vilken (om någon) ytterligare behandling du kan behöva.
Patologer undersöker noggrant marginalerna för att leta efter tumörceller vid vävnadens skärkant. Om tumörceller ses vid vävnadens skärkant kommer marginalen att beskrivas som positiv. Om inga tumörceller ses vid vävnadens skärkant kommer en marginal att beskrivas som negativ. Även om alla marginaler är negativa, kommer vissa patologirapporter också att mäta de närmaste tumörcellerna till vävnadens skärkant.
En positiv (eller mycket nära) marginal är viktig eftersom det betyder att tumörceller kan ha lämnats kvar i din kropp när tumören togs bort kirurgiskt. Av denna anledning kan patienter med positiv marginal erbjudas ytterligare en operation för att avlägsna resten av tumören eller strålbehandling till det område av kroppen som har den positiva marginalen.

Patologiskt stadium för invasivt melanom
Det patologiska stadiet av invasivt melanom bestäms med hjälp av TNM-system, ett standardklassificeringssystem som beskriver omfattningen av cancer i kroppen. TNM står för:
- T (tumör): Beskriver den primära tumörens storlek och djup.
- N (noder): Indikerar om cancer har spridit sig till närliggande lymfkörtlar.
- M (metastas): Syftar på förekomsten av cancer i avlägsna delar av kroppen.
Staging är avgörande för hudcancer eftersom det hjälper läkare att förstå omfattningen av sjukdomen, planera behandling och uppskatta prognos. Nedan är en sammanfattning av T- och N-stadierna som används för att beskriva invasivt melanom.
T-stadier (tumörstadier)
- Tis: Melanomet är "in situ", vilket betyder att det är begränsat till det översta hudlagret och inte har invaderat djupare lager.
- T1: Tumören är inte mer än 1 millimeter (mm) tjock.
- T1a: Tumören är inte mer än 1 mm tjock och uppvisar inte sårbildning.
- T1b: Tumören är inte mer än 1 mm tjock och uppvisar sårbildning eller har en högre mitotisk hastighet (ett mått på celldelning).
- T2: Tumören är mellan 1 och 2 mm tjock.
- T2a: Inget sår är närvarande.
- T2b: Sårbildning är närvarande.
- T3: Tumören är mellan 2 och 4 mm tjock.
- T3a: Inget sår är närvarande.
- T3b: Sårbildning är närvarande.
- T4: Tumören är tjockare än 4 mm.
- T4a: Inget sår är närvarande.
- T4b: Sårbildning är närvarande.
N stadier (lymfkörtelstadier)
- N0: Ingen cancer finns i närliggande lymfkörtlar, och det finns inga tecken på cancer i närliggande hud (kallade in-transit-, satellit- eller mikrosatellitmetastaser).
- N1: Cancer har spridit sig till en närliggande lymfkörtel eller närliggande hud.
- N1a: Cancer hittas i en lymfkörtel under en vaktpostlymfkörtelbiopsi (ett test för att kontrollera mikroskopisk sjukdom).
- N1b: Cancer hittas i en lymfkörtel under en fysisk undersökning eller avbildningsstudie (kliniskt upptäckt).
- N1c: Ingen cancer finns i lymfkörtlar, men cancer finns i närliggande hud eller mjukvävnad.
- N2: Cancer har spridit sig till två eller tre närliggande lymfkörtlar eller närliggande hud.
- N2a: Två eller tre lymfkörtlar är positiva för cancer vid sentinel lymfkörtelbiopsi.
- N2b: Cancer finns i två eller tre lymfkörtlar vid fysisk undersökning eller bildbehandling.
- N2c: Cancer finns i en lymfkörtel tillsammans med cancer i närliggande hud eller mjukvävnad.
- N3: Cancer har spridit sig till fyra eller fler lymfkörtlar eller toviga (sammankopplade) lymfkörtlar, eller det finns cancer i närliggande hud med två eller flera lymfkörtlar inblandade.
- N3a: Fyra eller fler lymfkörtlar är positiva för cancer vid sentinel lymfkörtelbiopsi.
- N3b: Fyra eller fler lymfkörtlar detekteras kliniskt, eller eventuella toviga lymfkörtlar är närvarande.
- N3c: Cancer finns i två eller flera lymfkörtlar tillsammans med cancer i närliggande hud eller mjukvävnad.




